Mitraaliläpän etuosan prolapsi: luokitus ja komplikaatiot. Kaikki prolapsoituneista sydänläppäistä ja niiden hoidosta
Prolapsi mitraaliläppä(PMC) on kliininen patologia, jossa yksi tai kaksi tämän anatomisen muodostuman läppäistä prolapsoitua eli taipuvat vasemman eteisen onteloon systolen (sydämen supistumisen) aikana, mitä ei normaalisti pitäisi tapahtua.
MVP:n diagnoosi tuli mahdolliseksi ultraäänitekniikoiden käytön ansiosta. Mitraalisen lehtisen esiinluiskahdus on luultavasti yleisin patologia tällä alueella ja sitä esiintyy yli kuudella prosentilla väestöstä. Lapsilla poikkeama havaitaan paljon useammin kuin aikuisilla, ja tytöillä se havaitaan noin neljä kertaa useammin. SISÄÄN teini-iässä tyttöjen ja poikien suhde on 3:1 ja naisten ja miesten 2:1. Vanhuksilla ero MVP:n esiintymistiheydessä molemmilla sukupuolilla tasoittuu. Tämä sairaus esiintyy myös raskauden aikana.
Anatomia
Sydän voidaan kuvitella eräänlaiseksi pumpuksi, joka saa veren kiertämään koko kehon verisuonten läpi. Tällainen nesteen liike on mahdollista ylläpitämällä oikea painetaso sydämen ontelossa ja elimen lihaslaitteiston työ. Ihmisen sydän koostuu neljästä ontelosta, joita kutsutaan kammioiksi (kaksi kammiota ja kaksi eteistä). Kammiot on erotettu toisistaan erityisillä "ovilla" tai venttiileillä, joista jokainen koostuu kahdesta tai kolmesta sulkimesta. Tämän ihmiskehon päämoottorin anatomisen rakenteen ansiosta jokainen solu syötetään ihmiskehon happea ja ravinteita.
Sydämessä on neljä venttiiliä:
- Mitraali. Se erottaa vasemman eteisen ja kammion ontelon ja koostuu kahdesta venttiilistä - etu- ja takaventtiilistä. Anterior lehtinen esiinluiskahdus on paljon yleisempi kuin takalehtinen. Jokaiseen venttiiliin on kiinnitetty erityiset kierteet, joita kutsutaan jänteiksi. Ne tarjoavat venttiilikosketuksen lihaskuitujen kanssa, joita kutsutaan papillaari- tai papillaarilihaksiksi. Tämän anatomisen muodostelman täysimittaista työtä varten tarvitaan kaikkien komponenttien yhteinen koordinoitu työ. Sydämen supistuksen - systolen - aikana lihaksikkaan sydämen kammion ontelo pienenee ja vastaavasti paine siinä kasvaa. Samanaikaisesti työhön sisältyvät papillarilihakset, jotka sulkevat veren ulostulon takaisin vasempaan eteiseen, josta se valui ulos keuhkoverenkierrosta hapella rikastettuna, ja vastaavasti veri tulee aortaan ja edelleen, valtimoiden kautta, toimitetaan kaikkiin elimiin ja kudoksiin.
- Trikuspidaali (kolmikuume) venttiili. Se koostuu kolmesta siivestä. Sijaitsee oikean eteisen ja kammion välissä.
- aortan läppä. Kuten edellä on kuvattu, se sijaitsee vasemman kammion ja aortan välissä eikä anna veren palata vasempaan kammioon. Systolen aikana se avautuu vapauttaen valtimoverta aortaan korkean paineen alaisena, ja diastolen aikana se sulkeutuu, mikä estää veren takaisinvirtauksen sydämeen.
- Venttiili keuhkovaltimo. Se sijaitsee oikean kammion ja keuhkovaltimon välissä. Kuten aorttaläppä, se estää verta palaamasta sydämeen (oikeaan kammioon) diastolen aikana.
Normaalisti sydämen työ voidaan esittää seuraavasti. Keuhkoissa veri rikastuu hapella ja menee sydämeen tai pikemminkin sen vasempaan eteiseen (sillä on ohuet lihasseinämät ja se on vain "säiliö"). Vasemmasta eteisestä se valuu vasempaan kammioon (jota edustaa "voimakas lihas", joka pystyy työntämään ulos koko sisään tulevan veren määrän), josta se leviää aortan kautta kaikkiin systeemisen verenkierron elimiin (maksaan, aivoihin, raajat ja muut) systolejakson aikana. Siirrettyään happea soluihin veri ottaa hiilidioksidia ja palaa sydämeen, tällä kertaa oikeaan eteiseen. Sen ontelosta neste tulee oikeaan kammioon ja systolen aikana poistuu keuhkovaltimoon ja sitten keuhkoihin (keuhkokierto). Sykli toistetaan.
Mikä on prolapsi ja miksi se on vaarallista? Tämä on tila läppälaitteen viallisesta toiminnasta, jossa lihasten supistumisen aikana veren ulosvirtauskanavat eivät ole täysin sulkeutuneet ja siksi osa verestä palaa systolejakson aikana takaisin sydämeen. Joten mitraaliläpän esiinluiskahduksen yhteydessä nestettä systolen aikana tulee osittain aortaan ja osittain kammiosta työnnetään takaisin eteiseen. Tätä veren palautumista kutsutaan regurgitaatioksi. Yleensä mitraaliläpän patologiassa muutokset eivät ole selkeitä, joten tätä tilaa pidetään usein normin muunnelmana.
Mitraaliläpän prolapsin syyt
Tähän patologiaan on kaksi pääsyytä. Yksi niistä on synnynnäinen häiriö sydänläppien sidekudoksen rakenteessa, ja toinen on seurausta aiemmista sairauksista tai vammoista.
- Synnynnäinen mitraaliläpän prolapsi on melko yleinen ja liittyy perinnölliseen vaurioon venttiilien perustana toimivien sidekudoskuitujen rakenteessa. Tämän patologian myötä venttiilin lihakseen yhdistävät kierteet (soinnut) pidentyvät ja itse läppäistä tulee pehmeämpiä, taipuisampia ja helpommin venyviä, mikä selittää niiden löysän sulkeutumisen sydämen systolen aikana. Useimmissa tapauksissa synnynnäinen MVP etenee suotuisasti aiheuttamatta komplikaatioita ja sydämen vajaatoimintaa, joten sitä pidetään useimmiten kehon ominaisuutena, ei sairautena.
- Sydänsairaudet, jotka voivat aiheuttaa muutoksia läppien normaalissa anatomiassa:
- Reuma (reumaattinen sydänsairaus). Sydänkohtausta edeltää pääsääntöisesti kurkkukipu, jonka jälkeen tulee parin viikon kuluttua reumakohtaus (nivelvaurio). Elementtien näkyvän tulehduksen lisäksi tuki- ja liikuntaelimistö prosessissa ovat mukana sydänläpät, jotka altistuvat paljon suuremmalle streptokokkien tuhoavalle vaikutukselle.
- Iskeeminen sydänsairaus, sydäninfarkti (sydänlihas). Näiden sairauksien yhteydessä verenkierto heikkenee tai sen täydellinen lopettaminen (sydäninfarktin tapauksessa), mukaan lukien papillaariset lihakset. Sointukatkoja voi esiintyä.
- Rintakehän vamma. Voimakkaat iskut rintakehän alueella voivat aiheuttaa läppäpainteiden terävän irtoamisen, mikä johtaa vakaviin komplikaatioihin, jos apua ei anneta ajoissa.
Mitraaliläpän prolapsin luokitus
Mitraaliläpän prolapsi luokitellaan regurgitaation vakavuudesta riippuen.
- I-asteelle on ominaista puitteen taipuma kolmesta kuuteen millimetriin;
- II-asteelle on ominaista taipuman amplitudin kasvu yhdeksään millimetriin;
- III astetta luonnehtii yli yhdeksän millimetrin taipuman vakavuus.
Mitraaliläpän prolapsin oireet
Kuten edellä mainittiin, mitraaliläpän prolapsi on suurimmassa osassa tapauksia lähes oireeton ja diagnosoidaan sattumalta ennaltaehkäisevän lääkärintarkastuksen aikana.
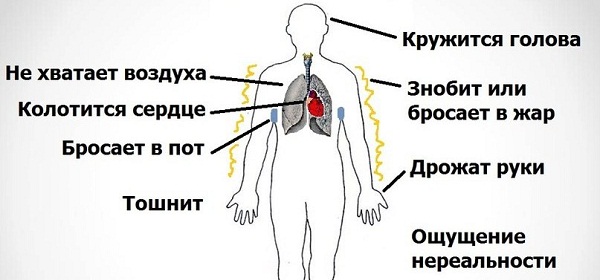
Yleisimpiä mitraaliläpän prolapsin oireita ovat:
- Cardialgia (kipu sydämen alueella). Tämä oire esiintyy noin 50 prosentissa MVP-tapauksista. Kipu sijoittuu yleensä rintakehän vasemman puolen alueelle. Ne voivat olla sekä lyhytaikaisia luonteeltaan että venyvät useita tunteja. Kipu voi ilmetä myös levossa tai kovan henkisen stressin yhteydessä. Kardiagisen oireen esiintymistä ei kuitenkaan usein voida yhdistää mihinkään provosoivaan tekijään. On tärkeää huomata, että kipua ei lopeteta ottamalla nitroglyseriiniä, mikä tapahtuu sepelvaltimotaudin yhteydessä;
- Hengenahdistus. Potilailla on vastustamaton halu hengittää syvään "täydellä rinnalla";
- Sydämen työn keskeytymisen tunne (joko hyvin harvinainen sydämenlyönti tai päinvastoin nopea (takykardia);
- Huimaus ja pyörtyminen. Ne johtuvat sydämen rytmihäiriöistä (aivojen verenvirtauksen lyhytaikainen heikkeneminen);
- Päänsärky aamulla ja illalla;
- Lämpötilan nousu ilman syytä.
Mitaaliläpän prolapsin diagnoosi
Pääsääntöisesti terapeutti tai kardiologi diagnosoi läppäprolapsin auskultaation (sydämen kuuntelu stetofonendoskoopilla) aikana, jonka he suorittavat kullekin potilaalle rutiininomaisissa lääketieteellisissä tutkimuksissa. Sydämen sivuäänet johtuvat ääni-ilmiöistä venttiilien avautuessa ja sulkeutuessa. Jos epäillään sydänsairautta, lääkäri antaa lähetteen ultraäänidiagnostiikkaan (ultraääni), jonka avulla voit visualisoida venttiilin, määrittää sen anatomisten vikojen esiintymisen ja regurgitaation asteen. Elektrokardiografia (EKG) ei heijasta muutoksia sydämessä tämän läppälehtien patologian yhteydessä
Mitaaliläpän prolapsin hoitotaktiikka määräytyy läppälehtien prolapsin asteen ja regurgitaatioiden määrän sekä psykoemotionaalisten ja sydän- ja verisuonisairauksien luonteen mukaan.
Tärkeä kohta terapiassa on potilaiden työ- ja lepojärjestelyjen normalisointi, päivittäisen rutiinin noudattaminen. Muista kiinnittää huomiota pitkään (riittävän) uneen. Kysymys oppitunneista liikunta ja urheilun tulee päättää hoitavan lääkärin yksilöllisesti arvioituaan fyysisen kunnon indikaattorit. Jos vakavaa regurgitaatiota ei ole, potilaille osoitetaan kohtalaista fyysistä aktiivisuutta ja aktiivista elämäntapaa ilman rajoituksia. Suosituimmat hiihto, uinti, luistelu, pyöräily. Mutta nykiviin liikkeisiin liittyviä aktiviteetteja ei suositella (nyrkkeily, hyppy). Vakavan mitraalisen regurgitaation tapauksessa urheilu on vasta-aiheista.

Tärkeä komponentti mitraaliläpän esiinluiskahduksen hoidossa on yrttilääkkeet, jotka perustuvat erityisesti rauhoittaviin (rauhoittaviin) kasveihin: valerian, emämato, orapihlaja, ledum, salvia, mäkikuisma ja muut.
Sydänläppäreumaattisten leesioiden kehittymisen estämiseksi nielurisojen poisto on tarkoitettu kroonisen tonsilliitin (tonsilliitti) tapauksessa.
MVP:n lääkehoito on tarkoitettu komplikaatioiden, kuten rytmihäiriöiden, sydämen vajaatoiminnan, hoitoon sekä prolapsin oireiden (sedaatio) oireenmukaiseen hoitoon.
Jos vakava regurgitaatio ja lisäksi verenkiertohäiriö, leikkaus on mahdollista. Pääsääntöisesti vahingoittunut mitraaliläppä ommellaan, eli suoritetaan valvuloplastia. Jos se on tehotonta tai mahdotonta useista syistä, keinotekoisen analogin implantointi on mahdollista.
Mitaaliläpän prolapsin komplikaatiot
- Mitraaliläpän vajaatoiminta. Tämä tila on yleinen reumaattisen sydänsairauden komplikaatio. Tässä tapauksessa venttiilien epätäydellisen sulkeutumisen ja niiden anatomisen vian vuoksi veri palaa merkittävästi vasempaan eteiseen. Potilas on huolissaan heikkoudesta, hengenahdistusta, yskästä ja monista muista. Jos tällainen komplikaatio kehittyy, venttiilin vaihto on indikoitu.
- Angina pectoriksen ja rytmihäiriöiden hyökkäykset. Tähän tilaan liittyy epänormaali sydämen rytmi, heikkous, huimaus, sydämen työn keskeytymisen tunne, "hanhenlihan" ryömiminen silmien edessä, pyörtyminen. Tämä patologia vaatii vakavaa lääketieteellistä hoitoa.
- Infektiivinen endokardiitti. Tässä taudissa esiintyy sydänläppätulehdus.
Mitraaliläpän prolapsin ehkäisy
Ensinnäkin tämän taudin ehkäisemiseksi on tarpeen desinfioida kaikki krooniset infektiopesäkkeet - karieshampaat, tonsilliitti (risat on mahdollista poistaa indikaatioiden mukaan) ja muut. Muista käydä säännöllisesti vuosittain lääkärintarkastuksissa ajoissa vilustumisen, erityisesti kurkkukipujen, hoitamiseksi.
Mitraaliläpän prolapsia kutsutaan joskus sydämen prolapsiksi. Elimen prolapsi on kuitenkin elimen pääsyä ontelosta toiseen luonnollisten aukkojen kautta.
Jos kohdun ja peräsuolen esiinluiskahduksia esiintyy, sydämen tapauksessa puhumme aina sen tietyn osan, ei koko elimen, prolapsista.
Siksi on oikeampaa sanoa ei "sydämen prolapsi", vaan "läppäprolapsi".
Patologian ominaisuudet
Lajikkeet
Kaksoisläpän alikehittymistä alettiin kuvata ja hoitaa vasta sydämen ultraäänen tulon jälkeen viime vuosisadan 60-luvulla. Juuri tutkimuksen aikana venttiilien painumista havaittiin ihmisillä, joilla on. Tietenkin tämä sairaus ilmestyi paljon aikaisemmin, se yksinkertaisesti pidettiin sydänsairaudena, koska tällaisessa tilanteessa tapahtuvia prosesseja ei ymmärretty.
Esiintymisen syistä riippuen tällainen sairaus jaetaan:
Riippuen siitä, kuinka paljon venttiili tulee eteiskammioon, prolapsia on kolmea tyyppiä:

Se sisältää 8 hyödyllistä lääkekasvit, jotka ovat erittäin tehokkaita rytmihäiriöiden, sydämen vajaatoiminnan, ateroskleroosin, sepelvaltimotaudin, sydäninfarktin ja monien muiden sairauksien hoidossa ja ehkäisyssä. Tässä tapauksessa käytetään vain luonnollisia ainesosia, ei kemikaaleja ja hormoneja!
- Ensimmäisen asteen. Venttiili menee eteiskammioon 5 mm asti;
- Toinen aste. Venttiili painuu esiin 6 - 10 mm;
- Kolmas aste. Venttiili painuu eteisen sisäpuolelle yli 10 mm.

Venttiilin prolapsi 1 aste
Kliinisesti merkittävä on veren regurgitaatioaste (käänteinen virtaus) vasemman kammion kammiosta vasemman eteisen kammioon. Läppälehtien löysän kosketuksen seurauksena muodostuu aukko, jonka kautta osa verestä virtaa takaisin kammiosta eteisonteloon. Mitä suurempi tämä reikä, sitä suurempi määrä verta palasi eteiseen.
Kliiniset ilmentymät
Suuri määrä potilaita, joilla tämä patologia havaittiin, liittyy sydämen ultraäänen laajaan käyttöön. Suurin osa esiinluiskahduksista ei ilmene kliinisesti, ja se on löydös tutkimuksen aikana.
Kaksikulmioläpän primaarista (idiopaattista) prolapsia voidaan epäillä, jos on muita sidekudoksen alikehittymisen merkkejä, kuten lisääntynyt liikkuvuus nivelissä, litteät jalat, skolioosi, suppilorintakehä.
Useammin tätä patologiaa esiintyy naisilla, joilla on asteninen vartalotyyppi, ja ihon venyvyys voi lisääntyä. Lääkäri voi havaita kaikki nämä merkit rutiinitutkimuksessa, ja diagnoosin vahvistamiseksi hänen on viitattava sydämen ultraäänitutkimukseen. Vain ultraäänen avulla voidaan havaita venttiilin ongelmat.
Tämän taudin klinikka on hyvin monipuolinen, on olemassa useita pääoireyhtymiä, joiden oireet ovat läsnä erilaisissa yhdistelmissä potilailla:
Diagnostiikka
Tällaista sairautta voidaan epäillä kliinisten oireiden perusteella sekä tutkimuksen aikana. Kun kuuntelee sydäntä, lääkäri havaitsee systolisen sivuäänen. EKG:n aikana muutoksia ei yleensä havaita. Diagnoosi vahvistetaan sydämen ultraäänellä.
On tärkeää tutkimuksen aikana määrittää paitsi mitraaliläpän lehtisten esiinluiskahduksen asteen ja veren paluuvirtauksen (regurgitaatio) ennustamisen mahdollisia komplikaatioita ja määritettäessä lisähoitotaktiikoita, on tarpeen määrittää myksomatoottisen rappeuman esiintyminen.
Myksomatoottinen rappeuma on lehtien paksuutumista yli 4 mm ja venttiilin heikentynyttä kaikukykyä.
Komplikaatiot
Kaikki kaksikynäläpän esiinluiskahduksen komplikaatiot esiintyvät pääasiassa potilailla, joiden kaksikynäläppäläppälehtien paksuus on yli neljä millimetriä, ja toisen ja kolmannen asteen prolapsissa, jossa verenvirtaus toistuu (regurgitaatio).
Yleisimmät ovat seuraavat komplikaatiot:
Hoito
Taudin syyn - sidekudoksen muodostumisen rikkomisen - hoitoon ei tällä hetkellä ole erityistä hoitoa. Monet lääkärit panevat merkille magnesiumvalmisteiden hyvän vaikutuksen, ne vahvistavat sidekudosta ja niillä on myös arvokas rauhoittava ominaisuus.
Sympaattisen hermoston sävyn kohoamisen myötä B-salpaajia, rohdosperäisiä rauhoittavia lääkkeitä (orapihlaja, emämato, valeriaana) on käytetty menestyksekkäästi pitkään ja synteettisiä masennuslääkkeitä voidaan käyttää. Nämä lääkkeet vähentävät verisuonihäiriöiden ilmenemistä, normalisoivat sykettä.
Jos merkkejä sydämen vajaatoiminnasta ja prolapsin kehittymisestä kaksikulmaisen läpän vajaatoiminnaksi, on tarpeen neuvotella sydänkirurgin kanssa lisähoitotaktiikkojen määrittämiseksi, voi olla tarpeen vaihtaa mitraaliläppä ja päästä eroon tästä taudista.
Kaikki edellä mainitut huomioon ottaen, jos olet nuori nainen, sinulla on lisääntynyt nivelten liikkuvuus syntymästäsi lähtien, olet keskimääräistä pidempi, sinulla on asteninen ruumiinrakenne, laiha pitkät sormet, ihon lisääntynyt joustavuus, sinun on suoritettava sydämen ultraääni prolapsin havaitsemiseksi ajoissa.
Monissa diagnosoiduissa tapauksissa tämä patologia ei tarvitse hoitoa, ja taudin etenemisen seuranta on välttämätöntä. Tapauksissa, joissa vakavat muutokset sydämen työssä havaitaan varhaisessa vaiheessa, voidaan välttää taudin vakavat komplikaatiot. Jos lääkehoitoa tarvitaan ja myös tapauksissa, joissa tarvitaan venttiilin vaihtoa, varhainen hoito on tehokasta.
Potilas Maria, 28 vuotias. Hän tuli terapeutille valittaen kipua vasemmalla puolella rinnassa, unettomuutta, huimausta. Ennen kaikkea hän oli huolissaan sydämensä "häipymisestä" ja pelosta terveydentilastaan. Lääkäri selvitti potilaalta, että hän oli lapsuudesta lähtien eronnut ikätovereidensa keskuudesta epätavallisilla nivelillä, jotka olivat taipuneet tavallista enemmän. Tilansa syynä tytöllä oli skolioosi.
Lääkäri kiinnitti huomiota potilaan nopeaan kasvuun, ohuisiin pitkiin sormiin ja epäili sidekudoksen synnynnäistä alikehitystä. Auskultoinnin aikana terapeutti kuunteli systolista sivuääniä ja määräsi potilaalle lisätutkimuksen. EKG:ssä ei näkynyt muutoksia, sydämen ultraääni paljasti mitraaliläpän prolapsin, läpän paksuus ei muuttunut.
Potilaalle määrättiin yrttirauhoitteiden kurssi, suositeltiin omistaa enemmän aikaa kävelylle raittiissa ilmassa ja parantaa tunnetila ilmoittautua tanssiklubiin. Maria noudatti kaikkia näitä suosituksia ja tuli toiseen tutkimukseen 6 kuukauden kuluttua. Kaikki taudin merkit hävisivät, potilasta suositeltiin kardiologin tarkastukseen ennaltaehkäisevästi vuosittain ja sydämen ultraäänitutkimukseen muutosten dynamiikan seuraamiseksi.
Lyhyt viite: Mitraaliläpän prolapsi on useimmiten oireeton, mutta jos henkilö kokee muutoksia terveydestään, hoito on tarpeen.
Joka tapauksessa jokainen sydänläppäsairaus ja muita sydänsairauksia sairastava tarvitsee lääkärin valvontaa ja sydämen toiminnan säännöllistä seurantaa ultraäänellä.
Yhteydessä
Sydänläppäprolapsi: syyt, tärkeimmät oireet, nykyaikaiset diagnoosi- ja hoitomenetelmät
Prolapsi sydänläppäsairaus on yleisin ja usein täysin harmiton sydänläppien epämuodostuma, jossa sydämen supistumisen aikana läppälehtien epänormaali ulkonema. Mitraaliläpän prolapsi on yleisempää kuin muiden sydänläppien prolapsi.
Sydänläppäluiskahdusten pääasiallinen syy on läpät muodostavan sidekudoksen synnynnäinen heikkous. Useimmissa tapauksissa sydänläppäsairaus ei aiheuta oireita. Harvemmin esiinluiskahduksen merkkejä voivat olla rintakipu, "sydämen työn keskeytymisen" tunne, huimaus, heikkous jne.
Yleensä läppäprolapsilla on suotuisa kulku, eikä se vaadi erityistä hoitoa, mutta harvoissa tapauksissa sitä voi monimutkaistaa sydämen rytmihäiriö (
), läppien vajaatoiminnan kehittyminen jne.
Prolapsin karkeat muodot, joissa sydämen toiminta on suurelta osin häiriintynyt, vaativat hoitoa lääkkeillä tai kirurgisen leikkauksen avulla.
Mitä ovat sydänläpät?
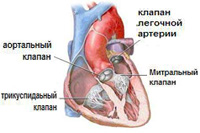 Sydänventtiilit ovat liikkuvia läppä, jotka koostuvat yksittäisistä elementeistä ( puitteet), tukkien reiät, joiden kautta veri virtaa sydämen yhdestä osasta toiseen.
Sydänventtiilit ovat liikkuvia läppä, jotka koostuvat yksittäisistä elementeistä ( puitteet), tukkien reiät, joiden kautta veri virtaa sydämen yhdestä osasta toiseen.
Venttiilien tehtävänä on ohjata verenkiertoa. puhuminen yksinkertaisin termein: Sydäntä voidaan pitää tavallisena pumpuna, joka pumppaa nestettä. Kuten kaikissa muissakin nanohiukkasissa, sydämessä on venttiilijärjestelmä, joka päästää nestettä kulkemaan läpi ( verta) pumppaussuuntaan ja älä päästä sitä takaisin. Sydänlihaksen supistumisen aikana paineistettu veri poistuu sydämestä - venttiilit, jotka säätelevät veren liikettä tähän suuntaan sydämen supistumishetkellä, avautuvat. Välittömästi supistuksen jälkeen sydän rentoutuu ja paine siinä laskee - tällä hetkellä venttiili sulkeutuu eikä anna veren virrata takaisin sydämeen.
Sydämessä on 4 venttiiliä:
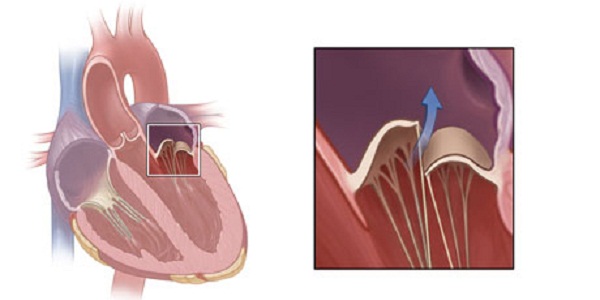
1. Mitraaliventtiili sijaitsee vasemman kammion ja vasemman eteisen välissä ja koostuu kahdesta venttiilistä ( etu ja taka). Mitraaliläpän lehtiset on kiinnitetty vasemman kammion seinämään jännefilamenteilla - jänteillä. Sointuja puolestaan on kiinnitetty pieniin lihasmuodostelmiin - papillaarilihaksiin. Painteiden ja papillaarilihasten normaalin toiminnan oloissa sydämen supistumisen aikana mitraaliläpän lehdet sulkeutuvat tiukasti, eivät painu tai pullistua kammiota tai eteistä kohti, jolloin veri voi virrata vain eteisestä kammiot, mutta eivät voi virrata vastakkaiseen suuntaan. Mitraaliläpän esiinluiskahduksen yhteydessä toinen tai molemmat sen kuppeista pullistuu vasemman eteisen onteloon eivätkä sulkeudu kovin tiukasti, minkä vuoksi osa verestä palaa kammiosta takaisin eteiseen. Yleisin on mitraaliläpän etuosan prolapsi.
2. Tricuspid ( tai kolmikulmainen) venttiili on oikean kammion ja oikean eteisen välissä sijaitseva venttiili. Se toimii täsmälleen kuten mitraaliläppä.
3. Aorttaläppä sijaitsee vasemman kammion ja aortan välissä. Aorttaläppä estää verta palaamasta aortasta vasempaan kammioon.
4. Keuhkoläppä sijaitsee sydämen oikean kammion ja keuhkojen rungon välissä. Keuhkoläppä estää veren palautumisen keuhkojen verisuonista oikeaan kammioon.
Sydämen prolapsoitumisen syyt
Riippuen siitä, milloin sydänläpän prolapsi ilmestyi, on primaarinen ja sekundaarinen prolapsi:
1. Primaarinen prolapsi läppä on synnynnäinen, usein perinnöllinen ja johtuu geneettisestä viasta sidekudoksen rakenteessa, joka muodostaa läppälehtiä ja jännepainteita. Tällaista sidekudoksen rakenteen rikkomista kutsutaan myksomatoottiseksi degeneraatioksi.
2. Toissijainen ( hankittu) prolapsi sydänläppä näkyy rintakehän trauman ja muiden syiden seurauksena. Tässä tapauksessa sydänläppäpäiden painumisen syy eteisonteloon on jännejänteiden tulehdus tai repeämä.
Sydänläppäluiskahduksen oireet ja merkit
 Synnynnäinen kolmiluun esiinluiskahdus ( kolmikulmainen) läppä, aorttaläppä tai keuhkoläppä ei pääsääntöisesti osoita oireita, ja ne havaitaan satunnaisesti tutkimuksessa muista syistä. Koska synnynnäisen prolapsin yhteydessä verenkierto on yleensä hieman häiriintynyt, hoitoa ei tarvita.
Synnynnäinen kolmiluun esiinluiskahdus ( kolmikulmainen) läppä, aorttaläppä tai keuhkoläppä ei pääsääntöisesti osoita oireita, ja ne havaitaan satunnaisesti tutkimuksessa muista syistä. Koska synnynnäisen prolapsin yhteydessä verenkierto on yleensä hieman häiriintynyt, hoitoa ei tarvita.
Mitraaliläpän prolapsi on yleisempää kuin muiden sydänläppien prolapsi, joten tarkastelemme sitä yksityiskohtaisemmin.
Mitraaliläpän prolapsi
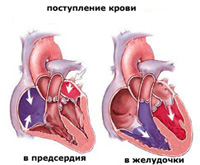 Useimmissa tapauksissa synnynnäinen mitraaliläpän prolapsi on hiljainen eikä aiheuta oireita. Joissakin tapauksissa voi esiintyä seuraavia synnynnäisen mitraaliläpän prolapsin oireita ja merkkejä:
Useimmissa tapauksissa synnynnäinen mitraaliläpän prolapsi on hiljainen eikä aiheuta oireita. Joissakin tapauksissa voi esiintyä seuraavia synnynnäisen mitraaliläpän prolapsin oireita ja merkkejä:
1.
"Sydämen työn keskeytymisen" tunne: sydämen "häipymisen" jaksot, sydämen sykkeen nopeutuminen tai hidastuminen, sydämen ei-rytminen supistuminen jne.
2. Kipu sydämen alueella, joka voi olla lyhytkestoista puukottavaa tai särkevää ja pitkittynyttä ( jopa useita tunteja). Rintakipu ei liity fyysiseen aktiivisuuteen, ei häviä nitroglyseriinin ottamisen jälkeen, voi ilmaantua tai voimistua emotionaalisen vaikutuksen seurauksena.
Raskaus ja synnytys mitraaliläpän esiinluiskahduksella
Pääsääntöisesti synnytys mitraaliläpän prolapsin kanssa etenee ilman komplikaatioita, lapsi syntyy normaalipainoisena ja ajallaan.
Raskauden suunnittelun aikana naiselle, jolla on mitraaliläpän prolapsi, voidaan suositella kaikukardiografiaa, joka selvittää takaisin palaavan veren määrän ( regurgitaatio), ja vastaavasti mitraaliläpän vajaatoiminnan aste.
Mitaaliläpän prolapsin komplikaatiot raskauden ja synnytyksen aikana ovat erittäin harvinaisia, mutta sinun tulee keskustella niiden kehittymisriskistä lääkärisi tai kardiologin kanssa.
Missä tapauksissa sinun on otettava välittömästi yhteys lääkäriin?
 Jos sinulla on seuraavat oireet, sinun tulee hakea lääkärin apua mahdollisimman pian:
Jos sinulla on seuraavat oireet, sinun tulee hakea lääkärin apua mahdollisimman pian:
1.
Äkillinen hyvinvoinnin heikkeneminen, heikkous, hengenahdistus, kuplivan hengityksen tai vaahdon ilmaantuminen suusta. Nämä oireet viittaavat siihen, että merkittävä määrä verta palaa vasemmasta kammiosta vasempaan eteiseen ( regurgitaatio), mikä johti veren pysähtymiseen keuhkoissa ( keuhkopöhö).
2. Tajunnan menetys ( pyörtyminen) on seurausta aivojen riittämättömästä verenkierrosta, mikä voi johtua sydämen rytmihäiriöstä ( rytmihäiriö).
3. Kohonnut ruumiinlämpö, nivelkipu, vakava heikkous. Nämä oireet voivat viitata tarttuvan endokardiitin kehittymiseen, joka on yksi mitraaliläpän prolapsin komplikaatioista.
4. Suorituskyvyn heikkeneminen, lisääntynyt väsymys, heikkous, hengenahdistus lievän kuormituksen jälkeen: kaikki nämä oireet viittaavat sydämen vajaatoiminnan mahdolliseen kehittymiseen.
Prolapsoituneiden sydänläppien diagnoosi
 Jos sydämen läppäprolapsin oireita ilmaantuu, tulee kääntyä yleislääkärin tai kardiologin puoleen, joka suorittaa tutkimuksen, kuuntelee sydäntä ja määrää tarvittaessa lisämenetelmiä tai neuvoja muilta asiantuntijoilta ( esim neurologi).
Jos sydämen läppäprolapsin oireita ilmaantuu, tulee kääntyä yleislääkärin tai kardiologin puoleen, joka suorittaa tutkimuksen, kuuntelee sydäntä ja määrää tarvittaessa lisämenetelmiä tai neuvoja muilta asiantuntijoilta ( esim neurologi).
Tärkeimmät menetelmät mitraaliläpän prolapsin diagnosoimiseksi ovat:
1. Sydämen ultraääni ( kaikukardiografia, Echo-KG) ja Doppler-kaikukardiografia- mahdollistaa mitraaliläpän prolapsin asteen määrittämisen sekä mitraaliläpän vajaatoiminnan olemassaolon ja asteen, joka ilmenee regurgitaationa ( veren kulku kammiosta eteiseen).
2. Elektrokardiografia ( EKG) avulla voit tunnistaa joitain sydämen toiminnan häiriöitä, jotka voivat epäsuorasti viitata mitraaliläpän prolapsiin: sydämen rytmihäiriö ( rytmihäiriö), suuren määrän poikkeuksellisia sydämen supistuksia ( ekstrasystolat) jne.
3. Holterin EKG ( riimu) - Tämä on tutkimusmenetelmä, jonka avulla lääkäri voi seurata sydämen toimintaa päivän aikana. Tätä varten lääkäri asentaa elektrodit rintakehän etupinnan iholle, josta tiedot tallennetaan kannettavaan vastaanottimeen. Sinä päivänä, jona holteria valmistetaan, sinun tulee säilyttää tavallinen.
Mitraaliläpän prolapsin hoito
 Suurimmassa osassa tapauksista synnynnäinen mitraaliläpän prolapsi ei vaadi erityishoitoa.
Suurimmassa osassa tapauksista synnynnäinen mitraaliläpän prolapsi ei vaadi erityishoitoa.
Mitraaliläpän prolapsin hoito on tarpeen seuraavissa tapauksissa: sydämentykytys ( takykardia) ja sydämen rytmihäiriöt ( rytmihäiriö), toistuvia kasvuhäiriökohtauksia ( rintakipu, huimaus, pyörtyminen jne.), vaikea mitraaliläpän vajaatoiminta ja jotkut muut. Hoitava lääkäri arvioi mitraaliläpän prolapsin hoidon tarpeen yksilöllisesti.
Synnynnäisen mitraaliläpän prolapsin vuoksi voidaan määrätä seuraavia lääkkeitä:
1. Adrenosalpaajat (Atenololi, propranololi jne.) on määrätty, jos sydämen syke on usein takykardia) ja rytmihäiriöiden ehkäisyyn.
2. Magnesiumia sisältävät valmisteet (esim Magnerot) parantaa niiden potilaiden hyvinvointia, joilla on mitraaliläpän prolapsi ja vegetatiivisen verisuonidystonian oireita ( huimaus, pyörtyminen, sydämen kipu, liiallinen hikoilu, subfebriili kehon lämpötila jne.)
3. Vitamiinit: Nikotiiniamidi ( vit.RR), tiamiini ( vit. KOHDASSA 1), riboflaviini ( vit.B2) jne.
Leikkaus mitraaliläpän prolapsi on määrätty vain vakavan mitraaliläpän vajaatoiminnan yhteydessä ( vakavalla regurgitaatiolla) ja sisältää proteesit ( korvaus) mitraaliläppä.
Hankitun mitraaliläpän prolapsin hoito riippuu sen kehityksen syystä ja veren regurgitaation asteesta. Merkittävä mitraalivuoto ( suuri määrä verta, joka palaa kammiosta eteiseen) vaatii sydänläppäleikkausta.
Erityissuositukset synnynnäiseen mitraaliläpän prolapsiin
Kaikille ihmisille, joilla on synnynnäinen mitraaliläpän prolapsi, suositellaan:
1.
Noudata huolellisesti suuhygieniaa: harjaa hampaat kahdesti päivässä, käytä hammaslankaa ja käy hammaslääkärissä 2 kertaa vuodessa. Nämä toimenpiteet vähentävät riskiä saada yksi mitraaliläpän prolapsin vakavista komplikaatioista - tarttuva endokardiitti.
2. Vältä tai rajoita alkoholia, kahvia ja tupakointia, sillä nämä aineet lisäävät sydämen rytmihäiriöiden riskiä ( rytmihäiriön kehittyminen).
Fyysinen aktiivisuus ja urheilu synnynnäisessä mitraaliläpän prolapsissa
 Lähes kaikille ihmisille, joilla on synnynnäinen mitraaliläpän esiinluiskahdus, sallitaan kohtalainen fyysinen aktiivisuus, jota esiintyy vuonna Jokapäiväinen elämä. Kysymys mitraaliläpän prolapsista kärsivän lapsen liikuntakoulutukseen ottamisesta tulee päättää hoitavan lääkärin kanssa, joka arvioi lapsen terveyden ja komplikaatioiden riskin. Yleensä mutkattoman mitraaliläpän prolapsin kanssa, liikunta ( sekä uinti, aerobic) ovat sallittuja ja jopa hyödyllisiä.
Lähes kaikille ihmisille, joilla on synnynnäinen mitraaliläpän esiinluiskahdus, sallitaan kohtalainen fyysinen aktiivisuus, jota esiintyy vuonna Jokapäiväinen elämä. Kysymys mitraaliläpän prolapsista kärsivän lapsen liikuntakoulutukseen ottamisesta tulee päättää hoitavan lääkärin kanssa, joka arvioi lapsen terveyden ja komplikaatioiden riskin. Yleensä mutkattoman mitraaliläpän prolapsin kanssa, liikunta ( sekä uinti, aerobic) ovat sallittuja ja jopa hyödyllisiä.
Synnynnäisen mitraaliläpän esiinluiskahduksen saaneiden ottaminen ammattiurheiluun päätetään yksilöllisesti.
Mitraaliläpän prolapsi on anatominen muutos sen näppylissä ja tuki- ja liikuntaelimistössä, joka ilmaistaan alentuneena sävynä, notkoina. Seurauksena on toiminnallisen tarkoituksen rikkominen: vasemman atrioventrikulaarisen aukon löysä sulkeminen kammioiden systolen aikana.
Mitraaliläpän esiinluiskahduksen hoito riippuu rakenteellisten häiriöiden tunnistetuista syistä ja vaikutuksen asteesta verenkiertoon. Patologiasta on tullut ultraäänilaitteiden laajan käytön saavutus sydänsairauksien diagnosoinnissa. Epätäydelliset venttiilit löytyvät 1/5 täysin terveistä ihmisistä.
Useimmat potilaat eivät koe tyypillisiä oireita. Joissakin tapauksissa prolapsin yhteydessä esiintyy rytmihäiriökohtauksia, kipua sydämen alueella. Suhteen vahvistamiseksi potilaan on tunnistettava ja suljettava pois erilaisia endokardiumiin vaikuttavia sairauksia.
Mitraaliläpän rakenteen ja toimintojen arvo
Tutkimus erilaisia vaihtoehtoja Prolapsi johti siihen johtopäätökseen, että sen pitäisi johtua sydämen kammioiden kehityksen synnynnäisistä piirteistä. Venttiili koostuu etu- ja takaläpäistä. Ne on yhdistetty papillaarilihaksilla sydämen seinämään ohuiden filamenttien-sointujen avulla. Yhdessä nämä rakenteet varmistavat atrioventrikulaarisen aukon tiukan sulkemisen vasemman kammion systolen aikana. Tämä toimenpide estää veren takaisinvirtauksen vasempaan eteiseen.
Etulehti menettää usein sävynsä ja painuu. Alla korkeapaine verta kammion ontelossa, näppylät eivät sulje täysin yhteyttä eteiseen. Siksi osa virtauksesta palaa (regurgitaatioprosessi).
Ultraäänikuva mitraalisesta regurgitaatiosta
Nykyisellä kolmen asteen määritelmällä venttiilien ulkoneman koon mukaan (5 mm:stä 10:een tai enemmän) ei ole tällä hetkellä merkitystä hoitoa päätettäessä. Kardiologit ovat paljon kiinnostuneempia veren paluuosan tilavuudesta. Tämä on osa, joka "ei pääse" aorttaan eikä osallistu verenkiertoon. Mitä suurempi jäännöstilavuus, sitä selvempi prolapsin vaikutus.
Useimmissa tapauksissa vakava vaarallisia rikkomuksia ei ole kiertoa.
Mitä on hoidettava?
Koska on todistettu, että mitraaliläppä itsessään ei satu, hoito voi koskea seuraavia alueita:
- vegetatiivisen neuroosin hoito, päästä eroon pelon tunteesta prolapsin havaitsemisen jälkeen;
- endokardiitin, reumaattisen sydänsairauden hoito, joka johtaa vastaaviin läppämuutoksiin;
- hoitaa ajoissa sydämen vajaatoiminnan alkuoireet, rytmihäiriöt dekompensoituneiden sairauksien yhteydessä;
- läppämuutosten määrätietoinen eliminointi leikkauksella estämään verenkiertohäiriön etenemistä.
Pitäisikö synnynnäistä prolapsia hoitaa?
Lapsella havaitaan tutkimuksessa synnynnäisiä muutoksia (primaarisia). Useimmiten nämä ovat ei-vaarallisia sidekudoksen rakenteellisia piirteitä, jotka ovat perinnöllisiä. Ne eivät vaikuta vauvan myöhempään kehitykseen.
Mutta lastenlääkärit suosittelevat kiinnittämään huomiota hermoston samanaikaiseen toiminnalliseen patologiaan, joka ilmenee vegetatiivisessa verisuonidystoniassa. Neurologisen profiilin oireet tulevat esiin ja säilyvät aikuisella.
Näissä tapauksissa potilaan halu aloittaa mitraaliläpän prolapsin hoito on virheellinen, koska hoito on tarpeetonta ja jopa haitallista. lääkkeitä jotka vaikuttavat sydämeen. Syy-yhteys ja keskushermostoon vaikuttavien lääkkeiden käytön tarkoituksenmukaisuus on selitettävä.
Ihmisten, joilla on synnynnäinen prolapsi, ei tarvitse rajoittaa fyysistä aktiivisuutta. Halu harrastaa ammattiurheilua vaatii lisäkonsultaatiota lääkärin kanssa ja stressitestejä. Ei suositeltu eri tyyppejä paini, pituushypyt ja korkeushypyt (vartalon teräviin nykäyksiin liittyvä kuormitus).

Lapsia kannustetaan harrastamaan liikuntaa, uintia, osallistumista ulkopeleihin
Mitä tehdä, kun olo huononee?
Jos esiintyy sydämentykytys, kipeä kipu sydämen alueella, unettomuus, lisääntynyt ärtyneisyys, mutta normaalit EKG- ja ultraäänitulokset:
- on tarpeen järjestää lepojärjestelmä, on parempi kieltäytyä työskentelemästä yövuorossa;
- lopeta kahvin juonti Alkoholijuomat, vahva tee, kuumat mausteet, suolakurkku;
- suositellaan hoitoa kansanlääkkeillä, joilla on lievä rauhoittava vaikutus (tinktuurat ja keitteet valerianjuuresta, emämatosta, salviasta, orapihlajasta, yrttiteet mintun ja sitruunamelissan kanssa), voit käyttää apteekin valmiita lääkkeitä (Novo Passit, Motherwort forte) tai valmistaa sen itse;
- hermoston kiihottuminen poistetaan magnesiumia sisältävillä lääkkeillä (Magnerot, Magnesium B 6 -vitamiini).
Jos tutkimuksessa ilmenee sellaisia EKG:n muutoksia, kuten sydänlihaksen aineenvaihdunta, repolarisaatioprosessien muutokset, kammiotyyppinen rytmihäiriö, Q-T-ajan pidentyminen, potilaille määrätään:
- fysioterapiaharjoitukset;
- happikyllästyskylvyt, yrttien keittäminen;
- psykoterapiatunnit asiantuntijan kanssa, jotka hallitsevat automaattisen koulutuksen;
- fysioterapiatekniikat (kaulusalueen elektroforeesi bromilla);
- selän hieronta ja kohdunkaulan selkärangan;
- akupunktio.

Rauhoittaa hermoja ja sydäntä
Lääkehoito samanaikaisiin sydänlihassairauksiin
Yleisten tonic- ja rauhoittavien lääkkeiden lisäksi lääkäri määrää indikaatioiden mukaan lääkkeitä, jotka parantavat aineenvaihduntaa sydänlihassoluissa:
- karnitiini,
- Vitaliini,
- Tison,
- Panangin tai Asparkam,
- koentsyymi Q,
- Riboksiini.
On huomattava, että nämä lääkkeet niillä ei ole riittävää varmistuspohjaa hakemuksen tulosten perusteella. Potilaat pitävät niitä kuitenkin tehokkaina. On suositeltavaa käyttää jatkuvia kursseja 2-3 kuukauden ajan.
Rytmihäiriöihin lääkäri määrää heikkoja beetasalpaajia pieninä annoksina.
Lääketieteelliset toimenpiteet suoritetaan EKG-tutkimusten valvonnassa. Yllä oleva hoito on tarkoitettu kompensoimaan autonomisia ja kardioeuroottisia häiriöitä, mutta se ei koske itse mitraaliläppä.
Tulehdussairauksien aiheuttaman prolapsin hoito
Potilaita, joilla on mitraaliläpän esiinluiskahdus, kehotetaan suojautumaan vilustumiselta, hoitamaan aina tonsilliittiä, seuraamaan kroonisten tulehduspesäkkeiden kuntoutusta (karioosihampaat, poskiontelotulehdus, adnexitis, virtsateiden sairaudet ja muut). Tosiasia on, että mikä tahansa "nukkuva" keskittyminen toistaiseksi voi nopeasti aiheuttaa endokardiitin. Ja läppälehtiset ovat osa endokardiumia ja kärsivät samalla tästä taudista.
Endokardiaalista alkuperää oleva prolapsi viittaa sekundaarisiin vaurioihin, ei liity synnynnäisiin muutoksiin, on täysin riippuvainen pääsairauden kulusta. Prolapsin esiintyminen ultraäänikuvassa tällaisissa tapauksissa osoittaa tulehduksen siirtymisen läppälehtiin, sydänsairauksien muodostumisen alkua.
Regurgitaatiomäärällä on dynaaminen merkitys: sen lisääntyminen vahvistaa huomaamattoman reumaattisen sydänsairauden hyökkäyksen, hitaamman virtauksen. Tällaisten tapausten hoidossa on välttämätöntä:
- käytä antibiootteja (penisilliini, bisilliini) tai vararyhmistä enimmäisohjelmien mukaisesti;
- soveltaa tulehdusta ehkäisevää hoitoa hormonaalisilla ja ei-hormonaalisilla aineilla.
Päätavoitteena on pysäyttää endokardiumin tuhoutuminen.
Muiden syiden aiheuttaman prolapsin hoito
Mitraaliläpän prolapsi voi muodostua vasemman kammion vakavan venytyksen (laajentumisen) tai hypertrofian seurauksena. Tällaisia muutoksia esiintyy, jos kehittyy kardiomyopatia, kohonnut verenpaine ja laaja sydäninfarkti (erityisesti seinämän aneurysman seurauksena).
Potilaalle kehittyy sydämen dekompensaation oireita, ilmenee:
- heikkous,
- hengenahdistus,
- turvotus,
- sydämen kipu liikkeessä.
Vakavat rytmihäiriökohtaukset ovat mahdollisia.
Hoidossa käytetään lääkkeitä:
- laajenevat sepelvaltimot;
- vähentää sydänlihaksen hapenkulutusta;
- rytmihäiriölääkkeet;
- diureetteja ja sydänglykosideja.
Lääkäri määrää kaikki lääkkeet kussakin tapauksessa erikseen.
Rintakehävammojen tapauksessa prolapsin akuutti kehittyminen on mahdollista venttiililehtiä kiinnittävien kierteiden irtoamisen vuoksi. Potilaalla on voimakkaan kivun taustalla hengenahdistusta ja merkkejä akuutista sydämen vajaatoiminnasta. Hoito koostuu vain kiireellisestä leikkauksesta, jossa venttiilit ompelevat.
Milloin kirurgista menetelmää käytetään?
Kirurgiset lähestymistavat voivat olla kahdenlaisia:
- repeytyneiden puitteiden kiinnitys (langat-painteet ompelemalla, luomalla mekanismi puitteiden pitämiseksi);
- venttiilin vaihto keinotekoisella proteesilla.
Indikaatiot kirurgiseen hoitoon:
- endokardiitin epäonnistunut hoito antibiooteilla ja erilaisilla tulehduskipulääkkeillä;
- verenkiertohäiriö vaihe 2B, käyttökyvyttömyys tai tulosten puute sydämen glykosidien, diureettien käytöstä;
- toistuvat eteisvärinän kohtaukset;
- kohonneen verenpaineen kehittyminen keuhkovaltimossa.

Keinotekoinen mitraaliläppä ommellaan yhteen renkaan kanssa estämään eteisen ja kammion välisen aukon arpeutumista
Verenkiertohäiriöistä on olemassa vakioindikaattoreita, joita lääkärit ohjaavat päättäessään leikkauksen tarkoituksenmukaisuudesta:
- regurgitaatiovirtaus yli 50%;
- jäännösruiskutusfraktio alle 40 %;
- paineen nousu keuhkovaltimossa yli 25 mm Hg;
- vasemman kammion ontelon tilavuuden kasvu diastolisen rentoutumisen aikana 2 kertaa tai enemmän.
Prolapsin hoidon piirteet lapsilla
SISÄÄN lapsuus mitraaliläpän muutokset voidaan havaita sattumalta yhdistettynä muiden venttiilien rakenteen rikkomiseen, synnynnäisiin epämuodostumisiin. Useimmiten nämä muutokset ovat myönteisiä. Lapsi tulee suojata akuuteilta tartuntataudeilta. Kardiologin ambulanssitarkkailu 2 kertaa vuodessa osoittaa patologian jatkokehityksen ja ennaltaehkäisevän hoidon tarpeen.
Jos prolapsi havaitaan raskauden aikana?
Mitraaliläpän muutokset havaitaan raskaana olevia naisia tutkittaessa. Yleensä he olivat läsnä lapsuudesta lähtien, mutta eivät vaivautuneet eivätkä vaatineet diagnoosia.
Odottava äiti tulee rauhoittua: prolapsi ei uhkaa lasta ja raskauden kulkua. Toinen asia on, jos samanaikaisesti havaitaan sydämen patologia, reuma tai vakavat sairaudet.
Joka tapauksessa synnytyslääkärit ottavat nämä muutokset huomioon suunnitellessaan synnytystoimintaa, raskaana olevan naisen ennaltaehkäisevässä hoidossa.
Ihmisten, joilla on mitraaliläpän prolapsi, on ymmärrettävä, että toistuvan regurgitaation aste voi muuttua koko elämän ajan. Siksi on tarpeen käydä vuosittain läpi ja noudattaa lääkärin vaatimuksia samanaikaisten sairauksien ennaltaehkäisevässä hoidossa.
Tällaista patologiaa, kuten mitraaliläpän prolapsi, pidetään kardiologian yleisimpänä läppähäiriöiden muunnelmana. Tämä synnynnäinen vika, toisin kuin muut vastaavat sairaudet, on useimmissa tapauksissa hyvä ennuste. Siitä huolimatta tällaisen diagnoosin saaneiden ihmisten terveydentilan seuranta on pakollista, ja tarvittaessa heille suoritetaan konservatiivinen tai kirurginen läppäpatologian hoito.
Taudin ominaisuudet
Mitraaliläppä on vasemman kammion ja vasemman eteisen välinen venttiili. Kun eteissupistus tapahtuu, venttiili avautuu ja veri tulee kammioon. Sitten venttiili sulkeutuu, kammio supistuu ja veri poistuu aorttaan. Erilaiset muutokset sydänlihaksen tai sidekudoksen rakenteessa ja toiminnassa johtavat sydänläpän lehtisen roikkumiseen ja taipumiseen, toisin sanoen sen rakenteen ja työn rikkomiseen, ja tällaista patologiaa kutsutaan "mitraaliläpän prolapsiksi", tai MVP. Synonyymit - vasemman venttiilin esiinluiskahdus, kaksoispisteläpän prolapsi. Tämä patologia kiitokset moderni menetelmä tutkimus - sydämen ultraääni - on hyvin tutkittu kehityksen ja kulun piirteistä.
Läppäventtiilin etuosan esiinluiskahdus aiheuttaa sen taipumisen vasemman eteisen onteloon systolen aikana, minkä vuoksi se voi saada osan verestä virtaamaan takaisin eteiseen (regurgitaatio). MVP voi kuitenkin esiintyä ilman regurgitaatiota ja antaa myös minimaalisen veren takaisinvirtauksen, jolloin patologia ei anna ollenkaan. kliininen kuva eikä häiritse hemodynamiikkaa. Vakava läppäprolapsi, jossa on korkea regurgitaatio, sisältää tietyn vaaran ja terveysvaikutusten riskin, joten tällaiset potilaat tarvitsevat yleensä leikkausta.
Tautia pidetään yhtenä sydänvioista, ja sitä havaitaan useimmiten 7–20-vuotiailla lapsilla ja nuorilla, vaikka sitä esiintyy kaikissa ikäluokissa. Lapsilla vika todetaan 2-10%:lla tapauksista, aikuisilla - noin 16%, ja jopa 80% heistä on 35-40-vuotiaita naisia. Vastasyntyneillä primaarisen prolapsin havaitseminen on erittäin harvinaista, mutta muiden orgaanisten sydämen patologioiden läsnä ollessa mitraaliläpän prolapsi ilmenee 23 prosentissa tapauksista jo varhaislapsuudessa. Perinnöllisissä sidekudoksen sairauksissa tauti esiintyy hyvin usein ja saavuttaa korkean esiintymistiheyden. Jo ennen synnytystä on mahdollista diagnosoida prolapsi sikiön ECHO-KG:lla, esimerkiksi lapsen Marfanin oireyhtymä.
Kuten jo mainittiin, minimaalinen prolapsi ei käytännössä anna kliinisiä oireita eikä muuta systeemisen ja keuhkoverenkierron hemodynamiikkaa. Yksinkertaisesti sanottuna, jos mitraalista vajaatoimintaa ei ole, vasemman kammion toiminta pysyy normaalina. Autonomisten häiriöiden taustalla on kuitenkin mahdollista kehittyä hyperkineettinen oireyhtymä, johon liittyy lisääntynyt sydämen ääni, voimakas kaulavaltimon pulsaatio, systolinen poistoääni ja kohtalainen verenpaine. Mutta kun venttiilin vajaatoiminta ilmenee, sydänlihaksen supistuvuus heikkenee vasemman kammion heikentyneen toiminnan ja keuhkoverenpainetaudin kehittyessä. Yleensä keuhkoverenpainetauti on raja-arvoinen ja hyvänlaatuinen, mutta joillakin potilailla se voi edetä korkeaksi keuhkoverenpainetautiksi, jolla on vakavia seurauksia.
Patologian luokitus
Ensinnäkin PMK on jaettu asteisiin, jotka määritetään sydämen ultraäänellä. Asteet riippuvat siitä, kuinka voimakas etu- tai takalehden taipuma on:
- Ensimmäisen asteen prolapsi - venttiilien painuminen enintään 5 mm.
- Toisen asteen prolapsi - venttiilien painuminen 6-9 mm.
- Kolmannen asteen prolapsi - venttiilien painuminen 10 mm. ja enemmän.
Valitettavasti tämä luokittelu ei heijasta lainkaan taudin merkitystä suhteessa mahdollisiin hemodynaamisiin häiriöihin, koska joskus korkea mitraaliläpän prolapsi ei johda sellaisiin epäonnistumisiin kuin vähemmän selvä prolapsi.
Toinen luokitus sisältää seuraavan taudin jaon:
- Ensisijainen (idiopaattinen) MVP. Sitä ei pidetä vakavana sydämen patologiana, ja joskus se tunnustetaan yleisesti normin muunnelmaksi, se kehittyy syntymästä lähtien.
- Toissijainen PMC. Sitä esiintyy muiden sydänsairauksien - sydäninfarktin, sepelvaltimotaudin ja monien muiden - taustalla.
![]()
Syitä
Primaarisella MVP:llä on epäselvä etiologia ja sitä voi esiintyä ilmeisen täysin terveillä lapsilla. Tautiin liittyy usein myös muita synnynnäisiä sydänvikoja tai se esiintyy yhtenä useista oireista Marfanin oireyhtymän, Ehlers-Danlosin oireyhtymän ja muiden sidekudospatologioiden taustalla. Tällaisilla potilailla primaarinen mitraaliläpän esiinluiskahdus voidaan yhdistää osteogenesis imperfectaan, rintakehän epämuodostumiin ja naisten hypomastiaan.
Morfologisia muutoksia idiopaattisessa MVP:ssä ovat lehtisten kovettumat, jotka ovat peräisin läpän limakalvokerroksen proliferaatiosta. Tämä tiivistyminen rikkoo kuitukerroksen eheyttä, vaikuttaa venttiilien segmentteihin, mikä saa ne painumaan ja taipumaan vasempaan eteiseen. Paljon harvemmin sama prosessi tapahtuu sointujen pidentymisen tai sointujen laitteen heikkouden vuoksi.
Toissijainen mitraaliläpän esiinluiskahdus havaitaan, kun esiin painuneen kynnen paikallinen fibroelastinen paksuuntuminen säilyttää sen kerrosten rakenteen. Toissijaisessa MVP:ssä posteriorinen lehtinen vaikuttaa useammin kuin etulehtinen. Usein toissijainen sairaus yhdistetään jännejänteiden repeämiseen tai venymiseen, aortan juuren tai mitraalirenkaan laajenemiseen, muiden läppien vaurioitumiseen - kolmikulmainen, aortta. Patologiat, jotka voivat aiheuttaa toissijaista MVP:tä, ovat seuraavat:
- mitraalirenkaan kalkkiutuminen;
- sydäninfarkti;
- sepelvaltimotauti;
- erilaiset kardiomyopatiat;
- systeeminen lupus erythematosus;
- papillaaristen lihasten toimintahäiriö jne.
Ilmentymisen oireet
Kohtalainen MVP ei anna kliinistä kuvaa ollenkaan, mikä havaitaan noin 40 prosentilla tätä sairautta sairastavista ihmisistä. Jopa tiettyjen oireiden esiintyessä taudin kulku on suurimmassa osassa tapauksia suotuisa, hyvänlaatuinen, koska venttiilin toimintahäiriö etenee hyvin hitaasti tai ei etene ollenkaan, joten se säilyttää normaalin toimintansa hoidon loppuun asti. elämää. Näin ollen usein koko MVP:stä tulee vahingossa diagnostinen löydös.
Kuitenkin 60 prosentilla ihmisistä on edelleen patologian oireita. Useimmiten se johtuu hermoston verenkiertohäiriön epäspesifisten oireiden esiintymisestä (85 %:lla naisista, joilla on läppävaurion oireita). Näistä oireista vallitsee kardialgia - lievän tai kohtalaisen voimakas kipu perikardiaalisessa vyöhykkeessä, epämukavuuden esiintyminen rinnassa. Cardialgia on tyypillistä jännittyneisyydelle, stressille, ylityölle, mutta voi myös olla spontaania. Ne pysäytetään hyvin ottamalla sydänlääkkeitä tai katoavat itsestään.
Muista autonomisista häiriöistä ihmisillä, joilla on mitraaliläpän prolapsi, on:
- kyhmyn tunne kurkussa;
- säännöllinen pahoinvointi;
- lisääntynyt hikoilu;
- usein pitkittynyt subfebriilitila;
- pyörtyminen, huimaus ja pyörtyminen;
- autonomiset kriisit (useammin harjoituksen jälkeen), joihin liittyy kohonnut verenpaine tai hypotensio, sekä vatsakipu ja ripuli;
- jännityspäänsäryt - kefalgia;
- migreeni;
- heikkous, lisääntynyt väsymys, erityisesti aamulla;
- raskaus, puristus, halkeaminen rinnassa;
- kirkkaan valon sietokyvyn heikkeneminen;
- psykoneurologisen geneesin hengenahdistus;
- unettomuus, huono muisti;
- alentunut ruumiinpaino, asteeninen ruumiinrakenne;
- masennustilat, surun jaksot, melankolia, synkkyys;
- toistuva levottomuus ja ahdistuneisuus, erityisesti iltaisin.
Muun muassa ihmisillä, joilla on synnynnäinen MVP, on usein merkkejä muiden elinten dysplasiasta - nivustyrä, napatyrä, lonkan dysplasia. Nuorilla sidekudosdysplasian markkereita voivat olla myös likinäköisyys, litteät jalat, pitkä vartalo, voimattomuus, asentohäiriöt, lihaskorsetin huono kehitys, pienten nivelten heikentynyt venymä. Monilla potilailla on krooninen tonsilliitti, joka on taipumus vilustua usein koko elämänsä ajan.
Moniin mitraaliläpän esiinluiskahduksiin liittyy rytmihäiriöitä. Potilas, jolla on rytmihäiriö, tuntee sydämen keskeytyksiä tai häipymistä, lisääntynyttä vapinaa, sydämentykytystä. Tästä johtuva takykardia tai ekstrasystolia johtuu kuitenkin yleensä vain teen tai kahvin juomisesta, jännityksestä, fyysisestä aktiivisuudesta, eikä sitä esiinny levossa. MVP-potilaiden kammiorytmihäiriöt eivät pääsääntöisesti ole hengenvaarallisia, mutta joskus ne voivat saada hengenvaarallisia muotoja.

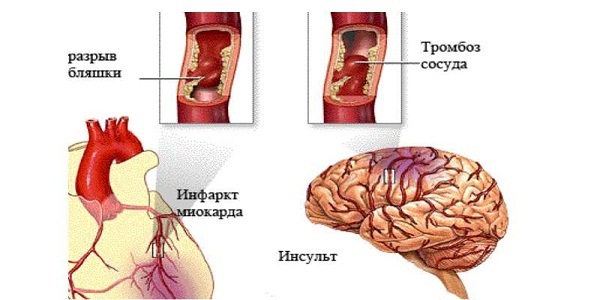
Mahdolliset komplikaatiot
Suurin komplikaatioriski on ihmisillä, joilla on niin sanottu klassinen MVP, eli mitraaliläpän prolapsi ja lehtisten myksomatoottinen rappeuma. Vain 2–4 % MVP-tapauksista johtaa vakaviin terveysvaikutuksiin, joista vallitsee:
- Mitraalin vajaatoiminta. Se voi olla akuutti ja krooninen. Akuutin mitraalisen vajaatoiminnan provosoi jänteen repeämä läppälehtisestä, esiintyy useammin rintakehän iskulla, traumalla potilailla, joilla on mitraaliläpän lehtisten rappeutuminen. Aiheuttaa keuhkoödeemaa ja on usein kohtalokasta. Krooninen mitraalisen vajaatoiminta kehittyy usein 45 vuoden kuluttua, lähes aina venttiilin takaosan prolapsin kanssa. Aiheuttaa vakavaa regurgitaatiota ja laskimoiden tukkoisuutta.
- Rytmihäiriöt. Useimmiten havaitaan hyvänlaatuisia rytmihäiriötyyppejä (sinustakykardia, supraventrikulaarinen, ventrikulaarinen ekstrasystole), mutta joskus kohtauksellinen takyarytmia, sinusbradykardia, parasystole, lepatus, eteisvärinä ja Wolff-Parkinson-Whiten oireyhtymä ovat mahdollisia.
- Infektiivinen endokardiitti. MVP:n uskotaan olevan yksi tämän patologian kehittymisen riskitekijöistä, ja tällaisten komplikaatioiden esiintymistiheys lisääntyy potilaan iän myötä. Tosiasia on, että kun bakteerit pääsevät verenkiertoon, taudinaiheuttajat asettuvat sairastuneisiin läppäihin ja aiheuttavat tulehduksen. Venttiilin tulehduksellinen prosessi uhkaa tromboosin ja tromboembolian kehittymistä sekä bakteerikasvillisuuden alueiden erottamista ja niiden pääsyä verenkiertoon. Seurauksena voi olla vasemman kammion toimintahäiriö ja aivoveritulppa.
- Äkkikuolema. MVP syynä äkkikuolema vakavia rytmihäiriöitä (kammiovärinä), neurohumoraalista epätasapainoa, johtumishäiriöitä voivat olla. Onneksi äkillisen kuoleman riski on erittäin pieni ja vain 2 tapausta 10 000 potilasta kohden vuodessa, mutta tämä riski voi kymmenkertaistua mitraalisen regurgitaation kehittyessä.
Taudin diagnoosi
On mahdollista epäillä sydämen patologiaa jo fyysisen tutkimuksen aikana:
- Sydämen kuuntelu - myöhäinen systolinen sivuääni havaitaan sekä systolinen napsautus tai napsahdus. Vasemman puolen rajoissa tapahtuu muutos ja niiden paluu edelliselle tasolle.
- Rintakehän, silmien, pituuden ja painon, ihon, kallon, nivelten kunnon arviointi - perinnöllisten oireyhtymien merkkejä voidaan tunnistaa sekä objektiivisia tietoja autonomisten toimintahäiriöiden esiintymisestä.
Tällaiset tiedot eivät tietenkään anna täydellistä kliinistä kuvaa eivätkä heijasta kehossa tapahtuvien muutosten olemusta, joten potilaalle määrätään useita instrumentaalisia tutkimuksia:
- ECHO-KG. Havaitaan lehtisten esiinluiskahdus, veren regurgitaation esiintyminen, mitraaliläpän lehtisten myksomatoottisten leesioiden esiintyminen, vasemman kammion koon lievä pieneneminen ja rajallinen keuhkoverenpainetauti. Tämä menetelmä tekee myös selväksi, millainen prolapsi on - orgaaninen vai toiminnallinen.
- EKG. Tärkeimpiä häiriöitä ovat kammiokompleksien muutokset, erilaisten rytmihäiriöiden tai johtumishäiriöiden esiintyminen - tukokset.
- FKG (kuuntelukuvan graafinen rekisteröinti). Auttaa selventämään tämän sydänsairauden melun luonnetta.
- Sydämen ja rintakehän röntgenkuvaus. Jos sairauteen liittyy mitraalisen regurgitaatio, on mahdollista laajentaa sydämen tai sen yksittäisten kammioiden varjoa, vasemman kammion kaaren pullistumia yhdistettynä pienentyneeseen sydämen kokoon. Myös röntgenkuvaus on tarpeen rintakehän rakenteen arvioimiseksi ja muiden sidekudosvaurioiden tunnistamiseksi.
Primaarinen ja sekundaarinen MVP on erotettava muista sydänvioista, muista sairauksista, joihin liittyy mitraalisen regurgitaatio - endokardiitti, sydänlihastulehdus, kardiomyopatia, aneurysma interatriaalinen väliseinä, Evans-Lloyd-Thomasin oireyhtymä, eristetty kolmikulmaisen läpän prolapsi.
Hoitomenetelmät
Konservatiivinen terapia
Useimmille ihmisille, joilla on tämä patologia, ei ole järkevää hoitaa sitä, koska kehossa ei havaita häiriöitä. Aktiivinen lääketieteellinen toimenpide on tarpeen, jos sydämen rytmihäiriöt tai oireet ovat häiriintyneet. Potilaiden hoidon taktiikka riippuu läppien painumisen asteesta, kardiovaskulaaristen ja autonomisten häiriöiden luonteesta.
Konservatiivisen hoidon tavoitteet ovat:
- vegetovaskulaarisen dystonian ilmentymien poistaminen;
- sydänlihasdystrofian ehkäisy;
- tarttuvan endokardiitin ehkäisy;
- psykoseurologisten häiriöiden poistaminen.
Ei-lääkehoitomenetelmistä käytetään autokoulutusta, elektroforeesia bromilla ja magnesiumilla, vesihoitoa, akupunktiota ja hierontaa. On myös tarpeen desinfioida kaikki kroonisen infektion pesäkkeet ajoissa, erityisesti tehdä nielurisojen poisto. Lääkkeistä seuraavat keinot voivat parantaa kaikki taudin epämiellyttävät merkit:
- Magnesiumvalmisteet (Magnesiumorotaatti, Magnerot) autonomisten oireiden vähentämiseen.
- Lääkkeet, jotka parantavat sydänlihaksen johtavuutta ja aineenvaihduntaprosesseja (riboksiini, panangiini, karnitiini, vitamiinit).
- Adrenosalpaajat kammioiden ekstrasystoloihin ja muihin sydämen rytmihäiriöihin.
- Eri ryhmien antibiootit tarttuvan endokardiitin ehkäisyyn tai hoitoon.
- Psykotrooppiset lääkkeet, rauhoittavat lääkkeet, masennuslääkkeet psykofarmakoterapiaan (Azafen, Triftazin, Grandaxin).
- Valmisteet veren mikroverenkierron parantamiseksi (Trental, Vinkopan, Cavinton).
- Lääkkeet mitraalisen vajaatoiminnan hoitoon - sydämen glykosidit, kaliumvalmisteet, vasodilataattorit, diureetit, ACE:n estäjät.
Leikkaus
MVP:n etenemisen mahdollisuutta iän myötä ei ole poissuljettu, ja on myös olemassa riski tämän patologian alun perin vakavasta etenemisestä. Siksi kaikille potilaille suositellaan säännöllistä dynaamista seurantaa ja sydämen ultraäänitutkimusta vähintään 1-2 kertaa vuodessa, jotta muutokset havaitaan ajoissa ja tarvittava hoito suoritetaan. Muutosten lisääntyessä ja venttiililehtien entistä vahvemman esiinluiskahduksen ja korkean regurgitaatioiden vuoksi tarvitaan leikkaus. Hänen indikaationsa ovat seuraavat:
- verenkiertohäiriöt, jotka eivät reagoi lääkehoitoon;
- keuhkoverenpaine yli 25 mmHg;
- tarttuva endokardiitti, joka ei sovellu lääkehoitoon;
- vasemman kammion ejektiofraktion lasku alle 40 %;
- regurgitaatio yli 50 %.
Useimmiten tällaisissa tapauksissa suoritetaan vian radikaali korjaus - ompeleminen, jännepainteiden lyhentäminen, mitraaliläpän liittäminen, keinotekoisten jänteiden luominen jne. Kaikkia näitä toimintatapoja täydentää helmaus tukirengas. Kun talteenotto ei ole mahdollista, venttiili korvataan keinotekoisella.
From kansanhoidot Useimmiten käytetty yrttilääke säännöllisellä kurssin kulutuksen infuusioiden salvia, mäkikuisma, villiruusu, orapihlaja, valerian, emomato, rosmariini. On myös suosituksia ihmisille, joilla on mitraaliläpän prolapsi:
- Pidä hyvää huolta hygieniasta suuontelon, ajoissa hoitamaan hampaat.
- Älä käytä alkoholia tai rajoita sen määrää voimakkaasti.
- Älä tupakoi, luovu kahvista ja vahvasta teestä.
- Kohtuullisen fyysisen toiminnan harjoittamiseksi ammattiurheilun osalta ongelma ratkaistaan kardiologin kanssa ja yksilöllisesti. Erityisen hyödyllisiä potilaalle ovat hiihto, uinti, paini, hyppääminen ovat haitallisia.
- Noudata päiväohjelmaa ja nuku.
MVP:tä sairastavan henkilön ruokavaliossa tulee rajoittaa suolan saantia, on toivottavaa lisätä kaliumia ja magnesiumia sisältävien ruokien saantia - kuivattuja aprikooseja, rusinoita, tattaria ja kaurahiutaleita, soijapapuja, papuja, aprikooseja jne.
Prolapsin vaikutus raskaana oleville naisille
Periaatteessa raskaus MVP:n kanssa ei ole vasta-aihe. Yleensä synnytys ja raskaus kehittyvät ilman komplikaatioita, lapsella on hyvä ruumiinpaino, hän on terve. Raskauden aikana sisään ilman epäonnistumista nainen käy säännöllisesti sydämen ultraäänellä selvittääkseen mitraalisen regurgitaation asteen. Raskaudenaikaiset komplikaatiot ovat erittäin harvinaisia, mutta kun niitä esiintyy, lääketieteellinen korjaus suoritetaan gynekologin ja kardiologin valvonnassa.
Ennaltaehkäisy ja ennuste
Ennuste riippuu suurelta osin taudin syystä sekä vasemman kammion tilasta. Ensisijaisen MVP:n ennuste on usein suotuisa, kulku on oireeton tai kohtalainen. Toissijaisella MVP:llä ennuste riippuu täysin taustalla olevan taudin vakavuudesta. Ennaltaehkäisy on mahdollista toissijaisen MVP:n suhteen ja sisältää infektiopesäkkeiden poistamisen, kaikkien sydänsairauksien oikea-aikaisen hoidon, säännöllisen urheilun, asianmukainen ravitsemus, huonojen tapojen hylkääminen.
