Toissijainen mitraaliläpän prolapsi. Mitraaliläpän esiinluiskahdus, avoin foramen ovale, kaksikuumeinen aorttaläppä, eteisväliseinän aneurysma ja muut yleiset kaikukardiografiset muutokset
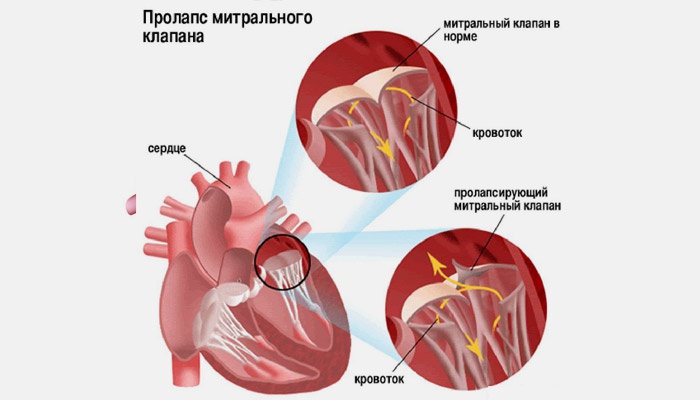
Prolapsi mitraaliläppä- tämä on anatominen muutos sen venttiileissä ja lihas-ligamentaalisessa laitteessa, joka ilmaistaan alentuneena sävynä, notkeana. Seurauksena on toiminnallisen tarkoituksen rikkominen: vasemman atrioventrikulaarisen aukon löysä sulkeminen kammioiden systolen aikana.
Mitraaliläpän esiinluiskahduksen hoito riippuu rakenteellisten häiriöiden tunnistetuista syistä ja vaikutuksen asteesta verenkiertoon. Patologiasta on tullut ultraäänilaitteiden laajan käytön saavutus sydänsairauksien diagnosoinnissa. Venttiilien epätäydellisyys löytyy 1/5:stä kokonaan terveitä ihmisiä.
Useimmat potilaat eivät koe tyypillisiä oireita. Joissakin tapauksissa prolapsin yhteydessä esiintyy rytmihäiriökohtauksia, kipua sydämen alueella. Suhteen vahvistamiseksi potilaan on tunnistettava ja suljettava pois erilaisia endokardiumiin vaikuttavia sairauksia.
Mitraaliläpän rakenteen ja toimintojen arvo
Tutkimus erilaisia vaihtoehtoja Prolapsi johti siihen johtopäätökseen, että sen pitäisi johtua sydämen kammioiden kehityksen synnynnäisistä piirteistä. Venttiili koostuu etu- ja takaläpäistä. Ne on yhdistetty papillaarilihaksilla sydämen seinämään ohuiden filamenttien-sointujen avulla. Yhdessä nämä rakenteet varmistavat atrioventrikulaarisen aukon tiukan sulkemisen vasemman kammion systolen aikana. Tämä toimenpide estää veren takaisinvirtauksen vasempaan eteiseen.
Etulehti menettää usein sävynsä ja painuu. Alla korkeapaine verta kammion ontelossa, näppylät eivät sulje täysin yhteyttä eteiseen. Siksi osa virtauksesta palaa (regurgitaatioprosessi).
Ultraäänikuva mitraalisesta regurgitaatiosta
Nykyisellä kolmen asteen määritelmällä venttiilien ulkoneman koon mukaan (5 mm:stä 10:een tai enemmän) ei ole tällä hetkellä merkitystä hoitoa päätettäessä. Kardiologit ovat paljon kiinnostuneempia veren paluuosan tilavuudesta. Tämä on osa, joka "ei pääse" aorttaan eikä osallistu verenkiertoon. Mitä suurempi jäännöstilavuus, sitä selvempi prolapsin vaikutus.
Useimmissa tapauksissa vakava vaarallisia rikkomuksia ei ole kiertoa.
Mitä on hoidettava?
Koska on todistettu, että mitraaliläppä itsessään ei satu, hoito voi koskea seuraavia alueita:
- vegetatiivisen neuroosin hoito, päästä eroon pelon tunteesta prolapsin havaitsemisen jälkeen;
- endokardiitin, reumaattisen sydänsairauden hoito, joka johtaa vastaaviin läppämuutoksiin;
- hoitaa ajoissa sydämen vajaatoiminnan alkuoireet, rytmihäiriöt dekompensoituneiden sairauksien yhteydessä;
- läppämuutosten määrätietoinen eliminointi leikkauksella estämään verenkiertohäiriön etenemistä.
Pitäisikö synnynnäistä prolapsia hoitaa?
Lapsella havaitaan tutkimuksessa synnynnäisiä muutoksia (primaarisia). Useimmiten nämä ovat ei-vaarallisia sidekudoksen rakenteellisia piirteitä, jotka ovat perinnöllisiä. Ne eivät vaikuta vauvan myöhempään kehitykseen.
Mutta lastenlääkärit suosittelevat kiinnittämään huomiota hermoston samanaikaiseen toiminnalliseen patologiaan, joka ilmenee vegetatiivisessa verisuonidystoniassa. Neurologisen profiilin oireet tulevat esiin ja säilyvät aikuisella.
Näissä tapauksissa potilaan halu aloittaa mitraaliläpän prolapsin hoito on virheellinen, koska hoito on tarpeetonta ja jopa haitallista. lääkkeitä jotka vaikuttavat sydämeen. Syy-yhteys ja keskushermostoon vaikuttavien lääkkeiden käytön tarkoituksenmukaisuus on selitettävä.
Ihmisten, joilla on synnynnäinen prolapsi, ei tarvitse rajoittaa fyysistä aktiivisuutta. Halu harrastaa ammattiurheilua vaatii lisäkonsultaatiota lääkärin kanssa ja stressitestejä. Ei suositeltu eri tyyppejä paini, pituushypyt ja korkeushypyt (vartalon teräviin nykäyksiin liittyvä kuormitus).

Lapsia kannustetaan harrastamaan liikuntaa, uintia, osallistumista ulkopeleihin
Mitä tehdä, kun olo huononee?
Jos esiintyy sydämentykytys, kipeä kipu sydämen alueella, unettomuus, lisääntynyt ärtyneisyys, mutta normaalit EKG- ja ultraäänitulokset:
- on tarpeen järjestää lepojärjestelmä, on parempi kieltäytyä työskentelemästä yövuorossa;
- lopeta kahvin juonti Alkoholijuomat, vahva tee, kuumat mausteet, suolakurkku;
- suositeltu hoito kansanhoidot lievä rauhoittava vaikutus (tinktuurat ja keitteet valerianjuuresta, emävierestä, salviasta, orapihlajasta, yrttiteet mintun ja sitruunamelissan kanssa), voit käyttää apteekin valmiita lääkkeitä (Novo Passit, Motherwort forte) tai valmistaa sen itse;
- hermoston kiihottuminen poistetaan magnesiumia sisältävillä lääkkeillä (Magnerot, Magnesium B 6 -vitamiini).
Jos tutkimuksessa havaitaan sellaisia EKG:n muutoksia, kuten sydänlihaksen aineenvaihdunta, repolarisaatioprosessien muutokset, kammioiden rytmihäiriöt, Q-T-ajan pidentyminen, potilaille määrätään:
- fysioterapiaharjoitukset;
- happikyllästyskylvyt, yrttien keittäminen;
- psykoterapiatunnit asiantuntijan kanssa, jotka hallitsevat automaattisen koulutuksen;
- fysioterapiatekniikat (kaulusalueen elektroforeesi bromilla);
- selän hieronta ja kohdunkaulan selkärangan;
- akupunktio.

Rauhoittaa hermoja ja sydäntä
Lääkehoito samanaikaisiin sydänlihassairauksiin
Yleisten tonic- ja rauhoittavien lääkkeiden lisäksi lääkäri määrää indikaatioiden mukaan lääkkeitä, jotka parantavat aineenvaihduntaa sydänlihassoluissa:
- karnitiini,
- Vitaliini,
- Tison,
- Panangin tai Asparkam,
- koentsyymi Q,
- Riboksiini.
On huomattava, että näillä lääkkeillä ei ole riittävää tukipohjaa niiden käytön tuloksille. Potilaat pitävät niitä kuitenkin tehokkaina. On suositeltavaa käyttää jatkuvia kursseja 2-3 kuukauden ajan.
Rytmihäiriöihin lääkäri määrää heikkoja beetasalpaajia pieninä annoksina.
Lääketieteelliset toimenpiteet suoritetaan EKG-tutkimusten valvonnassa. Yllä oleva hoito on tarkoitettu kompensoimaan autonomisia ja kardioeuroottisia häiriöitä, mutta se ei koske itse mitraaliläppä.
Tulehdussairauksien aiheuttaman prolapsin hoito
Potilaita, joilla on mitraaliläpän esiinluiskahdus, kehotetaan suojautumaan vilustumiselta, hoitamaan aina tonsilliittiä, seuraamaan kroonisten tulehduspesäkkeiden kuntoutusta (karioosihampaat, poskiontelotulehdus, adnexitis, virtsateiden sairaudet ja muut). Tosiasia on, että mikä tahansa "nukkuva" keskittyminen toistaiseksi voi nopeasti aiheuttaa endokardiitin. Ja läppälehtiset ovat osa endokardiumia ja kärsivät samalla tästä taudista.
Endokardiaalista alkuperää oleva prolapsi viittaa sekundaarisiin vaurioihin, ei liity synnynnäisiin muutoksiin, on täysin riippuvainen pääsairauden kulusta. Prolapsin esiintyminen ultraäänikuvassa tällaisissa tapauksissa osoittaa tulehduksen siirtymisen läppälehtiin, sydänsairauksien muodostumisen alkua.
Regurgitaatiomäärällä on dynaaminen merkitys: sen lisääntyminen vahvistaa huomaamattoman reumaattisen sydänsairauden hyökkäyksen, hitaamman virtauksen. Tällaisten tapausten hoidossa on välttämätöntä:
- käytä antibiootteja (penisilliini, bisilliini) tai vararyhmistä enimmäisohjelmien mukaisesti;
- soveltaa tulehdusta ehkäisevää hoitoa hormonaalisilla ja ei-hormonaalisilla aineilla.
Päätavoitteena on pysäyttää endokardiumin tuhoutuminen.
Muiden syiden aiheuttaman prolapsin hoito
Mitraaliläpän prolapsi voi muodostua vasemman kammion vakavan venytyksen (laajentumisen) tai hypertrofian seurauksena. Tällaisia muutoksia esiintyy, jos kehittyy kardiomyopatia, kohonnut verenpaine ja laaja sydäninfarkti (erityisesti seinämän aneurysman seurauksena).
Potilaalle kehittyy sydämen dekompensaation oireita, ilmenee:
- heikkous,
- hengenahdistus,
- turvotus,
- sydämen kipu liikkeessä.
Vakavat rytmihäiriökohtaukset ovat mahdollisia.
Hoidossa käytetään lääkkeitä:
- laajenevat sepelvaltimot;
- vähentää sydänlihaksen hapenkulutusta;
- rytmihäiriölääkkeet;
- diureetteja ja sydänglykosideja.
Lääkäri määrää kaikki lääkkeet kussakin tapauksessa erikseen.
Rintakehävammojen tapauksessa prolapsin akuutti kehittyminen on mahdollista venttiililehtiä kiinnittävien kierteiden irtoamisen vuoksi. Potilaalla on voimakkaan kivun taustalla hengenahdistusta ja merkkejä akuutista sydämen vajaatoiminnasta. Hoito koostuu vain kiireellisestä leikkauksesta, jossa venttiilit ompelevat.
Milloin kirurgista menetelmää käytetään?
Kirurgiset lähestymistavat voivat olla kahdenlaisia:
- repeytyneiden puitteiden kiinnitys (langat-painteet ompelemalla, luomalla mekanismi puitteiden pitämiseksi);
- venttiilin vaihto keinotekoisella proteesilla.
Indikaatiot kirurgiseen hoitoon:
- endokardiitin epäonnistunut hoito antibiooteilla ja erilaisilla tulehduskipulääkkeillä;
- verenkiertohäiriö vaihe 2B, käyttökyvyttömyys tai tulosten puute sydämen glykosidien, diureettien käytöstä;
- toistuvat eteisvärinän kohtaukset;
- verenpainetaudin kehittyminen keuhkovaltimo.

Keinotekoinen mitraaliläppä ommellaan yhteen renkaan kanssa estämään eteisen ja kammion välisen aukon arpeutumista
Verenkiertohäiriöistä on olemassa vakioindikaattoreita, joita lääkärit ohjaavat päättäessään leikkauksen tarkoituksenmukaisuudesta:
- regurgitaatiovirtaus yli 50%;
- jäännösruiskutusfraktio alle 40 %;
- paineen nousu keuhkovaltimossa yli 25 mm Hg;
- vasemman kammion ontelon tilavuuden kasvu diastolisen rentoutumisen aikana 2 kertaa tai enemmän.
Prolapsin hoidon piirteet lapsilla
V lapsuus mitraaliläpän muutokset voidaan havaita sattumalta yhdistettynä muiden venttiilien rakenteen rikkomiseen, synnynnäisiin epämuodostumisiin. Useimmiten nämä muutokset ovat myönteisiä. Lapsi tulee suojata akuuteilta tartuntataudeilta. Kardiologin ambulanssitarkkailu 2 kertaa vuodessa osoittaa patologian jatkokehityksen ja ennaltaehkäisevän hoidon tarpeen.
Jos prolapsi havaitaan raskauden aikana?
Mitraaliläpän muutokset havaitaan raskaana olevia naisia tutkittaessa. Yleensä he olivat läsnä lapsuudesta lähtien, mutta eivät vaivautuneet eivätkä vaatineet diagnoosia.
Odottava äiti tulee rauhoittua: prolapsi ei uhkaa lasta ja raskauden kulkua. Toinen asia on, jos samanaikaisesti havaitaan sydämen patologia, reuma tai vakavat sairaudet.
Joka tapauksessa synnytyslääkärit ottavat nämä muutokset huomioon suunnitellessaan synnytystoimintaa, raskaana olevan naisen ennaltaehkäisevässä hoidossa.
Ihmisten, joilla on mitraaliläpän prolapsi, on ymmärrettävä, että toistuvan regurgitaation aste voi muuttua koko elämän ajan. Siksi on tarpeen käydä vuosittain läpi ja noudattaa lääkärin vaatimuksia samanaikaisten sairauksien ennaltaehkäisevässä hoidossa.
(Usein Kysytyt Kysymykset)
Selitä sydämen kaikututkimuksen johtopäätös: Hemodynaamisesti merkityksetön systolinen taipuma anteriorisessa MV-lehtisessä ja TC-lehtisissä." Tyttäremme lähetettiin tähän tutkimukseen saadakseen todistuksen siitä, että hän voisi mennä urheiluosastolle.
Onko se patologia mitkä ovat tämän poikkeaman syyt, mitä on välttämätöntä (tai kiellettyä) tehdä, jotta tämä ilmiö ei edenisi. Tarvitaanko kardiologiin hakemista, hoitoa, lääkärin tarkkailua? Onko mahdollista harjoitella?
Patologiaa ei ole, hoitoa ei tarvita. Mitraaliläpän esitteen (MVP) lievää taipumaa (prolapsia) esiintyy hyvin usein käytännössä terveillä ihmisillä, useimmiten se ei edisty eikä johda sydänsairauksiin. "Hemodynaamisesti ei merkitsevä" tarkoittaa, että sydämen toimintaa ei häiritä eikä terveyteen vaikuteta. Se voi johtua sydämen rakenteet, niiden rakenteen ja työn muodostavien kudosten ominaisuuksien erityispiirteistä (esimerkiksi synnynnäinen sidekudosdysplasia). Viittaa pieniin sydämen kehityksen poikkeamiin, jotka eivät ole sydänvikoja.
Hänen "käyttäytymiseensa" on tuskin mahdollista vaikuttaa, eikä se ole välttämätöntä. Voit harjoittaa liikuntaa ja urheilua, ei ole vasta-aiheita. Loput - hyvä ravitsemus; terveet, fyysisesti aktiiviset elämäntavat; kovettuminen; huonoista tavoista luopuminen on kaikki mitä tarvitaan ollaksesi vahva ja terve.
Kuulen usein lääkäreiltä, että minulla on mitraaliläpän prolapsi aste 1. Kuinka vakava tämä poikkeama on ja mistä saan asiantuntevan selityksen tästä tai hoidosta?
Pieni mitraaliläpän prolapsi on yleinen, eikä se uhkaa henkilöä. Sen laajalle levinnyt havaitseminen viime vuosina liittyy kaikukardiografian (sydämen ultraääni) nousuun.: he tekevät sen kaikille ja löytävät sydämen rakenteesta ja toiminnasta joitain piirteitä, joista he eivät tienneet ennen. Prolapsin merkitys terveydelle (hemodynaaminen merkitys) ei määräydy niinkään sen oman asteen mukaan, vaan siihen liittyvän mitraalisen regurgitaation (vajaus) asteen mukaan. Jos se ei ylitä 0-I-II, prolapsi ei ansaitse huomiota. Jos suurempi kuin II, prolapsi voi häiritä sydämen toimintaa ja vaatia kirurgista hoitoa. Ei ole muita tapoja korjata se. Pääasiallinen merkki mitraalisen regurgitaatiosta johtuvasta sydämen toimintahäiriöstä on sydämen onteloiden (ensisijaisesti vasemman eteisen) laajentuminen, joka määritetään ultraäänellä.
Useammin mitraalisen regurgitaation aste ei edisty. Jos näin tapahtuu, se tarkoittaa usein jonkin iän myötä hankitun sydänsairauden lisäämistä.
Mitä on tapahtunut mitraalisen vajaatoiminta, kolmikulmaisen vajaatoiminta?
Sydämen eteisten ja kammioiden väliset venttiilit sulkeutuvat sen supistumisen aikana (systole), kun veri poistuu sydämen kammioista suuriin verisuoniin. Hiippaläppä- ja kolmikulmaläppäsulkeminen on välttämätöntä, jotta estetään veren paluu kammioista eteisiin tällä hetkellä. Läpän vajaatoiminta (mitral, trikuspidaali) on ilmiö, jossa venttiilit eivät sulkeudu kokonaan, kun ne ovat kiinni, ja veren takaisinvirtaus virtaa venttiilin kautta sydämeen - sen regurgitaatio. Regurgitaation vakavuuden mukaan venttiilin vajaatoiminnan aste arvioidaan. Pieni tai kohtalainen I-II asteen regurgitaatio (vika) ei vaikuta sydämen toimintaan, eikä sen esiintyminen yleensä liity sydänsairauksien esiintymiseen.
Jos regurgitaatioaste (epäonnistuminen) on suurempi kuin II, sydän toimii suurella ylikuormituksella, sydämen vajaatoiminta kehittyy vähitellen. Siksi tällaisessa tilanteessa on tarpeen neuvotella sydänkirurgin kanssa: venttiilin vajaatoiminta voidaan poistaa vain kirurgisesti.
Kolme vuotta sitten minulla diagnosoitiin mitraaliläpän prolapsi. Minua ei huoleta mikään. Haluaisin tietää, uhkaako se minua millään raskauden ja synnytyksen aikana?
Toista sydämen ultraääni. Jos muutoksia ei ole edelliseen tutkimukseen verrattuna, mitraalivajaus puuttuu tai ei ylitä I-II astetta, ei uhkaa mitään.
Olen 22-vuotias. Minulla on sekatyyppinen vegetatiiv-vaskulaarinen dystonia (huimaus, kipu sydämessä, katkokset ja "pyörtyminen", kohonnut paine, hengenahdistus, vapina), etummainen mitraaliläpän esiinluiskahdus. Kertoa, prolapsi voi aiheuttaa muutoksia paineessa ja hyvinvoinnissa? Kuinka vakavaa tämä on terveydelle?
Prolapsi ei vaikuta paineeseen. Kaikki muu johtuu myös autonomisesta toimintahäiriöstä, ei prolapsista. Nyt on muotia solmiminen dystonia (tarkemmin sanottuna autonominen neuroosi) mitraaliläpän prolapsin kanssa. Itse asiassa neuroosilla on syynsä, ja ne ovat "päässä" eivätkä sydämessä. Sydämen ultraäänikuvan ja tunteiden välillä ei ole yhteyttä. Prolapsi ei ole vakava terveydelle. Paljon suurempi ongelma on ahdistusta ja pelkoja tästä, jotka vahvistavat ja moninkertaistavat kuvailemasi tuntemukset. Nämä ovat laajentuneen neuroosin vegetatiivisia ilmenemismuotoja, mutta ne eivät liity millään tavalla itse sydämeen ja heijastuvat vain sen hermostossa, mutta eivät sen terveydessä ja tilassa.
Yksityiskohtaisesti kaikki nämä ongelmat, samoin kuin useimmat tehokas menetelmä niiden voittaminen on kuvattu erittäin hyödyllisissä A. Kurpatovin kirjoissa "Lääke kasviperäiseen dystoniaan" ja "Lääke pelkoon".
Poikani on nyt 15-vuotias. Hänellä on mitraaliläpän prolapsi 0-1+ regurgitaatiolla. Ja kolmiulotteinen läppäprolapsi, 0-1+ regurgitaatio. Sydänlihaksen toiminta on normaali. Haluaisin tietää varmasti, onko vaara hänen terveydelle? Yhtä hyvin kuin hän käy uimassa, saako hän urheilla, osallistua kilpailuihin? Kaikki lääkärit puhuvat tästä eri tavoin, miten sen saa varmaksi selville? Ja tarvitsetko hoitoa?
Pojan terveydelle ei ole vaaraa. Täällä ei ole mitään hoidettavaa - venttiileillä "on oikeus" pieneen toimintahäiriöön, joka ei vaikuta sydämen toimintaan millään tavalla. Toista kerran vuodessa tai kahdessa pojallesi sydämen ultraääni varmistaaksesi, että tunnistettujen piirteiden aste on määritetty oikein ja kuva ei muutu. Voit uida ja urheilla.
Urheilukuormituksen tarkin hyväksyttävyys mitraaliläpän prolapsissa on muotoiltu All-Venäjän kansallisen kardiologien seuran "suosituksissa sydän- ja verisuonijärjestelmän häiriöistä kärsivien urheilijoiden hyväksymisestä harjoitus- ja kilpailuprosessiin"..
Ne ovat seuraavat:
1. Urheilijat, joilla on MVP, voivat saada harjoittaa kaikkia kilpailulajeja, jos heillä ei ole mitään seuraavista ehdoista:
a) pyörtyminen useimmat todennäköinen syy mikä - rytmihäiriöt;
b) seuraavat rytmihäiriöt, rekisteröity EKG:hen(päivittäinen seuranta):
jatkuvaa tai jatkuvasti toistuvaa supraventrikulaarisen takykardian kohtaukset, toistuvat ja/tai jatkuvat kammiotakyarytmiat;
c) raskas ( yli 2 astetta) mitraalinen regurgitaatio kaikukardiografiassa;
d) vasemman kammion toimintahäiriö kaikukardiografiassa ( EF-poistofraktion vähennys alle 50 %);
e) edellinen tromboembolia;
e) äkilliset kuolemantapaukset perheessä, lähisukulaisissa, joilla on MVP.
2. Urheilijat, joilla on MVP ja mikä tahansa yllä olevista tekijöistä voi harrastaa kilpaurheilua vain matala intensiteetti(biljardi, curling, keilailu, golf jne.).
Jos sinulla on mitraalipula:
Urheilijat, joilla on mitraalisen regurgitaatio EchoCG:n mukaan lievästä kohtalaiseen (asteet 1-2), kun EKG:ssä on sinusrytmi, vasemman kammion koon ja keuhkovaltimon paineen normaaliarvot EchoCG:ssä voi harrastaa kaikkia kilpaurheilulajeja.
Minulla on mitraaliläpän prolapsi ja myös kolmikulmaläppä, ts. kahden venttiilin prolapsi. Voinko "riistaa" armeijasta tällaisella diagnoosilla?
Jos prolapset eivät vaikuta sydämen toimintaan, se on epätodennäköistä. Tällaisia sydämen ultraäänellä havaittuja piirteitä löytyy käytännössä terveiltä ihmisiltä melko usein.
Olen 57-vuotias. Ekokardiografian tulosten mukaan minulla on mitraaliläpän esiinluiskahdus, mitraalisen regurgitaatio aste 3. Molempien eteisten laajennus. Minua tarjotaan sairaalaan, onko se mielestäsi tarpeellista?
Tässä tilanteessa on tarpeen päättää leikkauksesta, koska mitraaliläpän prolapsiin liittyy tapauksessasi suuri mitraalivajaus, joka häiritsee sydämen toimintaa ja voi johtaa sydämen vajaatoiminnan kehittymiseen. Jos sairaalahoitoa tarvitaan leikkausongelman ratkaisemiseksi, tämä tulee tehdä.
Olen 28-vuotias, vahingossa löydetty mitraaliläpän esiinluiskahdus 6 mm ja 1 asteen regurgitaatio, mitraaliläpän lehtiset ovat paksuuntuneet ja sinetöity. Tricuspid regurgitaatio 1 rkl. Kolme vuotta sitten näin ei ollut EchoKg:ssa. Lääkäri sanoi, että kaikki on kunnossa, mutta luettuaan Internetistä artikkeleita prolapsin komplikaatioista 2-4%: lla (tromboembolia, tarttuva endokardiitti, äkkikuolema) Olen erittäin huolissani. Onko tämä patologia todella vaarallinen?
Älä huoli, paljon asioita kirjoitetaan, mutta kaikkiin ei voi luottaa. Nämä juuri komplikaatiot tapahtuvat täysin erilaisella prolapsilla kuin sinun; vakavalla sydänsairaudella tai vakavilla venttiilin rakenteen rikkomuksilla, jotka ilmenevät merkittävänä ja vakavana mitraalisen regurgitaationa - yli 2 astetta. Siksi tällaisten prolapsien yhteydessä leikkaus on tarkoitettu komplikaatioiden välttämiseksi. Mutta tällaiset tapaukset ovat verrattoman harvinaisia kuin MVP havaitaan, mikä ei vaikuta terveyteen millään tavalla.
Infektoivan endokardiitin - läppälehtien tulehduksen - ehkäisy antibioottien avulla on indikoitu vain leikkatun MVP:n tapauksessa. Jos prolapsia ei ole leikattu, tämä ei ole välttämätöntä, koska. on todistettu, että endokardiitin riski ei ole suurempi kuin ilman MVP:tä.
Mitraaliläpän prolapsi, kuten sinun, pieni 1-2 asteen regurgitaatio on hyvin yleistä terveillä ihmisillä, se kirjataan epäjohdonmukaisesti, eikä se yleensä etene. Se havaitaan useimmiten vahingossa sydämen ultraäänitutkimuksessa. Sen suurin haitta on pelot ja neuroottisuus. Ja mitä tulee muihin MVP:hen liittyviin vakaviin vaaroihin, ne eivät ole korkeammat, vaan alhaisemmat kuin monet muut sairaudet, jotka odottavat henkilöä koko elämän ajan. Esimerkiksi ylipaino ja tupakointi ovat mittaamattoman haitallisempia terveydelle kuin pieni mitraaliläpän prolapsi. Ja muuten, siitä ei kirjoiteta niin vähän. Mutta valitettavasti he eivät kiinnitä tähän yhtä paljon huomiota kuin PMK:hen.
Noudata terveellisiä elämäntapoja, syö hyvin, pidä huolta hampaistasi, jotta et luo infektion sisäänkäyntiä. Vastusta lävistyksiä ja tatuointeja samoista syistä. Mitään muuta ei tarvita.
Olen 16-vuotias, Echo-KG:n tulosten mukaan minulle diagnosoitiin kaksikulmainen aorttaläppä 1. asteen riittämättömyyden kanssa. He sanoivat, että en kelvannut palveluun tällä perusteella.
Kerro meille, mikä se on ja mitä sille pitäisi tehdä?
Tämä on synnynnäinen poikkeama aorttaläpän rakenteessa: kaksi lehtiä oikean kolmen sijasta. Sydänsairaus itsessään ei ole, koska kaksikynäläppä voi toimia melko menestyksekkäästi - kuten sinäkin, eikä se vaikuta terveyteen.
Joskus iän myötä kaksoislihasläpät ovat alttiimpia rappeutuville ja tulehdusprosesseille kuin normaalit. Näiden prosessien seurauksena voi vähitellen (yleensä hitaasti) kehittyä aortan epämuodostumia, aortan ahtaumaa tai vajaatoimintaa, joissain tapauksissa esiintyy aortan laajentumista. Jos vika tulee merkittäväksi ja alkaa häiritä sydämen toimintaa, on leikattava. Jos näin tapahtuu, niin useammin - elämän toisella puoliskolla.
Siksi sydämen ultraääni on toistettava joka vuosi tilanteen hallitsemiseksi: venttiilin toiminta ja aortan koko. Sinun ei tarvitse tehdä muuta, sinulla todettu I asteen aortan vajaatoiminta löytyy usein käytännössä terveiltä ihmisiltä kolmiuloksesta aorttaläppä, ilmentymä merkittävä pahe ei ole. Huolimatta siitä, että kaksikulmaisen aorttaläpän läsnäolo vaikuttaa asepalvelukseen, normaalielämässä fyysisen aktiivisuuden, terveys- ja vapaa-ajan urheilun rajoituksia ei vaadita. Liiallinen kuormitus "suuria" kilpailulajeja ja korkeita saavutuksia ovat sopimattomia.
Minulle diagnosoitiin sydämen ultraääni avoin soikea ikkuna. Mikä minua uhkaa? Pitääkö minun tehdä jotain?
Sydänsairaus avoin aukko ovale (OOO)interatriaalisessa väliseinässä ei oteta huomioon, koska tämä ei ole sydämen kehityksen rikkomus, vaan sen synnytystä edeltävän tilan jäännösilmiö. Se toimii sikiössä, ja lapsen syntymän jälkeen sitä ei enää tarvita, ja se sulkeutuu, yleensä ensimmäisen elinvuoden aikana. Mutta joskus (25-30% tapauksista) tätä ei tapahdu, ja sitten se havaitaan ultraäänellä, useammin vahingossa, sekä lapsilla että aikuisilla. LLC ei häiritse sydämen toimintaa millään tavalla, joten sitä ei leikata, sinun ei tarvitse tehdä sille mitään. Fyysisen aktiivisuuden rajoituksia ei vaadita, vain sukellus (syvänmeren sukellus) on vasta-aiheista. Suurilla syvyyksillä tämä eteisten välinen ikkuna voi muuttua patologiseksi.
Joskus jo aikuisiässä syntyy tilanne, kun LLC on järkevää sulkea, yleensä pienen intravaskulaarisen leikkauksen avulla. Se liittyy toistuviin aivohalvauksiin, joilla ei ole suoraa selittävää syytä ja joita ei voida estää verihiutalelääkkeillä. Silloin voidaan epäillä, että aivohalvauksen syynä on veritulppien kulkeutuminen (embolia) suonista (esim. alaraajojen tromboflebiitin yhteydessä), joka normaaleissa olosuhteissa(kun soikea ikkuna on kiinni) ne eivät voi päästä aivoihin (ja siten aiheuttaa aivohalvausta) verenvirtauksen rakenteen vuoksi. Jos LLC on olemassa, tällainen (paradoksaalinen) veritulpan reitti on mahdollinen. Siksi tällaisessa tapauksessa tehdään perusteellisempi tutkimus LLC:n sulkemisen ratkaisemiseksi. Mutta sinun on ymmärrettävä oikein: LLC:n läsnäolo ei sinänsä ole aivohalvauksen syy. Aivohalvauksen syy on tromboembolia, laskimojärjestelmässä, useimmiten jalkojen syvissä verisuonissa, muodostunut verihyytymä tulee aivoverisuoneen. Ja jos ei ole laskimotromboosia, ei ole mistään saada veritulppa, ei ole olemassa paradoksaalisen tromboembolian lähdettä LLC:n kautta.
Lapseni löytyi interatrial väliseinän aneurysma ja lisäsointuja sydämen ultraäänessä. Olen hyvin peloissani. Tarvitseeko jotain tehdä?
Ei. Näillä ominaisuuksilla ei ole merkitystä terveydelle. Monet pelkäävät sanaa "aneurysma". Mutta sinun on ymmärrettävä, että on olemassa erilaisia aneurysmoja ja aneurysmoja. Vakava sairaus on esimerkiksi aortan aneurysma tai sydämen vasemman kammion infarktin jälkeinen aneurysma, vaarana voi olla aivovaltimon aneurysma. Siksi he usein pelkäävät itse sanaa.
Kuitenkin, jos kyseessä on MPP:n aneurysma - pieni eteisväliseinän ulkonema soikean kuopan alueella (väliseinän oheneminen, jossa soikea ikkuna toimii synnytystä edeltävänä aikana, mikä on välttämätöntä sikiön verenkiertoa), sydämen ultraäänessä on vain lausunto vaarattomasta ilmiöstä, jolla ei ole vaikutusta terveyteen.
Joskus, ei liian pätevästi, he kirjoittavat kuvauksiin "MPP-aneurysma verenvuodatuksen kanssa (tai ilman). Jos verta vuotaa väliseinän läpi, aneurysmavyöhykkeellä on interatriaalinen kommunikaatio, avoin soikea ikkuna tai vika (ASD), ja siinä se nollauksen kanssa. Ja pointti taaskaan ei ole aneurysmassa, se ei sinänsä vaikuta väliseinän eheyteen eikä sydämen toimintaan.
Myös sointuja(lisä-, poikittais-, vino-, vääriä sointuja) - näiden yksityiskohtien läsnäololla sydämen ultraäänitutkimuksessa ei ole väliä, se on muunnelma terveen sydämen normista.
Kävin poikani kanssa kaikututkimuksessa, he löysivät mitraaliläpän DPM. Kuinka se tulkitaan ja mitä se yleensä on.
DPM - apupapillaarilihas. Tämä on synnynnäinen pieni poikkeama, joka ei vaikuta sydämen terveyteen ja toimintaan.
Mitraaliläpän prolapsi on yleinen sydänsairaus, jolle on tunnusomaista toisen tai/tai molempien läppälehtien työntyminen vasempaan eteiseen, kun vasen kammio supistuu. Mitraaliläpän prolapsia havaitaan 15-20 prosentilla ihmisistä, naiset kärsivät paljon todennäköisemmin. Yleensä tämä patologia etenee ilman oireita, joten vika havaitaan rutiinitutkimuksissa.
Mitraaliläpän prolapsi diagnosoidaan usein murrosiässä ja nuorella iällä (14-30 vuotta). Asiantuntijat erottavat primaarisen ja sekundaarisen prolapsin. Ensisijainen johtuu geneettisistä vioista ja sydämen sidekudoksen patologiasta. Toissijainen prolapsi kehittyy yleensä eri sairauksien taustalla, jolloin reumaattiset sairaudet, sydänlihaksen tulehdusprosessit ja rintaelinten traumaattiset vammat ovat johtavassa asemassa vian muodostumisessa.
mitraaliläpän prolapsi aiheuttaa
Ymmärtääksesi kuinka ja miksi mitraaliläpän prolapsi kehittyy, sinun on tiedettävä, kuinka sydänläppä toimii normaaleissa olosuhteissa.
Ihmisen sydän on pumppu, joka stimuloi verenkiertoa verisuonten läpi. Tämä prosessi on mahdollista, koska sydämen jokaisessa osassa säilyy jatkuva paine. Tässä ihmiselimessä on neljä kammiota, ja venttiilit ovat erityisiä läppiä, jotka auttavat säätelemään painetta ja verenvirtausta haluttuun suuntaan. Venttiilejä on yhtä monta kuin neljä kammiota (mitraali, kolmikulmainen, keuhkoläppä ja aorttaläppä).
Mitraaliläppä sijaitsee vasemman eteisen ja kammion välissä. Jokaiseen venttiililehteen on kiinnitetty ohuet jänteet, jotka on kiinnitetty toisesta päästä papillaari- ja papillaarilihaksiin. Jotta venttiili toimisi oikein, tarvitaan lihasten, venttiilien ja jänteiden koordinoitua synkronista työtä. Systolen aikana kammioiden paine kasvaa merkittävästi. Tämän voiman vaikutuksesta venttiili avaa lehtiensä, ja avautumistasoa säätelevät papillaarilihakset ja filamentit-soinnut. Veri virtaa eteisestä avoimen mitraaliläpän kautta, joka on yhteydessä kammioon, ja kammiosta aorttaläpän kautta jo aorttaan. Mitraaliläppä sulkeutuu estämään veren takaisinvirtauksen, kun kammio supistuu.
Mitraaliläpän prolapsissa se pullistuu sulkeutumishetkellä. Tämä johtaa venttiilien riittämättömään sulkeutumiseen, eikä suuri määrä verta heitetään takaisin, eli vasempaan eteiseen. Tällainen ilmiö tieteellisessä kielessä kuulostaa "regurgitaatiolta". Suurimmassa osassa tunnetuista tapauksista tämän venttiilin esiinluiskahdukseen liittyy erittäin vähäistä regurgitaatiota, eikä se aiheuta vakavia toimintahäiriöitä sydämen toiminnassa. Prolapsi voi kehittyä kahdesta syystä: vanhemmilta peritty syntymävika ja sairauden jälkeinen prolapsi.
Synnynnäinen mitraaliläpän prolapsi johtuu useimmissa tapauksissa läppien sidekudoksen vajaakehityksestä. Koska sidekudos on viallinen ja heikko, venttiilit venyvät helposti ja niitä on vaikeampi palauttaa alkuperäiseen muotoonsa, eli niistä tulee vähemmän joustavia. Tästä syystä soinnut pitenevät vähitellen. Tästä syystä verenpoiston jälkeen venttiilit eivät voi sulkeutua kokonaan, tapahtuu käänteinen veren refluksi. Tällainen pieni vika ei usein johda ei-toivottuihin oireisiin ja epämiellyttäviin ilmentymiin. Siksi mitraaliläpän lehtisten synnynnäinen esiinluiskahdus on enemmän yksilöllinen ominaisuus lapsen kehon kuin patologinen tila.
Eri sairauksien aiheuttama mitraaliläpän prolapsi on paljon harvinaisempaa. Prolapsia, joka johtuu sydänlihaksen reumaattisista vaurioista, esiintyy usein perus- ja kouluikäisillä lapsilla. Se johtuu laajalle levinneistä tulehdusprosesseista läppälehtien ja filamenttien-sointujen sidekudoksessa. Useimmissa tapauksissa tällaista prolapsia edeltää pitkittynyt, vakava, tulirokko tai. Toipilasaikana lapsella on reumakohtaus, jota vastaan prolapsin muodostuminen alkaa. Siksi on erittäin tärkeää tunnistaa reuman alkaminen ajoissa sen perusteella tyypillisiä oireita: korkea lämpötila, arkuus nivelissä, niiden lisääntyminen ja jäykkyys.
Mitraaliläpän prolapsi voi kehittyä myös vanhemmilla ihmisillä. Syynä tässä tapauksessa tulee. voi myös provosoida tämän patologian kehittymistä. Tärkeimmät syyt ovat papillaarilihasten verenkierron heikkeneminen tai lankojen katkeaminen. Tässä tapauksessa mitraaliläpän prolapsi havaitaan tyypillisten valitusten ja merkkien perusteella, jotka kuvataan alla. Posttraumaattiselle prolapsille on ominaista epäsuotuisa lopputulos, jos tämän patologian oikea-aikaista hoitoa ei aloiteta.
mitraaliläpän prolapsin oireet
Mitraaliläpän prolapsi, joka esiintyy lapsella syntymästä lähtien, on lähes aina yhdistetty. Hän aiheuttaa suurimman osan epämiellyttävistä oireista, ei prolapsia, kuten yleisesti uskotaan.
Lapsi voi kokea ajoittain lyhyitä kipuja sydämen alueella, rintalastassa ja hypokondriumissa. Ne eivät liity vikaan, vaan hermoston toiminnan rikkomiseen. Usein tällaiset epämiellyttävät tuntemukset syntyvät hermoshokin, voimakkaan kokemuksen jälkeen ja hyvin harvoin ilman provosoivaa tekijää. Ne kestävät yleensä muutamasta sekunnista useisiin minuutteihin. Harvinaisissa tapauksissa kipu voi kestää useita päiviä. Sinun tulisi tietää, että mitraaliläpän esiinluiskahduksen aiheuttama kipu ei muutu voimakkaammaksi fyysisen rasituksen aikana, eikä siihen liity ilmanpuutetta, huimausta ja pyörtymistä. Jos kipuun liittyy yllä olevia oireita, sinun tulee välittömästi mennä sairaalaan, koska voimme puhua sydämen orgaanisesta patologiasta.
Toinen hermoston lisääntyneeseen labilisuuteen liittyvä oire on sydämentykytys, johon liittyy "häipymisen" tunne. On myös tärkeä ominaisuus: takykardia mitraaliläpän esiinluiskahduksella alkaa yllättäen ja päättyy yhtä äkillisesti, eikä siihen liity pyörtymistä tai pahoinvointia. Prolapsiin voi myös liittyä useita muita oireita: matala-asteinen kuume illalla, kipu paksu- ja ohutsuolessa.
Mitraaliläpän prolapsista kärsivät ihmiset ovat ulkoisesti samankaltaisia: he ovat usein astenisia, heillä on ohut ylä- ja alaraajat, korkea liikkuvuus nivelissä. Sidekudosta löytyy myös lihaksista, ihosta ja jänteistä. Siksi sellaiset diagnoosit kuin strabismus, näöntarkkuuden heikkeneminen liittyvät usein vikaan.
Hyvin usein mitraaliläpän prolapsi diagnosoidaan tarkasti ultraäänidiagnostiikan aikana. Tämä menetelmä suurella todennäköisyydellä mahdollistaa tapahtuneen prolapsin asteen ja veren takaisinvirtauksen tason määrittämisen.
mitraaliläpän prolapsin aste
Lääkärit erottavat kolme astetta mitraaliläpän prolapsia.
1. asteen mitraaliläpän prolapsille on ominaista venttiililehtien lievä ulkonema, joka ei ylitä viittä millimetriä.
Toisen asteen mitraaliläpän prolapsissa pullistuma saavuttaa yhdeksän millimetriä.
Asteen 3 mitraaliläpän prolapsissa lehtisten ulkonema ylittää kymmenen millimetriä.
Nämä asteet ovat ehdollisia, koska ne eivät vaikuta veren refluksitasoon, toisin sanoen 1. asteen mitraaliläpän prolapsissa regurgitaatio voi olla suurempi kuin kolmannella. Niin enemmän huomiota on tarpeen kiinnittää huomiota refluksi-asteeseen ja venttiilin vajaatoiminnan tasoon, jonka lääkäri määrittää erikseen ultraäänidiagnostiikan aikana.
Jos ultraäänidiagnostiikka osoittautui riittämättömäksi informatiiviseksi, lääkäri voi määrätä muita tutkimusmenetelmiä, kuten elektrokardiografiaa tai Holter-sähkökardiografiaa.
Holter-EKG tarjoaa mahdollisuuden määrittää dynaamisesti läpän vajaatoiminnan aiheuttamat poikkeamat ja määrittää mitraaliläpän prolapsin asteen, sillä laite tallentaa sydämen toiminnassa tapahtuvat muutokset päivän aikana.
Useimmissa tapauksissa, kun kyseessä on perinnöllinen prolapsi, ultraäänidiagnostiikka tai Holter-elektrokardiografia eivät paljasta vakavia, hengenvaarallisia hemodynaamisia häiriöitä. Lääkäri, joka tuntee taudin koko kehityshistorian ja jolla on tulokset kaikista diagnostisista menetelmistä, pystyy määrittämään mitraaliläpän prolapsin aiheuttamien verenkiertohäiriöiden asteen. Jos sairaus löydettiin täysin vahingossa, muita elimiä ja järjestelmiä tutkittaessa, eikä potilasta vaivaa mitkään ilmenemismuodot ja ei-toivotut oireet, tällainen poikkeama katsotaan normin muunnelmaksi, eikä se tarvitse hoitoa.
Mitraaliläpän prolapsi lapsilla
Lapsilla mitraaliläpän prolapsi löytyy 2-14 %:ssa kaikista tapauksista. Se voi olla joko yksittäinen vika tai yhdistetty joihinkin somaattisiin patologioihin.
Melko usein lapsilla tämä sairaus yhdistetään dysrafisiin stigmiin (pienten sydämen poikkeavuuksien kanssa). Nämä stigmat puhuvat sidekudoksen synnynnäisestä alikehityksestä. Eristetyt prolapset jaetaan kahteen muotoon: hiljaisiin (eli muutoksia ei havaita fonendoskoopilla kuunneltaessa) ja auskultatiivisiin (lääkäri kuulee napsautuksia ja ääniä).
Useimmiten mitraaliläpän esiinluiskahdus havaitaan lapsilla ennen noin viidentoista vuoden ikää, mutta myöhempi diagnoosi on myös mahdollista.
Auskultatorinen muoto löytyy ylivoimaisesti tytöistä. Varhaisessa anamneesissa havaitaan ongelma pitkittyneestä preeklampsiasta, epäonnistumisen uhkasta. Usein myös äiti, joka synnytti lapsen, jolla oli mitraaliläpän prolapsi, oli monimutkainen. Vauvan lähisukulaisissa esiintyy usein ergotrooppisen ympyrän sairauksia. Tällaisissa perheissä prolapsi diagnosoitiin 12-15 prosentilla äitien lapsista.
Sukutaulun perusteellisella tutkimuksella voidaan havaita sidekudospatologiaan liittyvät perhetaudit. Näitä sairauksia ovat suonikohjut, erilaiset tyrät ja skolioosi. Pääsääntöisesti mitraaliläpän prolapsista kärsivä lapsi voi hyvin usein löytää epäsuotuisan psykososiaalisen ympäristön, toisin sanoen perheessä ja koulussa esiintyy jatkuvasti riitoja ja konfliktitilanteita, joiden todistaja hänestä tulee.
Lapsi, jolla on mitraaliläpän prolapsi, kärsii terveitä lapsia todennäköisemmin akuuteista hengitystiesairauksista, krooninen tulehdus nielurisat ja angina.
Lapsilla, joilla on eristetty mitraaliläpän esiinluiskahdus, esiintyy usein tällaisia vaivoja: sydämen rytmihäiriön tunne, kipu rintalastan takana, sydämen alueella, nopea syke, ilmanpuute ja keuhkot aamulla psykoemotionaalisen shokin tai stressin jälkeen. Mitä tulee potilaille, joilla on vegetatiiv-vaskulaarinen dystonia, heille on ominaista päänsärky, taipumus pyörtyä.
Sydänkipuja lapsilla, joilla on mitraaliläpän prolapsi, on useita ominaispiirteet: ne ovat kipeitä tai pistäviä, eivät leviä muille alueille, lyhytaikaisia, esiintyvät hermoshokkien jälkeen. Lapsi saattaa tuntea huimausta nopean kehon asennon muutoksen (jyrkän nousun) tai pitkän tauon jälkeen aterioiden välillä. Päänsärky häiriintyy useimmiten aamulla tai stressaavan tilanteen jälkeen. Tällaiset lapset ovat nopeita ja hermostuneita, eivät nuku hyvin yöllä, heräävät usein.
Ultraäänen ja Holter-EKG:n lisäksi mitraaliläpän esiinluiskahduksia sairastavalle lapselle tulee tehdä hermoston autonomisten toimintojen tutkimuksia ja psykologisia testejä. Tällaista lasta tutkittaessa kiinnitetään huomiota sellaisiin dysplastisen tyyppisen rakenteen merkkeihin, kuten litistynyt rintakehä, voimattomuus, heikko lihasten kehitys, voimakas kasvu, hieman ikään sopimaton ja nivelten korkea liikkuvuus. Tytöillä on useimmiten vaaleat hiukset ja silmät. Tutkimuksen aikana voidaan havaita muitakin stigmoja: lihashypotensio, jalkojen litistyminen, goottilainen taivas, ohut pitkät sormet käsissä, likinäköisyys. Hyvin harvinaisissa tapauksissa vakavammat rikkomukset ovat mahdollisia: suppilon muotoinen rintakehä, useita tyriä (nivus-, napa-, nivus-kivespussi). Tunnesfääriä tarkasteltaessa voidaan diagnosoida korkea mielialan labilisuus, itkuisuus, ahdistuneisuus, ärtyneisyys, väsymys.
Jos lapselle kehittyy vegetatiivinen paroksismi, jota ei harvoin tapahtuu, hän alkaa kärsiä erilaisista peloista, usein tästä. Tällaisten potilaiden mieliala on erittäin vaihteleva, mutta silti johtava rooli on masennus- ja masennus-hypokondriatilat.
Autonomisen hermoston toimintojen tutkimuksella ei ole vähäistä merkitystä. Yleensä sympathicotonia vallitsee tällaisilla lapsilla. klo korkeatasoinen esitteen prolapsi, johon liittyy holosystolisia sivuääniä kuuntelun aikana, voidaan havaita parasympaattisen vallitsevuuden oireita lisääntyneen katekoliamiiniaktiivisuuden taustalla. Jos vaguksen hypertonisuus yhdistetään hypersympatikotoniaan ja hypervagotoniaan, tämä voi johtaa hengenvaarallisiin takyarytmioihin.
Mitaaliläpän prolapsin auskultatorinen muoto on jaettu kolmeen muuhun muotoon. Kriteerinä on kulun vakavuus ja kliiniset oireet.
Ensimmäisessä asteessa kardiologi kuuntelee yksinomaan yksittäisiä napsautuksia. Pienet kehityshäiriöt joko puuttuvat kokonaan tai näkyvät vähäisessä määrin. Tämä patologia rikkoo autonomisen järjestelmän yleisiä mukautumiskykyjä henkiseen ja fyysiseen stressiin.
Toisella tyypillä on useita yllä lueteltuja tyypillisiä oireita ja yksityiskohtainen klinikka. Kaikukardiografiassa määritetään myöhäinen systolinen prolapsi. Venttiilit työntyvät esiin kohtalaisesti - viidestä seitsemään millimetriä. Tilalle on ominaista sympaatikotoniset vegetatiiviset siirtymät, kasvullinen aktiivisuuden tarjonta ilmenee ylimääräisenä.
Kolmannelle tyypille on ominaista voimakkaat poikkeamat instrumentaalisista tutkimuksista saaduissa tiedoissa. Tutkimuksen aikana määritetään suuri määrä pieniä poikkeavuuksia, auskultatiivisia - myöhäisiä systolisia sivuääniä. Ekokardiogrammi antaa tietoa holo- tai myöhäissystolisen prolapsin esiintymisestä. suuri syvyys. Autonomista sävyä tarkasteltaessa voidaan paljastaa parasympaattisen dominanssi, mutta esiintyy myös sekavarianttia. Kasvullinen aktiivisuus lisääntyy, liiallinen tarjonta. Tällaisille potilaille on ominaista suurin sopeutumishäiriö fyysiseen toimintaan.
Edellä olevan perusteella voimme päätellä, että venttiilin toimintahäiriön taso riippuu suoraan vegetatiivisen verisuonihäiriön asteesta.
Hiililäpän prolapsin hiljainen variantti diagnosoidaan samalla taajuudella molemmilla sukupuolilla. Varhaiseen historiaan sisältyy myös monimutkainen raskaus, vilustuminen on yleistä, mikä edistää sekä prolapsin että prolapsin kehittymistä. Kliiniset oireet ja poikkeavuudet instrumentaalista tutkimusta usein poissa, eli nämä lapset ovat todella terveitä. Jos lapsella on valituksia voimakkaasta väsymyksestä, mielialan vaihteluista, päänsärkystä ja vatsan raskaudesta, tämä vahvistaa prolapsiin liittyvän dystonian.
Pieniä poikkeavuuksia voi esiintyä, mutta niiden kokonaismäärä ei yleensä ylitä viittä. Pienet poikkeavuudet yhdistetään tyydyttävään fyysiseen kehitykseen, joka täyttää kaikki standardit.
Tämäntyyppistä mitraaliläpän prolapsia sairastavien lasten hermostolle on myös ominaista vaihtelu, joskus esiintyy dystoniaa, useammin sekamuotoisena tai parasympaattisena. Joissakin tapauksissa lapset, joilla on tämä läppäpatologia, voivat saada paniikkikohtauksia. Mutta älä unohda, että niitä esiintyy myös täysin terveillä lapsilla, joilla on lisääntynyt kansalliskokouksen vegetatiivisen osaston kiihtyvyys. Siksi näillä hyökkäyksillä ei ole erityistä vaikutusta lapsen elämään ja hyvinvointiin.
Lapsilla, joilla on tämä poikkeama, on usein riittävä autonominen tarjonta, harvoissa tapauksissa sitä voidaan hieman vähentää. Joten polkupyöräergometriassa äänettömän esiinluiskahduksen omaavien lasten suorituskykyindikaattorit eivät todellisuudessa eroa fyysisesti terveiden lasten tuloksista. Poikkeamat tässä tutkimusmenetelmässä havaitaan vain potilailla, joilla on auskultatorinen mitraaliläpän prolapsi.
mitraaliläpän prolapsin hoito
Jos lapsella diagnosoidaan synnynnäinen mitraaliläpän prolapsi, johon ei liity vakavia valituksia, hänelle ei tule määrätä erikoishoitoa. Tässä tapauksessa hän saattaa tarvita vain oireenmukaista hoitoa vegetatiivisen verisuonen dystoniaan, joka liittyy aina synnynnäiseen mitraaliläpän prolapsiin. Tämän prolapsin muunnelman pääasiallinen hoitomenetelmä on lapsen oikea päivittäinen rutiini, hänen suotuisan emotionaalisen taustansa ylläpitäminen (eli rauhallinen ilmapiiri perheessä ja kouluryhmässä), kahdeksan tai kymmenen tunnin yöunet.
Jos lapsella on motivoimattomia paniikki- tai vihakohtauksia, äkillisiä mielialanvaihteluita, ahdistusta, on suositeltavaa määrätä yrttirauhoitteita, jotka vaikuttavat suotuisasti tunnetaustaan ja sydämen toimintaan.
Synnynnäisen mitraaliläpän esiinluiskahduksen hoitoon käytettävät lääkkeet ovat valeriaanin tai emäjuuren tinktuura tai tabletti. Yli 12-vuotiaille nuorille voidaan määrätä yhdistelmärauhoitteita Novo-Passit, Sedafiton tai Sedavit. Lääkäri valitsee rauhoittavien lääkkeiden annoksen yksilöllisesti jokaiselle pienelle potilaalle. Se riippuu oireiden vakavuudesta.
Usein valeriaana otetaan yksi tabletti aamulla ja 30-40 minuuttia ennen nukkumaanmenoa. Joskus tarvitaan kolminkertainen annos. Hoitojakso on kahdesta viikosta kahteen kuukauteen. Jos lapsella on vain unihäiriöitä, eikä muita ilmentymiä ole, valeriaana tulisi antaa vain nukkumaan mennessä, toisin sanoen kerran. Sedavit on otettava viisi millilitraa kahdeksan tunnin välein. Lääkkeen ottaminen ei riipu aterian ajasta, se voidaan juoda sisään puhdas muoto ja voidaan lisätä veteen, mehuun tai lämpimään teehen. Tablettimuoto on myös määrätty kolme kertaa, ota kaksi tablettia. Vakavissa oireissa voit ottaa kolme tablettia kerrallaan. Hoitojakso on keskimäärin kuukausi, mutta lääkäri voi pidentää vastaanoton kestoa tietyissä indikaatioissa. Novo-Passit on myös saatavana sekä tablettina että nestemäisessä muodossa. Tämä lääke otetaan ennen ateriaa, kahdeksan tunnin välein, yksi tabletti tai mittakorkki makeaa siirappia. Lääkkeen nestemäinen muoto voidaan juoda laimentamattomana tai se voidaan laimentaa pieneen määrään viileää vettä. Sedafiton ottaa yhdestä kahteen tablettia kahdeksan tai kahdentoista tunnin välein. Unihäiriöiden hoitoon yksi Sedafiton-tabletti otetaan 30-60 minuuttia ennen nukkumaanmenoa.
Jos VSD:hen liittyvän mitraaliläpän prolapsin ilmenemismuodoissa vallitsee uneliaisuus, letargia ja masennus, on tarpeen suorittaa hoito tonic-aineilla. Eleutherococcus-tinktuura ja ginseng ovat osoittautuneet hyvin. Niitä suositellaan myös 12-vuotiaille lapsille. Eleutherococcus-tinktuura otetaan kerran aamulla, kaksikymmentä-kaksikymmentäviisi tippaa, laimennettuna pieneen määrään viileää vettä. Hoidon kesto ei ylitä kuukautta. Toisen kurssin tarpeen päättää hoitava lääkäri. On tärkeää tietää, että tämän lääkkeen käyttö tulee lopettaa akuutin hengityselinsairauden tai korkean kehon lämpötilan ajaksi. Ginseng-tinktuura juodaan 8-12 tunnin välein 15-20 tippaa. Hoitojakso on kolmekymmentä-neljäkymmentä päivää.
Hiippaläpän prolapsista kärsivien lasten immuunijärjestelmä on heikentynyt, joten he kärsivät todennäköisemmin tartuntataudeista. Virus- ja mikrobisairauksien kehittymisen estämiseksi, jotka edistävät mitraaliläpän prolapsin etenemistä, on suositeltavaa suorittaa ylläpitohoito vitamiineilla ja immunomodulaattoreilla. Vain hoitava lääkäri voi määrittää, mitä vitamiineja ja kuinka paljon tietty potilas tarvitsee. On olemassa mielipide, että kaikki vitamiinit hyödyttävät kehoa ja antavat vain positiivisen vaikutuksen. Mutta näin ei ole. Itselääkitys vitamiineilla ja hallitsematon saanti voi saada aikaan useita ei-toivottuja seurauksia: hypervitaminoosi ja muut allergiset ihottumat, vatsan ja suoliston kipu, pahoinvointi, ulostehäiriöt.
Hiippaläpän esiinluiskahduksen yhteydessä lapsille voidaan määrätä B-ryhmän vitamiineja, joissain tapauksissa tarvitaan A-, E-vitamiinia, heikentyneen immuniteetin aikana C-vitamiinia voidaan määrätä sairaalle lapselle. Annokset, hoidon tiheys ja kesto annostelu on täysin yksilöllistä ja lääkäri määrää. Itsehoitoa vitamiineilla ei voida hyväksyä. Tätä tautia sairastavien lasten on suositeltavaa ylläpitää immuniteettia ajoittain immunomodulaattoreiden ja immunostimulanttien hoitoon. Valitut lääkkeet: Echinacea-tabletit tai tinktuura, yhdistelmälääke Immuno-tone. Seitsemän vuoden ikäisille lapsille echinaceaa määrätään viidestä kymmeneen tippaa veteen liuotettuna. Sinun on otettava lääke kahdesta kolmeen kertaa päivässä, hoidon kesto on neljästä kahdeksaan viikkoa. 12-vuotiaat nuoret ottavat 10-15 tippaa lääkettä. Hoidon tiheys ja kesto ovat samat. Immuno-tone on hyväksytty käytettäväksi yli 12-vuotiaille. Se otetaan yhdessä kaikkien juomien (tee, maito, hedelmäjuomat, mehut) kanssa lisäämällä niihin kaksi teelusikallista lääkettä. Juo Immuno-tone kerran ennen kahtatoista iltapäivällä, hoidon kesto ei saa ylittää kymmentä päivää. Kahden viikon kuluttua hoito tällä lääkkeellä voidaan toistaa tarvittaessa. Sinun pitäisi tietää tämä lääke ei tule käyttää potilailla, joilla on molempia tyyppejä, autoimmuunisairauksia, kuumetta ja akuutteja hengitystiesairauksia.
Hankittu mitraaliläpän prolapsi vaatii hoitoa vain, jos potilas on huolissaan pitkittyneestä kivusta tai takyarytmiasta, vakavasta heikkoudesta. Hoidon päätavoitteena on estää prolapsin eteneminen. Tätä varten henkilön, jolla on hankittu mitraaliläpän prolapsi, on rajoituttava fyysiseen toimintaan, voimaharjoituksiin ja ammattiurheiluun. Suosittelemme usean kilometrin pituisia iltakävelyjä, hidasta juoksua taukoineen. Nämä harjoitukset vahvistavat sydäntä. On myös välttämätöntä lopettaa tupakointi ja alkoholin käyttö pysyvästi, noudattaa työ- ja lepojärjestelyä, nukkua vähintään kahdeksan tuntia päivässä, mikäli mahdollista, välttää henkistä ylikuormitusta ja kovaa henkistä työtä. Vakavien vaivojen ilmetessä tarvitaan kardioreumatologin tarkastus. Samanaikainen VVD hoidetaan yleisesti hyväksyttyjen sääntöjen mukaisesti.
Useimmissa tapauksissa, jos noudatat hoitavan lääkärin suosituksia päivittäisestä rutiinista ja kuormituksista, määrätyn hoidon kursseilla ja riippuvuuksista luopuessa, ennuste työtoimintaa ja elämä yleensä on erittäin suotuisaa.
Tämän patologian vakavien komplikaatioiden kehittymisen estämiseksi on myös suoritettava lääkärintarkastus ajoissa. Lasten, joilla on hiljainen mitraaliläpän prolapsi ilman oireita, tulee käydä kardiologilla kerran vuodessa tutkimuksissa ja ultraääni- tai kaikukuvauksessa. Auskultaatiomuoto vaatii lääkärin tarkastuksen kuuden kuukauden välein.
Vain ihmiset, joilla on laaja klinikka ja vaikea kulku, tarvitsevat taudin pitkäaikaista hoitoa ja sydämen suorituskykyä neljännesvuosittain. Säännöllinen seuranta tässä tapauksessa on tarpeen, koska henkilö, jolla on vaikea mitraaliläpän prolapsi, voi tarvita kirurgista hoitoa milloin tahansa, koska tämä patologian muunnelma on vaarallinen ja arvaamaton.
Ihmisen sydän on kehon tärkein elin, mikä tahansa sen patologia on uhka terveydelle. Sairauden myöhäisdiagnoosilla voi olla vakavia seurauksia, joten on tärkeää pystyä tunnistamaan kehittyvän taudin merkit ajoissa. Venttiilien prolapsi ei ole harvinaista, mutta tällä taudilla on tiettyjä oireita.
Mikä on prolapsi
Ihmisillä sydän koostuu neljästä kammiosta - kahdesta eteisestä, kahdesta kammiosta. Veren translaatioliikettä varten kehon läpi yhteen suuntaan sydämessä on venttiilit, jotka eivät salli suunnan vaihtamista. Oikealla on kolmikulmainen läppä, vasemmalla on sydämen mitraaliläppä tai kaksikulmainen läppä. Jälkimmäisessä on kaksi pehmeää vaimenninta - anterior ja posterior, jotka suljetaan ja avataan papillaarilihasten avulla.
Mitraaliläpässä on kaksi muunnelmaa, jotka heikentävät sen toimintaa: vajaatoiminta tai ahtauma. Toisessa tapauksessa veren tielle syntyy tarpeeton este, ja ensimmäisessä tapauksessa merkittävä osa siitä putoaa takaisin eteisonteloon. Prolapsi tai prolapsi on yleinen lehtisten muutos, joka tapahtuu mitraaliläpän vajaatoiminnan taustalla.
1. asteen mitraaliläpän prolapsi tapahtuu, kun sidekudoksen kehittyminen on häiriintynyt. Lehteistä tulee taipuisampia, ne taipuvat kammioiden supistumisen aikana eteisonteloon. Osa verta virtaa takaisin, mikä johtaa ejektiofraktion vähenemiseen. Mitraalin vajaatoimintaa mitataan regurgitaation (veren paluu) määrän mukaan ja prolapsia mitataan lehtisen poikkeaman perusteella. Kun pullistuminen on 1 astetta, se on yleensä 3-6 mm.
MVP luokka 1 ja regurgitaatio
1. asteen mitraaliläpän etuosan esiinluiskahdus voi olla kahta tyyppiä: ilman regurgitaatiota ja sen kanssa. Sillä hetkellä, kun vasen kammio supistuu, veri tulee aortaan ja osittain vasempaan eteiseen. Prolapsiin liittyy yleensä harvoin runsaasti regurgitaatiota, mikä osoittaa mahdollisuutta kehittää vakavia komplikaatioita. Äärimmäisissä tilanteissa veren määrä atriumissa voi lisääntyä. Tällaisissa tapauksissa korjaus on tarpeen, mikä tarkoittaa kirurgista leikkausta.
MVP-diagnoosi
Epäilyksiä 1. asteen mitraaliläpän esiinluiskahduksesta voi syntyä yksinkertaisesti kysymällä potilaalta valituksia, kuuntelemalla sydämenlyöntiä stetoskoopilla. Regurgitaatiolla ei usein ole ilmeisiä, voimakkaita sivuääniä, joten sen määrittämiseksi on suoritettava tarkempia tutkimuksia. Pääsääntöisesti käytetään ECHO-kardiografiaa, joka auttaa arvioimaan venttiilien toimintaa ja niiden kuntoa.
Doppler-kuvaus auttaa arvioimaan veren tilavuuden ja nopeuden, jolla veri palaa eteiseen. EKG:tä käytetään lisädiagnostiikkatyökaluna, koska se ei voi täysin heijastaa 1. asteen mitraaliläpän prolapsin muutoksia. Usein epäilyksiä herää EKG:n aikana, kun sydämen toimintaa tarkistetaan.
Syitä mitraaliläpän vajaatoimintaan
1 asteen MVP jaetaan synnynnäiseen tai hankittuun. Toisen tyypin tärkeimpiä syitä ovat seuraavat:
- Sydämen iskemia. Se vaikuttaa sointuihin, papillaarilihaksiin, jotka voivat repeytyä sydänkohtauksen aikana.
- Reumaattiset vauriot. Se kehittyy autoimmuunireaktiona tietyille streptokokkityypeille. Nivelten ja muiden venttiilien rinnakkaiset vauriot ovat ominaisia.
- Traumaattiset vammat, jotka johtavat selvempiin ilmenemismuotoihin.

Oireet
Asteen 1 mitraaliläpän prolapsin oireet sisältävät lieviä merkkejä, joskus ne puuttuvat kokonaan. Joskus henkilö valittaa kipua rinnan vasemmalla puolella, mutta se ei liity sydänlihaksen iskemiaan. Kohtausten kesto on useita minuutteja, mutta joskus jopa vuorokausi. Samaan aikaan ei ole suhdetta fyysiseen toimintaan, urheiluun. Tilan paheneminen tapahtuu tunnekokemuksilla. Muita MVP:n ensisijaisia oireita ovat:
- huimaus, toistuva päänsärky;
- hengenahdistus, ilmanpuutteen tunne;
- kohtuuton tajunnan menetys;
- sydämen rytmihäiriöt (mikä tahansa);
- lievä lämpötilan nousu ilman tartuntatauteja;
- vegetatiivisen vaskulaarisen dystonian oireet (joskus).
1. asteen mitraaliläpän vajaatoiminta

Mitraaliläpän prolapsi voi sisältää joitain komplikaatioita. Taudin tärkein mahdollinen kehitys voi olla MK:n vajaatoiminta. Sille on ominaista venttiilien epätäydellinen sulkeutuminen sydämen supistumisen aikana, mikä johtaa mitraalisen regurgitaatioon. Selkeät muutokset mitraaliläpän toiminnassa voivat aiheuttaa sydämen vajaatoimintaa.
Raskauden aikana
Lapsen raskauden aikana, jolla on mitraaliläpän prolapsi ilman komplikaatioita regurgitaation muodossa, sikiön patologioiden kehittymistä ei havaita. MVP:n läsnä ollessa ennen raskauden suunnittelua on välttämätöntä ilmoittaa hoitavalle lääkärille taudin esiintymisestä saadakseen asiantuntijan (kardiologin) neuvoja. Regurgitaatiotapauksessa lääkärin on tarkkailtava tyttöä koko raskauden ajan, jotta mahdolliset sydämen toimintahäiriöt havaitaan ajoissa.
Lääkärin tarkkailu liittyy toiseen mahdolliseen 1. asteen MVP:n komplikaatioon - preeklampsiaan. Sen kehityksen myötä sikiö ei saa riittävästi happea, mikä aiheuttaa kasvun hidastumista, lisää naisen ennenaikaisen synnytyksen todennäköisyyttä. Asiantuntijat suosittelevat, että tällä taudin etenemisen variantilla suoritetaan keisarinleikkaus. Tämä johtaa minimaaliseen riskiin synnytyksen aikana.
Lapsissa
Tällainen sydänvika ilmenee useammin lapsella, harvemmin aikuisilla. Tytöt ovat alttiimpia taudille. Yleensä tämä on synnynnäinen patologia, jonka aiheuttaa sidekudoksen epätäydellinen rakenne. Tästä johtuen jänteen pohjassa, mitraaliläpän lehtisissä on muutos, jotka antavat rakenteen jäykkyyden. Lapsilla 1. asteen MVP:n merkit ilmenevät eri tavoin. Joku ei tunne oireita ollenkaan, kun taas toisilla ne ovat voimakkaita.
Lähes 30 % nuorista, jos mitraaliläpän prolapsi löytyy, puhuu rintakipusta. Itse asiassa se voidaan kuitenkin provosoida eri syistä, yleisempiä ovat:
- fyysinen stressi;
- emotionaalinen stressi;
- liian venyneet soinnut;
- hapen nälkä.
Sama määrä lapsia valittaa sydämentykytys. Monissa tapauksissa nuoret, jotka istuvat tietokoneen näytön edessä välttäen urheilua, tuntevat väsymystä. Usein näille lapsille kehittyy hengenahdistusta aikana fyysinen työ tai liikuntatunneilla. Lapsilla, joilla on ensimmäisen asteen MVP, on neuropsykologisia oireita. Heidän mielialansa muuttuu usein, aggressiivisuutta havaitaan. Voimakkailla tunnekokemuksilla lyhytaikainen pyörtyminen on mahdollista.
Miten mitraaliläpän prolapsia hoidetaan

MVP:llä spesifinen hoito ei aina ole tarpeen, tällaisella taudilla heidät voidaan ottaa armeijaan. Tämä koskee lapsia, joilla taudin oireita ei havaita, kun prolapsi havaitaan ultraäänellä. He pystyvät tekemään kaiken, mitä terveet lapset voivat tehdä, sairaudesta tulee vasta-aihe vain ammattiurheilussa. Ilmeisten MVP-oireiden tapauksessa niitä on hoidettava ilmentymien pysäyttämiseksi tai poistamiseksi kokonaan.
Jokaiselle potilaalle lääkärin on määrättävä yksilöllinen hoitojakso, sopivat keinot, joiden joukossa ovat suosittuja:
- Beetasalpaajat. Apua ekstrasystolan, takykardian ilmenemiseen;
- Rauhoittavat aineet (rauhoittavat aineet). Auttaa selviytymään autonomisen hermoston ongelmista.
- Antikoagulantit. Harvoin määrätty: tarvitaan vain tromboosin yhteydessä.
- Lääkkeet, jotka parantavat sydänlihaksen ravintoa. Näitä ovat Magnerot, Panangin, Riboxin, sydämen toimintaa parantavia elektrolyyttejä sisältävät valmisteet.
MVP:n vaarallisten komplikaatioiden välttämiseksi sinun tulee optimoida elämäntyylisi, poistaa hermosto, krooninen väsymys. Siitä on hyötyä:
- ylläpitää aktiivista elämäntapaa hyväksyttävällä tasolla;
- tarkkaile työjärjestystä, lepää, mene nukkumaan ajoissa;
- vierailla erikoistuneissa parantoloissa korjaavia toimenpiteitä, akupunktiota, hierontaa varten;
- suorittaa yrttilääkkeitä kansanlääkkeillä: salvia-, emä-, mäkikuisma- ja orapihlajauotokset ovat erityisen suositeltavia.
Video: Sydämen MVP
Patologinen tila, jossa mitraaliläpän lehtiset pullistuu sydämen supistuksen aikana, kutsutaan mitraaliläpän regurgitaatioksi tai mitraaliläpän esiinluiskahdukseksi. Useimmiten tämä kliininen ja anatominen oireyhtymä esiintyy miehillä kuin miehillä.
Synnynnäinen esiinluiskahdus esiintyy yli 30 prosentilla terveistä ihmisistä. Useimmissa tapauksissa tämä poikkeama ei uhkaa henkeä.
Sisältö:
Sydänläppätoiminto
Sydänläppä koostuu kupeista ja on vaimennin. Läppälehtiset tukkivat aukot, joiden kautta veri liikkuu sydämen yhdestä osasta toiseen.
Ihmisen sydän koostuu 4 venttiilistä, joista jokainen suorittaa tiettyjä toimintoja. Ne on jaettu 2 luokkaan: eteiskammio ja puolikuu. Atrioventrikulaarisiin läppäihin kuuluvat mitraaliläppä (kaksikulmio) ja kolmikulmainen läppä, ja puolikuun venttiilit sisältävät aortta- ja keuhkoläpät.
Mitraaliläppä sijaitsee vasemman eteisen ja vasemman kammion välissä. Sitä edustaa kaksi venttiiliä, jotka avautuvat kammion onteloon. Sydämen supistuksissa venttiilit avautuvat, päästävät tarvittavan määrän verta kulkemaan läpi ja sulkeutuvat sitten tiukasti eivätkä estä vastavirtausta.
Kolmipisteläppä sijaitsee oikean eteisen ja kammion välissä. Venttiili koostuu kolmesta esitteestä ja toimii mitraaliläppänä.
Aorttaläppä sijaitsee vasemman kammion ja aortan välissä. Aorttaläpän päätarkoitus on estää veren paluu aortasta kammioon.
Keuhkoläppä sijaitsee keuhkon rungon ja oikean kammion välissä. Se toimii esteenä veren palautumiselle keuhkojen rungosta kammioon.
Sydämen läppätyössä havaittujen muutosten havaitessa sydämen työ ei häiriinny, eikä työssä ole mahdollista havaita merkittäviä poikkeamia mitraaliläpän prolapsin instrumentaalisilla diagnostisilla menetelmillä.
MVP:n syyt ja oireet
Useimmissa tapauksissa tällä sydänläpän tilalla on perinnöllinen taipumus. Usein on tapauksia, joissa prolapsi ilmenee minkä tahansa taudin taustalla.
Bicuspid-läppäprolapsi voi olla primaarinen (synnynnäinen) tai toissijainen (hankittu). Primaarinen tai synnynnäinen prolapsi on yleensä perinnöllinen. Läppälehtien sidekudos on yleensä alikehittynyttä. Sidekudosläppien geneettinen rakenne voidaan paljastaa vain kaikukardiografialla.
Venttiilit venyvät ja venyvät helposti, joten alkuperäistä tilaa on vaikeampi ottaa. Tästä syystä läppälehtiset eivät sulkeudu kokonaan verenpoiston jälkeen ja veri virtaa takaisin. Tämä vika ei aiheuta epämiellyttäviä oireita. Suuremmassa määrin primaarinen prolapsi on ihmisen yksilöllinen piirre.
Toissijainen prolapsi esiintyy samanaikaisen sairauden seurauksena. Se voi olla sydäninfarkti, reuma, myokardiopatia, rintakehävammat ja muut sairaudet. Taudin patologiasta riippuen hankittu prolapsi voi muuttua monimutkaiseksi muodoksi.
Useimmiten ihmisillä, joilla on mitraaliläpän prolapsi, ei ole merkkejä tai oireita sydämen poikkeavuudesta. Läppäprolapsin esiintyminen voi ilmaista terävänä tai kipeänä rintakivuna. Muita prolapsin merkkejä ovat:
Cardiopalmus
Keskeytykset sydämen työssä
Pyörtyminen, hengenahdistus
Hengenahdistus harjoituksen jälkeen
pistelyn tunne käsissä
Käsien ja jalkojen puutuminen
Sää riippuvuus
Melu sydämessä
Taipumus masennukseen, ahdistukseen ja peloihin
Kaikki edellä mainitut oireet voivat ilmaantua melko usein, joten on tärkeää ottaa yhteyttä lääkäriin ajoissa komplikaatioiden välttämiseksi.
Synnynnäisen ja hankitun prolapsin merkit ovat merkittävästi erilaisia. Primaarisen prolapsin oireet ovat samankaltaisia kuin vegetatiiv-vaskulaarinen dystonia. Potilas tuntee kipua sydämen alueella, joka voimistuu emotionaalisen ja stressin kärsimisen jälkeen.
Lisäksi prolapsin primaariselle vaiheelle on ominaista kuume, vatsakipu, heikkous ja väsymys. Potilaalla, jolla on synnynnäinen sydänpatologia, on sellaisia merkkejä kuin voimakas kasvu, pitkät kasvot ja käsivarret, suuri nivelten liikkuvuus, ohut iho, näkövamma.
Nämä merkit yhdistetään erillisiksi oireyhtymiksi, ovat perinnöllisiä ja muistuttavat mitraaliläpän prolapsia.
Hankitun prolapsin vaiheen oireet riippuvat syistä, jotka aiheuttivat ne.

Jos prolapsin esiintyminen johtuu sydäninfarktin, reuman, rintakehän vamman jälkeen, oireet ovat samankaltaisia kuin sairaus.
Näitä oireita ovat: sydämen kipu, huimaus, sydämen katkeamisen tunne, hengenahdistus, yskä jne. Usein potilas menettää tajuntansa ja suusta tulee vaaleanpunaista vaahtoa.
Oireiden ilmetessä on välittömästi otettava yhteys lääkäriin.
PMK raskauden aikana
Prolapsi raskauden aikana ei uhkaa lapsen ja äidin elämää. Luonnollisella synnytyksellä ei ole vasta-aiheita. Raskauden aikana naisen koko kehon työ muuttuu. Sydän- ja verisuonijärjestelmän kuormitus lisääntyy painonnousun vuoksi. Sydämen kuormituksen vähentämiseksi toimii istukan apuverenkiertojärjestelmä.
Kun diagnosoidaan mitraaliläpän prolapsi, raskaana olevia naisia voivat häiritä tiheät sydämenlyönnit. Sydänläppäihin kohdistuva valtava rasitus synnytyksen aikana voi myötävaikuttaa jänteiden repeytymiseen, mikä johtaa sydämen vajaatoimintaan. Tämä tila havaitaan venttiililehtien merkittävän painumisen yhteydessä.
Preeklampsia vaikuttaa mitraaliläpän prolapsin esiintymiseen jakson aikana. Preeklampsian esiintymisestä todistavat sellaiset merkit, kuten korkea verenpaine ja virtsan proteiinipitoisuus. Pätevät asiantuntijat määräävät tarvittavan hoidon preeklampsiaa mimikaaliseen regurgitaatioon.
Fyysinen harjoittelu ja fyysinen aktiivisuus raskauden aikana eivät ole vasta-aiheisia. On tärkeää pystyä ylläpitämään liikuntaäläkä stressaa liikaa.
Ympäristötekijät voivat vaikuttaa haitallisesti raskaana olevan naisen tilaan. Vältä huoneita, joissa on korkea kosteus, pysy vähemmän lämmössä, älä työskentele ionisoivan säteilyn lähteiden kanssa, liiku enemmän. Lisäksi hermostunut jännitys ja emotionaalinen stressi ovat vasta-aiheisia asemassa oleville naisille.
Naisille, joilla on vaikea mitraalinen regurgitaatio, määrätään verisuonia laajentavia lääkkeitä ja diureetteja. Kirurginen toimenpide suoritetaan vasta synnytyksen jälkeen.
Tarvittaessa suoritetaan antibakteerinen profylaksi.
Raskaana olevan naisen, jolla on diagnosoitu MVP, tulee olla kardiologin tai terapeutin valvonnassa.
PMK:n luokitus ja tutkinnot
Prolapsin aste voidaan määrittää vain kaikukardiografian aikana. Vasemman kammion verellä täyttymisasteesta riippuen on:
1 astetta. Lehtien taipuma vaihtelee 3-6 mm. Veren esiintyminen havaitaan vain venttiililehtisissä. Tämä potilaan tila on normi. 1. asteen MVP:llä ei tarvita lääkitystä ja kirurginen hoito. On tärkeää käydä kardiologilla säännöllisesti. Fyysinen aktiivisuus ja urheilu eivät ole potilaille vasta-aiheisia, paitsi painonnosto ja painoharjoittelu.
2. aste. Venttiililehtiset taipuvat jopa 9 mm. virtaa atriumin keskelle. Potilaan tila on vakaa, mutta vaatii lääketieteellistä hoitoa. Fyysistä toimintaa ei ole kielletty, lääkäri valitsee erityiset harjoitukset.
3 astetta. Venttiilien painuma on yli 10 mm. Sydämen työssä tapahtuu vakavia muutoksia. Ensinnäkin verenkiertoelimistön toiminta muuttuu, vasen eteinen laajenee, kammion seinämät paksuuntuvat. Kaikki nämä muutokset häiritsevät sydämen rytmiä ja johtavat mitraaliläpän rikkoutumiseen. Kardiologin ohjeiden mukaan suoritetaan kirurginen toimenpide.
Komplikaatiot MVP:n taustalla
Vakavat komplikaatiot esiinluiskahduksen taustalla ovat harvinaisia, sydämen läppien toiminnan muutoksille on ominaista pääasiassa suotuisa kulku. Prolapsia sairastavat ihmiset voivat elää täyttä elämää, eivätkä rajoita itseään fyysiseen toimintaan ja urheiluun.
Komplikaatioita venttiilien toiminnassa esiintyy muiden sydänsairauksien (reuma, rytmihäiriöt jne.) yhteydessä. Sydäntulehduksen jälkeinen komplikaatio on mitraaliläpän vajaatoiminta. Tässä tapauksessa venttiililehtien osittainen sulkeutuminen tapahtuu ja suuri määrä verta pääsee takaisin vasempaan eteiseen. Mitraalisen vajaatoiminnan merkkejä ovat: heikkous, hengenahdistus, ilmanpuute, lisääntynyt väsymys jne.
TO mahdollisia komplikaatioita mitraaliläpän prolapsi sisältää rytmihäiriöitä ja tarttuvaa endokardiittia.
Rytmihäiriön merkkejä ovat: huimaus, lisääntynyt heikkous ja väsymys, heikentyneet sydämen supistukset, pyörtyminen jne.
Infektiivinen endokardiitti, toisin kuin muut, on vakavampi muoto MVP:n komplikaatiosta. Taudin taustalla kehittyy vakava mitraaliläpän vajaatoiminnan muoto, joka voi johtaa tromboembolian kehittymiseen.
Infektoivan endokardiitin merkkejä ovat: heikkous, takykardia, matala verenpaine, ihon keltaisuus, nivelkipu. Yleensä endokardiitti esiintyy kirurgisten ja hammaslääketieteellisten toimenpiteiden jälkeen.
Kun sairaudet havaitaan ajoissa ja tarvittavat tutkimukset on suoritettu, komplikaatioiden riski voidaan minimoida.
MVP:n diagnoosi ja hoito
Jos potilas havaitsee mitraalisen regurgitaation merkkejä, sinun on otettava yhteyttä kardiologiin. Hän kuuntelee sydäntä stetoskoopilla, määrää tarvittaessa tutkimuksen ja konsultaatiot muiden lääkäreiden kanssa.

MVP:n havaitsemiseksi suoritetaan seuraavat diagnostiset menetelmät:
Kaikukuvaus (sydämen) on eniten tehokas menetelmä prolapsin ja veren regurgitaation asteen määrittämisessä. Tämän menetelmän avulla voit tunnistaa sydämen eri rakenteiden sijainnin ja poikkeavuudet.
Elektrokardiografian avulla voit havaita epänormaalit sydämen rytmit tai poikkeukselliset sydämen supistukset. Nämä merkit viittaavat epäsuorasti myös mitraaliläpän prolapsiin.
Holter-sähkökardiografia on toiminnallinen diagnostinen menetelmä, jonka avulla voit määrittää paitsi sydämen rytmihäiriöt, iskeemiset muutokset, myös ohjata rytmihäiriöiden vastaista hoitoa.
On myös muita diagnostisia menetelmiä: fonokardiografia, röntgenkuvaus. Niiden avulla voit tunnistaa muutokset kehon rakenteessa, tutkia melua ja sydämen ääniä.
Lasten mitraaliläpän prolapsin hoito jokaiselle lapselle on yksilöllinen. Sukupuoli, ikä, perinnöllisyys jne. otetaan huomioon. Fyysinen aktiivisuus ei ole vasta-aiheista, lukuun ottamatta joitakin merkkejä ja oireita.
Synnynnäiselle tai primaariselle mitraaliläpän prolapsille ei ole erityistä hoitoa. Lääkkeiden käyttö ei vaikuta läppäprolapsiin millään tavalla. Tässä suhteessa potilaalle määrätään oireenmukaista hoitoa takykardiaan, rytmihäiriöihin, rintakipuun jne.
Oireellinen hoito auttaa vähentämään ja poistamaan vegetatiivisen verisuonidystonian merkkejä.

Usein sydämenlyönnillä ja rytmihäiriöillä määrätään adrenergisiä salpaajia: Propranololi, Atenololi, Betaksololi, Obzidan jne.
Samanaikaisesti adrenosalpaajien kanssa määrätään lääkkeitä, jotka korjaavat aineenvaihduntaa, kardiotrofiaa (Riboxin, Panangin jne.) ja antioksidantteja (Selenium, A- ja C-vitamiinit, Essentiale jne.)
Vegetatiivisen verisuonidystonian oireilla (pyörtyminen, huimaus, heikkolaatuinen keho, hikoilu jne.) otetaan magnesiumia sisältäviä lääkkeitä (Magnerot, Magnesium B6 jne.).
Jos hermoston häiriöitä havaitaan, käytetään rauhoittavia aineita (Novo-passit, Valocordin, Corvalol, Nobrassiti jne.)
Aineenvaihduntaprosessien parantamiseksi ota varoja, jotka ravitsevat sydänkudosta. Nämä ovat erilaisia biologisia lisäaineita, vitamiini- ja kivennäiskomplekseja jne.
Kirurginen toimenpide suoritetaan vain voimakkaalla regurgitaatiolla, jonka aikana venttiili vaihdetaan. 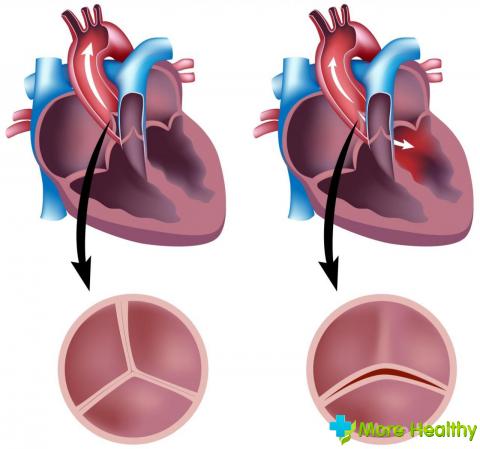
- Jos lapsilla havaitaan prolapsia, hoitava lääkäri päättää henkilökohtaisesti ammattiurheiluun pääsystä.
- Ennaltaehkäisevät toimenpiteet MVP:tä vastaan estävät sydänläpän toimintahäiriön etenemisen ja komplikaatioiden kehittymisen.
- Prolapsin ja samanaikaisten sydänsairauksien hoidossa on välttämätöntä muuttaa elämäntapoja: luopua vahvasta teestä ja kahvista, välttää alkoholijuomien juomista, nukkua vähintään 8 tuntia, poistaa ylityötä, henkistä ja fyysistä stressiä.
- Suun hygienian noudattaminen on erityisen tärkeää komplikaatioiden ja tarttuvan endokardiitin kehittymisen estämiseksi.
- Parantolassa on hyvä käydä kerran vuodessa. Siellä järjestetään erilaisia vahvistavia hieronnan, mutaterapian, akupunktion jne. kursseja.
- Sinun tulee käydä säännöllisesti lääkärintutkimuksissa ja käydä kardiologilla.
- Oheisella videolla voit oppia rintakipuista.
