बिस्तर पर पड़े मरीजों में बेड सोर्स कैसे शुरू होते हैं। बिस्तर घाव - कारण, चरण, उपचार और रोकथाम
अपाहिज रोगियों में बेडसोर: उपचार और रोकथाम, प्रारंभिक चरण में तस्वीरें
शरीर के "बैठने" और "झूठ बोलने" वाले हिस्सों में पूरी तरह से गतिहीनता में रहने के 2 घंटे बाद ही, छोटे जहाजों के निचोड़ने के कारण रक्त प्रवाह में समस्या शुरू हो जाती है। अपाहिज रोगी बहुत लंबे समय तक स्थिर अवस्था में होते हैं, और कुछ स्थायी होते हैं, इसलिए, उनके विकार एक लगातार रोग संबंधी चरित्र प्राप्त कर लेते हैं।
यह क्या है?
दबाव घाव त्वचा, चमड़े के नीचे के ऊतकों, मांसपेशियों, हड्डियों और शरीर के अन्य ऊतकों में एक रोग परिवर्तन है, जो एक न्यूरोट्रॉफिक विकार के रूप में विकसित हो रहा है, जिसके कारण स्थानीय क्षेत्र के संक्रमण, रक्त और लसीका परिसंचरण का उल्लंघन है। एक कठोर सतह के साथ लंबे समय तक संपर्क के साथ शरीर।
कारण
बेडसोर का सबसे सरल कारण रक्त परिसंचरण का उल्लंघन है, और इसलिए रोगी का स्थिरीकरण है। इसी समय, एड़ी के दबाव घाव लगातार पीठ के बल लेटने के साथ-साथ नितंबों के क्षेत्र में समस्याओं के साथ बनते हैं।
बेडोरस के गठन के अन्य कारणों में शामिल हैं:
- गंभीर;
- त्वचा की बढ़ी हुई सूखापन;
- अंतःस्रावी तंत्र के सहवर्ती रोगों की उपस्थिति: मधुमेह, आदि;
- लगातार शरीर के तापमान में वृद्धि या इसकी कमी;
- प्राकृतिक जरूरतों और लगातार मूत्र असंयम के साथ समस्याएं;
- रोगी का बड़ा वजन;
- कम मात्रा में प्रोटीन और पोषक तत्वों के साथ भोजन के पोषण मूल्य में कमी;
- अपाहिज रोगी की अनुचित देखभाल।
बेडरेस्टेड मरीजों में बेडसोर्स के बनने के ये मुख्य कारण हैं।
लक्षण
शरीर के अंगों की दर्द संवेदनशीलता को बनाए रखने और जागरूक होने के दौरान रोगी देखभाल करने वालों को रिपोर्ट कर सकता है कि व्यक्तिपरक संवेदनाएं:
- शरीर के इस हिस्से में लगभग 2-3 घंटे के बाद सनसनी (सुन्नता) का नुकसान;
- उन जगहों पर त्वचा पर झुनझुनी जहां दबाव घावों के विकसित होने की संभावना है, जैविक तरल पदार्थ (रक्त, लसीका) के ठहराव से जुड़ा है जो तंत्रिका अंत को खिलाते हैं।
प्रारंभिक बेडसोर के दृश्य संकेत जो देखभाल करने वालों को पता होना चाहिए:
- प्युलुलेंट पुटिकाओं के प्रारंभिक गठन के साथ या उनके बिना त्वचा के एपिडर्मिस का उतरना;
- परिधीय रक्त और लसीका का ठहराव, शुरू में एक नीले-लाल रंग के शिरापरक एरिथेमा के रूप में, स्पष्ट सीमाओं के बिना, हड्डी के संपर्क के बिंदु पर स्थानीयकरण के साथ, बिस्तर के साथ शरीर की मांसपेशियों का फैलाव, त्वचा के धुंधला होने की तीव्रता : बमुश्किल ध्यान देने योग्य से संतृप्त तक।
ये एक प्रारंभिक दबाव पीड़ादायक के संकेत हैं। पैथोलॉजी के आगे बढ़ने से रोकने के लिए उपाय करना जरूरी है।

बेडसोर्स के चरण
अपाहिज रोगियों में बेडसोर के विकास के 4 चरण होते हैं:
- मैं मंच। त्वचा का लगातार लाल होना, मोटा होना संभव है, कभी-कभी सूजन मौजूद होती है, जबकि त्वचा टूटती नहीं है। इस चरण का सफलतापूर्वक जीवाणुरोधी और घाव भरने वाली दवाओं के साथ इलाज किया जाता है।
- द्वितीय चरण। एपिडर्मिस की ऊपरी परत प्रभावित होती है, इसकी अखंडता का उल्लंघन होता है, प्रदूषण और क्षरण होता है। प्रक्रिया चमड़े के नीचे के ऊतक तक फैली हुई है।
- तृतीय चरण। चमड़े के नीचे की परत को गहरी क्षति, जो ऊतक के अपरिवर्तनीय परिगलन (मृत्यु) के साथ होती है, कभी-कभी घाव से तरल निर्वहन के साथ। खराब इलाज योग्य।
- चतुर्थ चरण। नरम ऊतकों में अत्यधिक क्षति और परिगलित परिवर्तन (परिणामी गुहाओं में टेंडन और हड्डी के ऊतक दिखाई देते हैं), जिससे शरीर का गंभीर नशा और रक्त विषाक्तता हो सकती है।
एक रोगी जो होश में है और जिसकी शरीर के कुछ हिस्सों की संवेदनशीलता खराब नहीं होती है, यहां तक कि एक शयनकक्ष के गठन से पहले, उन जगहों पर झुनझुनी और सुन्नता की शिकायत हो सकती है जहां रोग के विकास की सबसे अधिक संभावना है।

दबाव घाव खतरनाक क्यों हैं?
बेडसोर्स पैथोलॉजी हैं, जिनके उपचार से सबसे अच्छा बचा जाता है। यदि यह नहीं किया जा सकता है, तो त्वचा के धब्बे के foci के गठन के साथ, रोगजनन बहुत जल्दी विकसित होता है, ऊतक परिगलन के foci के गठन के साथ और एक शुद्ध घाव के दीर्घकालिक उपचार की विशेषता है।
बेडसोर के खतरनाक परिणाम। कुछ मामलों में, बेडसोर्स इसका कारण हैं:
- निचले अंगों का विच्छेदन।
- ऑस्टियोमाइलाइटिस, पेरीओस्टाइटिस के रूप में पेरीओस्टेम और हड्डी के ऊतकों के नेक्रोटिक घाव।
- शरीर की सुरक्षा में कमी, अंतर्निहित बीमारी के उपचार को जटिल बनाना।
- नरम ऊतकों के व्यापक छांटना और शरीर के अंतर्निहित भागों के बिगड़ा हुआ संक्रमण और संचलन के साथ दोषों का निर्माण।
शुष्क परिगलन के प्रकार द्वारा बेडोरस के विकास के साथ, लंबे समय तक दोष उपचार के साथ एक लंबा रोगजनन विकसित होता है।
बेडसोर्स कैसा दिखता है: फोटो
नीचे दी गई तस्वीर से पता चलता है कि यह रोग बिस्तर पर पड़े रोगियों में कैसे प्रकट होता है।

प्रारंभिक अवस्था में बेडसोर का उपचार
तो, पहली डिग्री के बेडसोर्स का इलाज कैसे करें? बेडसोर के विकास की शुरुआत में, ऊतकों में परिगलित परिवर्तनों की प्रगति की सक्रिय रोकथाम की जानी चाहिए, क्योंकि इस स्तर पर केवल त्वचा का मोटा होना और हाइपरमिया होता है:
- बेडसोर्स के विकास और प्रगति के लिए आंतरिक और बाहरी जोखिम कारकों को यथासंभव समाप्त करने के लिए स्वास्थ्य की स्थिति का आकलन।
- सभी सहवर्ती सिंड्रोम और विकृति का उपचार जो कि बेडसोर को बढ़ाता है।
- इम्यूनोस्टिम्युलेटिंग थेरेपी - विटामिन, इम्युनोमोड्यूलेटर और इम्यूनोस्टिम्युलंट्स।
- शरीर का विषहरण - रक्त आधान, रियोपोलिग्लुकिन, जेमोडेज़।
- ऊतकों पर दबाव के बल को कम करना और दबाव में असंतुलन सुनिश्चित करना।
- निरंतर दबाव का उन्मूलन। हर 2 घंटे में बिस्तर पर पड़े मरीजों को एक स्थिति से दूसरी स्थिति में बदलने की सिफारिश की जाती है।
इस घटना में विशेष उपकरणों का उपयोग शामिल है:
- प्लास्टिक टायर;
- विशेष एंटी-डीक्यूबिटस बेड;
- नियंत्रित कंपन और दबाव वाले सिस्टम;
- तकिए, गद्दे, पैड, जेल, फोम, हवा, पानी या कई भरावों के संयोजन से भरे घेरे।
आपको भी पता होना चाहिए सरल नियमघर पर अपाहिज रोगियों की देखभाल करते समय:
- तैलीय त्वचा का इलाज अल्कोहल युक्त उत्पादों से किया जा सकता है।
- त्वचा की स्थिति की सावधानीपूर्वक निगरानी करें - यदि यह बहुत शुष्क है, तो मॉइस्चराइज़र (मॉइस्चराइजिंग हाइपोएलर्जेनिक क्रीम, अधिमानतः एक बेबी क्रीम) का उपयोग करें, जिससे रोगी को एलर्जी न हो।
- रोगी की त्वचा हमेशा साफ होनी चाहिए, गीली नहीं और सूखी नहीं - वायु स्नान करें। स्वच्छता के लिए, जीवाणुरोधी साबुन का उपयोग न करें (यह लाभकारी, सुरक्षात्मक बैक्टीरिया को भी मारता है), सादे साबुन, एक प्राकृतिक स्पंज (या सूती कपड़े) का उपयोग करें और साफ पानी. त्वचा को रगड़ें नहीं, बल्कि धीरे से पोंछ लें, धोने के बाद त्वचा को पोंछें नहीं, बल्कि दाग दें।
- यदि त्वचा बहुत गीली है, कट्टरता के बिना, आप पाउडर, तालक या मलहम का उपयोग कर सकते हैं जो त्वचा को सुखाते हैं - पोटेशियम परमैंगनेट का घोल 1%, जस्ता मरहम या शानदार हरा घोल, लेकिन केवल रोकथाम के लिए या चरण 1 में, भविष्य में आपको जिंक युक्त मलहम और पोटेशियम परमैंगनेट के घोल का उपयोग नहीं करना चाहिए।
- यदि रोगी को मूत्र असंयम है, तो आपको नियमित रूप से डायपर या घर का बना कॉटन पैड बदलना चाहिए और एक पेरिनियल शौचालय बनाना चाहिए, पुरुषों के लिए मूत्र प्रणाली का उपयोग करना बेहतर होता है। उच्च तापमान पर, या जब रोगी को अन्य कारणों से अत्यधिक पसीना आता है, तो टेबल सिरका - 1 बड़ा चम्मच के कमजोर घोल से पसीना पोंछना बेहतर होता है। 250 मिलीलीटर के लिए चम्मच। साबुन और पानी की तुलना में पानी।
- यदि लाली पाई जाती है - इसकी मालिश न करें, केवल क्षतिग्रस्त त्वचा के आसपास ही मालिश करें। आप विशेष रूप से एक टेरी तौलिया से एक बिल्ली का बच्चा बना सकते हैं और मालिश के लिए इसका इस्तेमाल कर सकते हैं।
बेडसोर के स्थानीय उपचार की आधुनिक योजना में शामिल हैं:
- पाउडर ज़ेरोफॉर्म बेडसोर के साथ मदद करता है।
- खारा या तैयारी के उपयोग के साथ त्वचा शौचालय जिसमें आयन-विनिमय गुण नहीं होते हैं - कपूर शराब।
- त्वचा का सूखना और दवाओं से उपचार करना जो ऊतकों में स्थानीय रक्त परिसंचरण में सुधार करते हैं (एक्टोवेजिन, सोलकोसेरिल)।
- ठंडे पानी से त्वचा को धोने जैसी तकनीक भी खुद को बखूबी दिखाती है। रक्त वाहिकाओं के संकुचन और उनके बाद के प्रतिपूरक विस्तार से स्थानीय रक्त प्रवाह में सुधार होता है और ऊतक पोषण में वृद्धि होती है।
- पॉलीयुरेथेन फिल्म पट्टी लगाना। यह आधुनिक ड्रेसिंग सामग्री एक चिपकने वाली सतह के साथ एक पारदर्शी फिल्म के रूप में निर्मित होती है और बैक्टीरिया, ऊतकों तक ऑक्सीजन की पहुंच और नमी के वाष्पीकरण से सुरक्षा प्रदान करती है, और त्वचा की स्थिति का दृश्य नियंत्रण भी प्रदान करती है। ऐसी पट्टियों को चिपकाते समय अत्यधिक तनाव से बचना चाहिए, क्योंकि जब रोगी चलता है, तो छोटी-छोटी सिलवटें बन जाती हैं, जो स्थिति को बढ़ा देती हैं।
अपाहिज रोगियों में बेडसोर्स का इलाज कैसे करें:
- प्रभावी रूप से मवाद मलहम लेवोसिन, लेवोमेकोल और एनालॉग्स को हटा दें। उन पर आधारित बुकमार्क को एक दिन तक के लिए कैविटी में छोड़ा जा सकता है।
- वसा आधारित मलहम (विष्णवस्की, नियोमाइसिन, टेट्रासाइक्लिन और अन्य) में कम सोखने वाली और जीवाणुरोधी गतिविधि होती है। ये उपचार थोड़ी मात्रा में मवाद के साथ स्वीकार्य हैं।
- समाधान बोरिक अम्ल, 10% खारा और अन्य अप्रचलित दवाओं को हर 4 से 6 घंटे में बदलने की आवश्यकता होती है।
उपचार की शुरुआत के चरण में अपाहिज रोगियों में बेडसोर्स का इलाज कैसे करें:
- विरोधी भड़काऊ दवाएं लेवोमेकोल, मिथाइलुरैसिल, ट्रोक्सवेसिन मरहम, बेपेंटेन और अन्य बाहरी एजेंट;
- सुरक्षा, नरमी और पुनर्जनन के लिए - समुद्री हिरन का सींग, गुलाब कूल्हों, ताजे मुसब्बर के पत्तों का रस, कलानचो अर्क के फल से तेल;
- ऊतकों के सक्रिय उपकलाकरण के लिए - लेजर एक्सपोजर।
घावों को धोने के लिए नई पीढ़ी के एंटीसेप्टिक्स के उपयोग को मंजूरी दी गई है:
- 0.5% की एकाग्रता में आयोडोपायरोन समाधान;
- डाइऑक्साइड समाधान 1%।
उनकी अनुपस्थिति में, हाइड्रोजन पेरोक्साइड, फराटसिलिन, बोरिक एसिड समाधान के साथ सिंचाई की अनुमति है। एंजाइम थेरेपी का उपयोग मवाद को सोखने के लिए भी किया जाता है। शुद्ध प्रोटियोलिटिक एंजाइम (काइमोट्रिप्सिन, ट्रिप्सिन, राइबोन्यूक्लिज़) या एक मरहम के हिस्से के रूप में (इरुकसोल, इरुक्सोवेटिन) घाव में पेश किए जाते हैं।
डीक्यूबिटस रोधी गद्दा सबसे अधिक है प्रभावी उपकरणप्रारंभिक अवस्था में बेडसोर की रोकथाम। विशेष गद्दे कक्षों में हर 7 मिनट में हवा के अपस्फीति और फुलाए जाने के कारण, इस तरह के गद्दे लगातार अलग-अलग बिंदुओं पर शरीर पर दबाव बदलते हैं। दबाव बिंदुओं में बारी-बारी से परिवर्तन दबाव घावों के कारण को समाप्त करता है और संकुचित ऊतकों में सामान्य रक्त परिसंचरण को बनाए रखता है। सेलुलर प्रकार के गद्दे का उपयोग 1-2 चरणों के उपचार और रोकथाम के लिए किया जाता है, गुब्बारा प्रकार 3-4 चरणों के बेडसोर्स।

वैकल्पिक दबाव के साथ एंटी-डीक्यूबिटस गद्दा
लोक उपचार
लोक उपचार घावों को साफ करते हैं और नए ऊतकों के निर्माण को बढ़ावा देते हैं। हालांकि, इस मामले में, आपको एलर्जी की प्रतिक्रिया की संभावना पर विचार करने की आवश्यकता है। पारंपरिक चिकित्सा की ओर रुख करने से पहले, अपने चिकित्सक से परामर्श करें।
अल्सर के इलाज के कई सरल और प्रभावी तरीके हैं:
- देवदार का तेल बेडसोर के इलाज में मदद करता है।
- पके हुए प्याज का उपयोग गंभीर दमन के लिए किया जाता है।
- लंगवॉर्ट जूस का उपयोग बेडसोर के बाहरी उपचार के लिए किया जाता है।
- कलौंचे के पत्तों को आधा काट लें। इसके बाद पत्तों को अंदर से घाव वाली जगह पर लगाकर सुरक्षित कर लें। यह प्रक्रिया अधिमानतः सोने से पहले की जाती है।
- एगेव विशेष रूप से कठिन मामलों में भी घावों को भर देता है। पौधे के रस में भिगोया हुआ एक सेक प्रभावित क्षेत्र पर 15 मिनट तक रखना चाहिए।
- सोडा लोशन अल्सर के उपचार में तेजी लाता है। एक गिलास पानी में 1 बड़ा चम्मच डालें। एक चम्मच सोडा। इस घोल में भिगोए हुए कंप्रेस को घाव वाली जगह पर लगाना चाहिए। उपकरण अच्छी तरह से सूख जाता है और बेडोरस कीटाणुरहित करता है।
घर पर बेडोरस की रोकथाम
नीचे सूचीबद्ध उपाय न केवल लंबे समय तक बिस्तर पर पड़े रोगियों में भी नरम ऊतक परिगलन के क्षेत्रों की उपस्थिति को रोकेंगे, बल्कि घर पर दबाव अल्सर के इलाज के लिए एल्गोरिदम की दक्षता में भी वृद्धि करेंगे।
- सबसे अच्छा विकल्प एक एंटी-डीक्यूबिटस गद्दे और एक कार्यात्मक बिस्तर का उपयोग करना है।
- नितंबों, पीठ, पैरों और बिस्तर के निकट संपर्क के अन्य स्थानों पर त्वचा की कोमल रगड़।
- हर 2 घंटे में रोगी की स्थिति बदलना।
- पीने के शासन का अनुपालन - प्रति दिन कम से कम 1.5 लीटर तरल पदार्थ।
- पूर्ण स्वच्छता - रोगी को गर्म पानी में भिगोए हुए मुलायम कपड़े से और अच्छी तरह से सुखाकर, अंडरवियर / बिस्तर के लिनन को बार-बार बदलना, बत्तख / बर्तन का उपयोग करना।
- बिस्तर और अंडरवियर केवल प्राकृतिक, चिकनी बनावट (कढ़ाई के बिना, अनुप्रस्थ सीम और उभरा हुआ पैटर्न)। यह जरूरी है कि स्प्रेड शीट और तकिए पर कोई तह न हो।
- पर्याप्त मात्रा में प्रोटीन के साथ पूर्ण पोषण, यदि आवश्यक हो - एक ट्यूब के माध्यम से पोषक तत्व मिश्रण न्यूट्रीज़ोन, इष्टतम, आदि की शुरूआत।
बेडसोर्स की सभी रोकथाम में अपाहिज रोगी की सावधानीपूर्वक देखभाल शामिल है। रोगी के कमरे और त्वचा दोनों को हवादार करने की सिफारिश की जाती है (वायु स्नान), क्योंकि। बेडोरस बहुत "प्यार" गीली त्वचा वाले क्षेत्र हैं। अच्छा पोषण चोट या बीमारी के बाद शरीर के तेजी से ठीक होने में भी योगदान देता है। और यह याद रखना चाहिए कि उनका विकास अक्सर अगोचर रूप से शुरू होता है। इसलिए, बेडसोर के गठन के लिए रोकथाम को एक अच्छा निवारक उपाय माना जाता है।
- ये त्वचा के ऐसे क्षेत्र हैं जो सतह के साथ लंबे समय तक संपर्क के कारण ऊतक संपीड़न के कारण क्षतिग्रस्त हो जाते हैं। उदाहरण के लिए, मजबूर, किसी बीमारी के परिणामस्वरूप, व्हीलचेयर में होना, फ्रैक्चर के मामले में एक विशेष स्प्लिंट, या बिस्तर पर झूठ बोलना। ऐसे मामलों में ऊतक थोड़ी मात्रा में रक्त प्राप्त करते हैं और मर जाते हैं।
बेडसोर्स के कारण।
संपूर्ण मानव शरीर रक्त वाहिकाओं और केशिकाओं से जुड़ा हुआ है। उनके लिए धन्यवाद, ऑक्सीजन संतृप्ति और ऊतक पोषण होता है। सबसे छोटी केशिकाएं त्वचा के हर सेंटीमीटर में प्रवेश करती हैं। यदि किसी कारण से वाहिकाओं का लंबे समय तक निचोड़ होता है, तो समृद्ध रक्त इस स्थान में प्रवेश नहीं करता है। नतीजतन, ऊतक पोषण में कमी हो जाते हैं और मर जाते हैं। यही कारण है कि बेडोरस बनते हैं।
कभी-कभी बिस्तर के रोगियों में ऊपरी त्वचा का विस्थापन होता है, जिससे बेडसोर का निर्माण भी होता है। ऐसे रोगियों की देखभाल करते समय, अक्सर गीला बिस्तर बदलना आवश्यक होता है और इसे बस बिस्तर के नीचे से बाहर निकाला जाता है। या वे एक भारी रोगी को बिस्तर के पार खींचकर उसे हिलाने की कोशिश करते हैं। यह सब त्वचा और बेडसोर को चोट पहुंचा सकता है।
बेडसोर्स विकसित होने का खतरा।
बिस्तर पर पड़े सभी रोगियों को बेडसोर्स विकसित होने का खतरा होता है। लेकिन अधिक वजन वाले लोगों, या इसके विपरीत, गंभीर रूप से कुपोषित, मधुमेह, भारी पसीने से ग्रस्त लोगों में उनके होने की संभावना दूसरों की तुलना में बहुत अधिक है। हृदय रोगों, रीढ़ की हड्डी और सिर की चोटों के साथ-साथ जिन लोगों को मल और मूत्र असंयम की समस्या है, वे जोखिम में हैं। ऐसे रोगियों के लिए प्रतिकूल रहने की स्थिति और अपर्याप्त देखभाल भी बेडसोर का कारण बन सकती है। यदि त्वचा गंदी है, और बिस्तर में धक्कों, झुर्रियाँ, विदेशी छोटी वस्तुएं और टुकड़े हैं, या देखभाल उत्पादों से एलर्जी है, तो यह सब दबाव घावों की संभावना को बढ़ाता है।
बेडोरस के गठन के स्थान।
शरीर के वे भाग जो सतह के साथ मजबूती से संपर्क में होते हैं और जिनमें हड्डी की प्रमुखता होती है, दबाव घावों के बनने के लिए सबसे आम स्थान हैं। जिस स्थान पर बोनी फलाव होता है, वहां त्वचा के नीचे लगभग कोई वसा ऊतक नहीं होता है, जिससे ऊतकों पर दबाव कम होता है।
बेडसोर का बनना काफी हद तक लेटते समय रोगी के शरीर की स्थिति पर निर्भर करता है।
इसलिए यदि रोगी को अपनी पीठ के बल बहुत अधिक लेटने के लिए मजबूर किया जाता है, तो नितंबों, कंधे के ब्लेड, त्रिकास्थि, नप, साथ ही कोहनी और एड़ी पर बेडसोर दिखाई देंगे।
यदि रोगी लगातार अपनी तरफ लेटता है, तो कूल्हों, टखनों और घुटनों पर घाव हो जाते हैं। यदि आपको अपने पेट के बल लेटने की आवश्यकता है, तो चीकबोन्स और प्यूबिस पर बेडसोर बन जाते हैं।
बेडसोर्स की गंभीरता।
चिकित्सा उनकी गंभीरता के अनुसार, बेडसोर के छह चरणों को अलग करती है।
बेडसोर - चरण 1 में केवल त्वचा के लाल होने की विशेषता होती है, जो लंबे समय तक संकुचित रहती है।
दबाव घाव - चरण 2 - त्वचा की सूजन नोट की जाती है, फफोले दिखाई देते हैं, और ऊपरी त्वचा का परिगलन शुरू होता है।
बेड सोर - स्टेज 3 - फफोले की जगह पर छाले दिखाई देते हैं।
बेडसोर - स्टेज 4 - अल्सर गहरे हो जाते हैं और त्वचा के साथ-साथ मांसपेशियों को भी प्रभावित करते हैं।
दबाव घाव - चरण 5 - प्रभावित मांसपेशियां भी मर जाती हैं।
बेडसोर - चरण 6 - क्षति की डिग्री बहुत मजबूत है, अल्सर हड्डी में प्रवेश करता है। हड्डी भी क्षतिग्रस्त और संक्रमित है।
बेडसोर उपचार।
बाद में इलाज करने की तुलना में बिस्तर घावों को रोकना आसान होता है। इस बीमारी का कोई जादुई इलाज नहीं है। केवल रक्त परिसंचरण को बहाल करने और उस स्थान पर ऊतक संपीड़न को समाप्त करने के लिए उपायों की एक श्रृंखला करना आवश्यक है जहां दबाव घाव दिखाई देते हैं। निवारक उपाय करके, आप एक शयनकक्ष के विकास को रोक सकते हैं। पहले से ही दिखाई देने वाले घावों को ठीक करने के लिए, इरक्सोल मरहम का उपयोग करना अच्छा होता है, साथ ही पेट्रोलियम जेली के साथ धुंध कपड़े से बने ड्रेसिंग का भी उपयोग किया जाता है। इसके अलावा फार्मेसी नेटवर्क में विशेष हाइड्रोकार्बन ड्रेसिंग हैं जो तेजी से उपचार को बढ़ावा देते हैं। उनकी बड़ी कमी कीमत है। विभिन्न उपचार मलहमों का विकल्प बहुत अच्छा है। समुद्री हिरन का सींग का तेल बहुत मदद करता है। जीवाणु संक्रमण की स्थिति में, जीवाणुरोधी दवाओं का उपयोग करना महत्वपूर्ण है।
बेडसोर के बड़े क्षेत्र जिन्हें ठीक करना मुश्किल होता है, उनका इलाज सर्जरी से किया जाता है, अर्थात् ऊतक ग्राफ्टिंग।
बेडसोर्स की रोकथाम।
निवारक उपायों का मुख्य लक्ष्य ऊतक संपीड़न और उनके रक्त परिसंचरण के उल्लंघन को रोकना है।
सबसे पहले, रोगी की अच्छी देखभाल की आवश्यकता होती है। खैर, अगर यह संरक्षण में विशेषज्ञ है। ऊतकों को निचोड़ने से रोकने के लिए, बिस्तर पर एक नरम, लेकिन पर्याप्त लोचदार गद्दे रखा जाना चाहिए। आज, बेडसोर्स के लिए विशेष गद्दे बिक्री पर हैं। वे मालिश का कार्य करते हैं और ऊतकों में रक्त के प्रवाह को बेहतर बनाने में मदद करते हैं। फोम के गद्दे का उपयोग एक अच्छा प्रभाव है, अगर एक विशेष खरीदना संभव नहीं है। लेटे हुए शरीर की स्थिति जितनी बार संभव हो बदलनी चाहिए। लेकिन यह सावधानी से किया जाना चाहिए ताकि त्वचा को चोट न पहुंचे। बिस्तर की सफाई की सावधानीपूर्वक निगरानी करना आवश्यक है, जो सपाट होना चाहिए, उखड़ना नहीं, टुकड़ों के बिना, साफ और सूखा होना चाहिए। शरीर के वे हिस्से जिनमें बेडोरस बनने की संभावना अधिक होती है, उनके नीचे रोलर्स या फोम रबर के टुकड़े रखकर ऊपर उठाना चाहिए। त्रिकास्थि के नीचे एक रबर का घेरा रखा जा सकता है। ये सभी डिज़ाइन उस क्षेत्र में वृद्धि में योगदान करते हैं जो बिस्तर के संपर्क में है। नतीजतन, ऊतकों में रक्त का प्रवाह बेहतर हो जाता है और बेडसोर विकसित होने की संभावना कम हो जाती है।
नरम ऊतकों को चोट से बचाने के लिए बिस्तर पर पड़े रोगी को सावधानी से बिस्तर पर ले जाना चाहिए। यदि आप रोगी को अपने आप घुमा या घुमा नहीं सकते हैं, तो किसी की मदद लें। यदि बेड लिनन बदलना आवश्यक हो, तो पहले रोगी को उठाएं, और फिर चादर को बाहर निकालें। सभी रोगी देखभाल संचालन सावधानीपूर्वक और सावधानी से किए जाने चाहिए।
त्वचा पर जलन को रोकने के लिए, सभी अंडरवियर नरम होने चाहिए। रोगी की त्वचा की देखभाल के लिए सभी उत्पाद हाइपोएलर्जेनिक होने चाहिए। अंतरंग क्षेत्रों में बार-बार शौचालय जाना चाहिए, क्योंकि मूत्र और मल त्वचा में मुख्य जलन पैदा करते हैं। अति ताप और डायपर दाने की उपस्थिति को रोकने के लिए कमरे में तापमान की निगरानी करना और रोगी को तदनुसार तैयार करना भी आवश्यक है।
इस प्रकार, बेडसोर्स की रोकथाम देखभाल की गुणवत्ता पर निर्भर करती है। आज, ऐसे रोगियों की देखभाल को सुविधाजनक बनाने के लिए बाजार में कई कॉस्मेटिक उत्पाद तैयार किए गए हैं। यदि आवश्यक हो, तो डायपर, विभिन्न क्रीम और पाउडर, विशेष सुखाने वाले मलहम का उपयोग करें। त्वचा को साफ और सूखा रखा जाना चाहिए, और इसे ज़्यादा गीला नहीं करना चाहिए। सभी देखभाल उत्पादों को यथासंभव नरम होना चाहिए और त्वचा को नुकसान नहीं पहुंचाना चाहिए।
लेख का विषय दबाव अल्सर का वर्गीकरण है, दबाव अल्सर के विभिन्न चरणों को समय पर कैसे पहचाना जाए, दबाव अल्सर किस प्रकार और डिग्री मौजूद हैं। यह जानकारी समय पर खतरे का जवाब देने और समस्या के सक्षम समाधान के लिए किसी विशेषज्ञ से संपर्क करने में मदद करेगी।
बिस्तर पर या गतिहीन रोगी की देखभाल करने वाले रिश्तेदारों के लिए यह पता लगाना मुश्किल हो सकता है कि वे किस प्रकार के घाव के बारे में बात कर रहे हैं और क्या उपाय किए जाने चाहिए। आखिरकार, एक बेडसोर को त्वचा की मामूली क्षति भी कहा जाता है, जिसे उचित देखभाल और शरीर पर गहरे अल्सर से समाप्त किया जा सकता है जो जीवन के लिए खतरा पैदा करते हैं।
दबाव अल्सर वर्गीकरण
दबाव घावों के कारण और जोखिम कारक
बेडसोर बनने का मुख्य कारण गतिहीन स्थिति में व्यक्ति का लंबे समय तक रहना है। विभिन्न स्थितियों में गतिशीलता का प्रतिबंध हो सकता है: चोटें, बीमारियां जो गतिशीलता को प्रतिबंधित करती हैं, गंभीर थकावट, मानसिक बिमारी, कोमा की स्थिति, आदि। त्वचा को नुकसान, और फिर कोमल ऊतकों को, सबसे पहले, शरीर के "उभड़ा हुआ" भागों पर होता है, जिसमें फाइबर (वसा ऊतक) और मांसपेशियों की एक बहुत पतली परत होती है। हड्डी के ऊतकों और त्वचा के बीच।
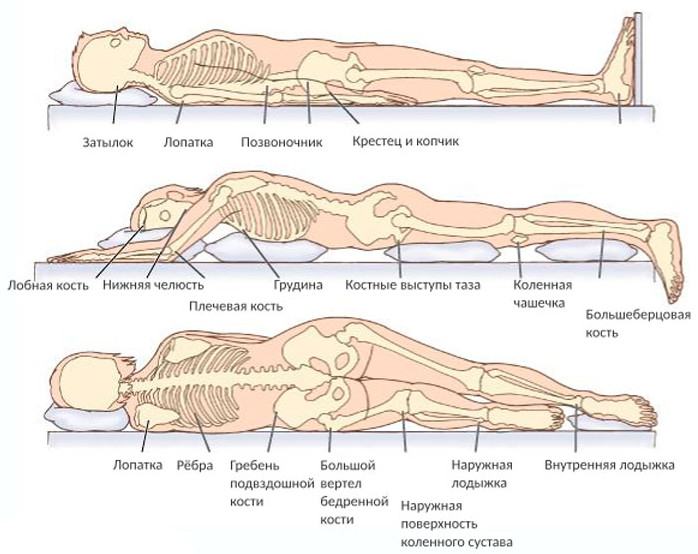
यदि रोगी अपनी पीठ पर झूठ बोलता है, तो सबसे अधिक बार त्रिकास्थि, कोक्सीक्स, वक्ष रीढ़, एड़ी के क्षेत्र में बेडसोर्स बनते हैं, कम अक्सर - सिर के पीछे, कंधे के ब्लेड। पेट की स्थिति में, घुटनों, इलियाक हड्डियों का क्षेत्र (श्रोणि की हड्डी के उभरे हुए हिस्से), और छाती की उभरी हुई सतह को नुकसान होने की संभावना अधिक होती है। लापरवाह स्थिति में, फीमर और इलियाक शिखा के बड़े ट्रोकेन्टर के क्षेत्र में ऊतक सबसे अधिक बार प्रभावित होते हैं। गतिहीन रोगियों में, घाव अक्सर नितंबों, कोक्सीक्स और एड़ी के बंद होने के क्षेत्र में विकसित होते हैं।

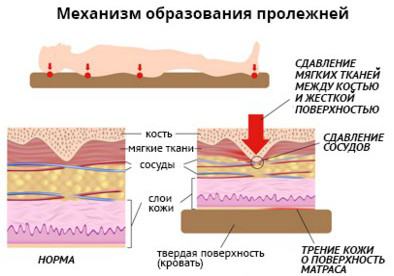 बेडसोर्स कैसे होता है? दबाव के अधीन क्षेत्र में रक्त परिसंचरण का उल्लंघन होता है, जिसके कारण कोशिकाएं ऑक्सीजन और पोषक तत्वों की कमी से पीड़ित होने लगती हैं। इसके अलावा, कोशिकाओं के अपशिष्ट उत्पादों के उत्सर्जन के लिए जिम्मेदार लसीका वाहिकाओं के निचोड़ने के कारण, कोशिका के आंतरिक वातावरण को विषाक्त करते हुए, विषाक्त पदार्थ और जहर जमा होने लगते हैं।
बेडसोर्स कैसे होता है? दबाव के अधीन क्षेत्र में रक्त परिसंचरण का उल्लंघन होता है, जिसके कारण कोशिकाएं ऑक्सीजन और पोषक तत्वों की कमी से पीड़ित होने लगती हैं। इसके अलावा, कोशिकाओं के अपशिष्ट उत्पादों के उत्सर्जन के लिए जिम्मेदार लसीका वाहिकाओं के निचोड़ने के कारण, कोशिका के आंतरिक वातावरण को विषाक्त करते हुए, विषाक्त पदार्थ और जहर जमा होने लगते हैं।
दबाव के अलावा, घर्षण, ऊतक विस्थापन, नमी जैसे कारक त्वचा और गहरे कोमल ऊतकों को नुकसान के विकास में महत्वपूर्ण भूमिका निभाते हैं - आप इसके बारे में अधिक पढ़ सकते हैं। यदि क्षति के इस पूरे झरने का कारण बनने वाले कारकों का प्रभाव बंद नहीं होता है, तो कोशिकाएं मरने लगती हैं - ऊतकों का परिगलन (मृत्यु) विकसित होता है, जो त्वचा, चमड़े के नीचे की वसा और मांसपेशियों में फैल जाता है।
साथ ही, दबाव घावों का जोखिम कई अन्य कारकों पर निर्भर करता है। तो, उद्योग मानक में " रोगी प्रबंधन प्रोटोकॉल। शैय्या व्रण”, रूसी संघ के स्वास्थ्य मंत्रालय द्वारा विकसित, उम्र, लिंग, रोगी में सहवर्ती रोगों की उपस्थिति आदि के आधार पर दबाव अल्सर के विकास के जोखिम का आकलन करने के लिए एक स्कोरिंग प्रणाली (वाटरलो स्केल) प्रस्तावित है। नीचे दी गई तालिका इनमें से कुछ मानदंड दिखाता है:
|
मापदंड |
संकेतक |
बेडोरस के विकास के जोखिम की डिग्री (अंकों में) |
|---|---|---|
|
उम्र साल) |
||
|
भोजन (सेट) |
||
|
मोटापा |
||
|
थकावट |
||
|
कुछ रोग और बुरी आदतें |
मधुमेह |
|
|
संवहनी रोग |
||
|
एनीमिया (एनीमिया) |
||
|
स्ट्रोक, रोग और मस्तिष्क और रीढ़ की हड्डी की चोटें, पक्षाघात |
||
|
असंयमिता |
एक कैथेटर के माध्यम से मूत्र का आंतरायिक मोड़ |
|
|
मल असंयम |
||
|
मल और मूत्र असंयम |
एक प्लास्टर कास्ट (या अन्य फिक्सिंग सामग्री), एक संवहनी या मूत्र कैथेटर के दबाव और घर्षण के परिणामस्वरूप होने वाले बेडसोर के प्रकार भी होते हैं। इसके अलावा, गतिहीन रोगियों में त्वचा और कोमल ऊतकों को नुकसान के विकास के सबसे महत्वपूर्ण कारणों में से एक निम्न स्तर है। शरीर की माइक्रोवाइब्रेशन पृष्ठभूमि मांसपेशियों की कोशिकाओं के संकुचन के कारण बनती है, जो न केवल शारीरिक गतिविधि के दौरान, बल्कि आराम और नींद के दौरान भी दर्ज की जाती हैं। यह बहुमूल्य संसाधन जीवन के लिए उतना ही महत्वपूर्ण है जितना कि हवा, पानी, भोजन और गर्मी। यह कोशिकाओं में चयापचय प्रक्रियाओं के प्रवाह, रक्त और लसीका वाहिकाओं के माध्यम से पदार्थों के निर्देशित आंदोलन के लिए आवश्यक है।
लसीका प्रणाली के पूर्ण संचालन के लिए पर्याप्त स्तर के माइक्रोवाइब्रेशन की भी आवश्यकता होती है, जिस पर स्थिति निर्भर करती है, शरीर की विषाक्त पदार्थों, जहरों से छुटकारा पाने की क्षमता (कोशिकाओं की महत्वपूर्ण गतिविधि के परिणामस्वरूप गठित, रोगाणुओं की मृत्यु, आदि), साथ ही। माइक्रोवाइब्रेशन ऊर्जा के साथ शरीर की अधिकतम संतृप्ति शारीरिक गतिविधि के कारण होती है - खेल, चलना, तैरना, आदि।
किसी भी कारण से सक्रिय रूप से चलने की क्षमता से वंचित लोग, और विशेष रूप से बिस्तर या व्हीलचेयर तक सीमित रोगियों के शरीर में सूक्ष्म कंपन ऊर्जा की एक स्पष्ट कमी विकसित होती है। इससे कौन-से विकार होते हैं जो बेडसोर के विकास में योगदान करते हैं?
- रक्त वाहिकाओं का काम प्रभावित होता है, जो ऊतकों (त्वचा और मांसपेशियों की कोशिकाओं सहित) को पोषक तत्वों और ऑक्सीजन के वितरण को बाधित करता है।
- कोशिकाओं में चयापचय प्रक्रियाएं परेशान होती हैं, जहर और विषाक्त पदार्थ सक्रिय रूप से जमा होने लगते हैं, जिससे कोशिका मृत्यु में तेजी आती है। शरीर से चयापचय उत्पादों के उत्सर्जन की प्रक्रियाओं के लिए जिम्मेदार लसीका प्रणाली और अन्य अंगों (यकृत, गुर्दे) के विघटन के कारण, जो कि माइक्रोवाइब्रेशन की कमी से भी जुड़ा हुआ है, जहर और विषाक्त पदार्थों का संचय होता है। इससे शरीर में विषाक्तता, अंगों के कार्य में कमी और रोगजनक बैक्टीरिया के विकास के लिए अनुकूल वातावरण का निर्माण होता है।
- लसीका प्रणाली के बिगड़ने से प्रतिरक्षा में कमी आती है, जिससे संक्रामक जटिलताओं के विकास का खतरा भी बढ़ जाता है।
इस प्रकार, माइक्रोवाइब्रेशन की कमी रोगियों में त्वचा और मांसपेशियों की कोशिकाओं की मृत्यु की प्रक्रिया को तेज करती है, शरीर में मृत कोशिकाओं, विषाक्त पदार्थों और जहरों के संचय में योगदान करती है, संक्रमण के जोखिम को बढ़ाती है: यह सब बेडसोर के विकास और प्रगति के लिए स्थितियां बनाता है। बिस्तर पर पड़े मरीज।
स्थिति इस तथ्य से बढ़ जाती है कि स्थानांतरित करने की क्षमता से वंचित मांसपेशियों की कोशिकाएं आकार (शोष) में कम होने लगती हैं, मांसपेशी द्रव्यमान छोटा हो जाता है, जिससे शरीर में माइक्रोवाइब्रेशन के स्तर में और कमी आती है। इस स्थिति में, शरीर के लिए एक आवश्यक सहारा है - में इसकी भूमिका के बारे में इलाजऔर दबाव पीड़ा निवारणआगे चर्चा की जाएगी।
बेडोरस के विकास के चरण क्या हैं? घरेलू और विदेशी चिकित्सा में, अलग-अलग वर्गीकरण होते हैं, जो दबाव अल्सर के आकलन के लिए विभिन्न मानदंडों पर आधारित होते हैं - बाहरी अभिव्यक्तियाँ और लक्षण, ऊतक क्षति की गहराई, कारण, जटिलताओं की उपस्थिति आदि।
दबाव अल्सर वाले रोगियों के प्रबंधन के लिए प्रोटोकॉल में - एक प्रमुख दस्तावेज जो सभी का मार्गदर्शन करता है चिकित्सा संस्थानआरएफ, - प्रत्येक चरण में बेडोरस के लक्षणों का वर्णन करने वाला एक वर्गीकरण प्रस्तुत किया गया है। इस वर्गीकरण को कभी-कभी गतिशील कहा जाता है। इस तरह की परिभाषा का तात्पर्य है कि प्रक्रिया की गतिशीलता, यानी एक चरण से दूसरे चरण में संक्रमण, अनिवार्य और अपरिवर्तनीय नहीं है, लेकिन कई कारणों पर निर्भर करता है, और सबसे ऊपर, पर निर्भर करता है उचित देखभाल(विशेष रूप से शुरुआती अवस्था) रोगी की समय पर संसाधन सहायता भी एक महत्वपूर्ण भूमिका निभाती है - रोगी के शरीर में माइक्रोवाइब्रेशन के स्तर को बढ़ाना।
प्रोटोकॉल के अनुसार, बेडसोर्स के 4 चरण हैं: नीचे एक तालिका है जो इस वर्गीकरण को दर्शाती है।
|
दबाव अल्सर के विकास का चरण |
संकेत और लक्षण |
|---|---|
|
प्रारंभिक चरण जिसमें त्वचा की अखंडता भंग नहीं होती है। प्रारंभिक अवस्था में बेडोरस कैसा दिखता है? दबाव के स्थान पर त्वचा पर ध्यान देने योग्य होता है लाली (हाइपरमिया) का फोकस, जो दबाव की समाप्ति के बाद गायब नहीं होता है। जैसे-जैसे ऑक्सीजन की कमी बढ़ती है, त्वचा का रंग बदलता है। इस स्तर पर फोटो में बेडोरस (चरण 1) कैसे दिखना शुरू होता है? यह ध्यान देने योग्य हो जाता है कि दबाव वाला क्षेत्र, एक नीला रंग प्राप्त करता है, edematous हो जाता है। रोगी बेडसोर के विकास के क्षेत्र में संवेदनशीलता में वृद्धि को नोट करता है, जो दबाव से बढ़ जाता है। धीरे-धीरे, संवेदनशीलता कम हो जाती है और सुन्नता होती है, जो तंत्रिका अंत की अकड़न से जुड़ी होती है। |
|
|
इस चरण के लक्षण त्वचा कोशिकाओं की मृत्यु (परिगलन) से जुड़े होते हैं और ऊपरी परतेंत्वचा के नीचे की वसा। सबसे पहले, त्वचा की सतही परतें (एपिडर्मिस), और फिर गहरी (डर्मिस) पतली हो जाती हैं, त्वचा की टुकड़ी होती है। बेडोरस की दूसरी डिग्री का संकेत - दबाव वाली जगह पर फफोले पड़ना, छीलना।केंद्र में एक अवसाद (अल्सर के गठन की शुरुआत) के साथ एक ऊंचाई के रूप में सूजन का फोकस भी देखा जा सकता है। |
|
|
इस चरण की अभिव्यक्तियाँ त्वचा के गहरे परिगलन, मांसपेशियों में प्रवेश के साथ चमड़े के नीचे की वसा के कारण होती हैं। इस स्तर पर दबाव अल्सर जैसा दिखता है घाव या अल्सर, एक स्पष्ट या बादल (प्यूरुलेंट) तरल पदार्थ का निर्वहन हो सकता है। |
|
|
इस चरण का विकास त्वचा कोशिकाओं, चमड़े के नीचे के ऊतकों और मांसपेशियों की मृत्यु के साथ जुड़ा हुआ है। स्टेज 4 बेडोरस जैसा दिखता है एक गहरा घाव, जिसके तल पर गहरे पड़े हुए कण्डरा, जोड़ों के तत्व, अस्थि ऊतक देखे जा सकते हैं। |
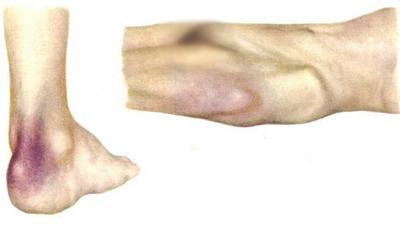 यह समझने के लिए कि बेडसोर्स कैसा दिखता है, आप फोटो देख सकते हैं: प्रारंभिक चरण में लालिमा के फोकस की उपस्थिति की विशेषता होती है, त्वचा क्षतिग्रस्त नहीं होती है, जैसे-जैसे ऑक्सीजन की कमी बढ़ती है, त्वचा एक नीले रंग की टिंट (सायनोसिस का विकास) प्राप्त करती है। )
यह समझने के लिए कि बेडसोर्स कैसा दिखता है, आप फोटो देख सकते हैं: प्रारंभिक चरण में लालिमा के फोकस की उपस्थिति की विशेषता होती है, त्वचा क्षतिग्रस्त नहीं होती है, जैसे-जैसे ऑक्सीजन की कमी बढ़ती है, त्वचा एक नीले रंग की टिंट (सायनोसिस का विकास) प्राप्त करती है। )
तस्वीरों में बेडोरस (चरण 2) कैसा दिखता है? यहां हम त्वचा की अखंडता के उल्लंघन का निरीक्षण करते हैं - छीलने से लेकर सतही घाव के गठन तक।

चरण 3 में, घाव गहरा हो जाता है, मांसपेशियों के ऊतक दिखाई दे सकते हैं। स्टेज 4 बेडसोर्स कैसा दिखता है? तस्वीरों में कई तरह के गहरे घाव दिखाई दे रहे हैं, जिसके नीचे हड्डियों, स्नायुबंधन, टेंडन को देखा जा सकता है।
डीक्यूबिटस प्रक्रिया के चरणों के अनुसार वर्गीकरण
प्रोफेसर एम.डी. डिबिरोव (सर्जिकल डिजीज एंड क्लिनिकल एंजियोलॉजी विभाग, मॉस्को स्टेट मेडिकल यूनिवर्सिटी का नाम ए.आई. एवडोकिमोव के नाम पर) भी डीक्यूबिटस अल्सर के वर्गीकरण के बारे में बात करता है, जो डीक्यूबिटस प्रक्रिया के चरण पर ध्यान केंद्रित करता है। कुल मिलाकर तीन चरण होते हैं: यह समझने के लिए कि उनमें से प्रत्येक में बेडोरस कैसे दिखते हैं, आप चरणों के अनुसार तस्वीरें देख सकते हैं।
स्टेज I - संचार विकारों का चरण (संवहनी विकार)
यह चरण ऊतकों में बिगड़ा हुआ रक्त परिसंचरण के कारण होने वाले परिवर्तनों की विशेषता है। सबसे पहले, दबाव की जगह पर त्वचा का ब्लैंचिंग होता है, जिसे लाली से बदल दिया जाता है, फिर त्वचा एक नीले रंग की टिंट प्राप्त करती है। प्रारंभिक अवस्था में बेडोरस कैसा दिखता है? फोटो स्पष्ट सीमाओं के बिना लाली के क्षेत्रों को दिखाता है, त्वचा की अखंडता टूटती नहीं है।
चरण II - परिगलित परिवर्तन और दमन का चरण
इस स्तर पर, कोशिका मृत्यु (परिगलन) त्वचा और गहरे ऊतकों को नुकसान के साथ होती है: फाइबर, मांसपेशियां। इस स्तर पर, एक संक्रमण शामिल हो सकता है, जो कोमल ऊतकों (त्वचा, चमड़े के नीचे के ऊतक, मांसपेशियों), साथ ही साथ हड्डी और संयुक्त ऊतक दोनों को प्रभावित करता है।
इस स्तर पर एक घाव एक सतही घाव या एक गहरे अल्सर की तरह लग सकता है, कुछ मामलों में सूखी सतह और स्पष्ट किनारे होते हैं, दूसरों में, प्युलुलेंट डिस्चार्ज और धुंधले किनारों को देखा जाता है, जो आसपास के ऊतकों में प्रक्रिया के प्रसार को इंगित करता है।
तृतीय चरण - उपचार का चरण
इस स्तर पर, ऊतक पुनर्जनन (बहाली) प्रक्रियाएं बेडसोर के क्षेत्र में प्रबल होती हैं, घाव ठीक हो जाता है - त्वचा की अखंडता बहाल हो जाती है या एक निशान बन जाता है।
घटना के तंत्र के अनुसार बेडोरस का वर्गीकरण
चिकित्सा पद्धति में भी, एक वर्गीकरण का उपयोग किया जाता है, जो कि उनकी घटना के तंत्र को ध्यान में रखते हुए, समूहों में बेडसोर्स के विभाजन पर आधारित होता है। इस मामले में, बाहरी कारणों और आंतरिक गड़बड़ी के प्रभाव की भूमिका को ध्यान में रखा जाता है जो उस क्षति के विकास में भूमिका निभाते हैं जिसके बारे में हम बात कर रहे हैं।
बेडसोर तीन प्रकार के होते हैं: बहिर्जात, अंतर्जात और मिश्रित।
- बहिर्जात बेडोरस- क्षति, जिसकी घटना मुख्य रूप से बाहरी प्रभावों से जुड़ी होती है (ग्रीक एक्सो से - बाहर, जीन - उत्पन्न)। सबसे पहले, हम त्वचा और अंतर्निहित ऊतकों को नुकसान के बारे में बात कर रहे हैं, जो पहले से ही ऊपर वर्णित कारकों के प्रभाव में विकसित हो रहे हैं: दबाव (एक प्रमुख कारक के रूप में), घर्षण, पर्ची, नमी। बदले में, बहिर्जात बेडोरस को बाहरी और आंतरिक में विभाजित किया जाता है:
- बाहरी बहिर्जात बेडोरस- ये वही चोटें हैं जो शरीर के सबसे उभरे हुए हिस्सों के संपर्क से विकसित होती हैं (उदाहरण के लिए, त्रिकास्थि, कंधे के ब्लेड, एड़ी "पीठ पर लेटने" की स्थिति में) एक सख्त सतह के साथ। इस समूह में प्लास्टर कास्ट (और चोटों के मामले में निर्धारण के लिए उपयोग की जाने वाली अन्य सामग्री), विभिन्न कोर्सेट, अनपढ़ कृत्रिम अंग आदि के दबाव और घर्षण से उत्पन्न चोटें भी शामिल हैं।
- आंतरिक बहिर्जात घाव -क्षतिग्रस्त त्वचा के क्षेत्र जो कैथेटर से लगातार दबाव के परिणामस्वरूप दिखाई देते हैं - मूत्र नलिका में दवाओं की शुरूआत की सुविधा के लिए जहाजों में डाली गई ट्यूब या मूत्राशयमूत्र को मोड़ने के लिए। एक नियम के रूप में, वे चयापचय संबंधी विकार, कुपोषण, ऊतकों को रक्त की आपूर्ति के साथ समस्याओं वाले रोगियों में विकसित होते हैं।
- अंतर्जात बेडोरस(ग्रीक एंडो से - अंदर) मुख्य रूप से शरीर में आंतरिक विकारों से जुड़े होते हैं। ज्यादातर, ऐसी चोटें मस्तिष्क और / या रीढ़ की हड्डी के घावों वाले रोगियों में होती हैं। यह चोट, स्ट्रोक (रक्तस्राव), ट्यूमर आदि हो सकता है। इस तरह की बीमारियों से ऊतकों में चयापचय प्रक्रियाओं के तंत्रिका विनियमन का उल्लंघन होता है, संवहनी स्वर का उल्लंघन होता है। नतीजतन, मांसपेशियों और त्वचा सहित कोशिकाओं का पोषण प्रभावित होता है, जो है मुख्य कारणक्षति विकास। इस तरह के बेडोरस को अक्सर न्यूरोट्रॉफिक अल्सर (ग्रीक ट्रोफ से - भोजन) कहा जाता है।
इस तरह के घावों का मुख्य खतरा यह है कि मांसपेशियों की कोशिकाओं की मृत्यु और मांसपेशियों के ऊतकों में अल्सर का विकास अक्सर बरकरार त्वचा के साथ होता है। इस प्रकार, समय पर उनके उपचार के लिए पहचानना और पर्याप्त उपाय करना मुश्किल हो सकता है - उनके निदान के लिए कोमल ऊतकों की अल्ट्रासाउंड परीक्षा की आवश्यकता हो सकती है। इसीलिए तंत्रिका तंत्र के रोगों और चोटों वाले रोगियों को निरंतर चिकित्सा पर्यवेक्षण की आवश्यकता होती है।
- मिश्रित घावविकसित होते हैं जब शरीर में आंतरिक समस्याएं भी होती हैं (उदाहरण के लिए, थकावट, ऑन्कोलॉजिकल प्रक्रिया), जिसके परिणामस्वरूप ऊतक पोषण, चयापचय प्रक्रियाओं का नियमन प्रभावित होता है, और बाहरी प्रभाव होते हैं - दबाव, घर्षण, आदि।
 बेडोरस का निर्माण किन कारकों (बाहरी या आंतरिक) से जुड़ा है, उनके उपचार की रणनीति निर्भर करती है। इसलिए, यदि बाहरी कारण प्रमुख भूमिका निभाते हैं, तो समस्या (विशेषकर प्रारंभिक अवस्था में) को उचित देखभाल और सामयिक उपयोग के लिए अच्छी तरह से चुनी गई दवाओं की मदद से हल किया जा सकता है।
बेडोरस का निर्माण किन कारकों (बाहरी या आंतरिक) से जुड़ा है, उनके उपचार की रणनीति निर्भर करती है। इसलिए, यदि बाहरी कारण प्रमुख भूमिका निभाते हैं, तो समस्या (विशेषकर प्रारंभिक अवस्था में) को उचित देखभाल और सामयिक उपयोग के लिए अच्छी तरह से चुनी गई दवाओं की मदद से हल किया जा सकता है।
यह समझना क्यों महत्वपूर्ण है कि नुकसान किस कारण से होता है? क्योंकि मरीजों को मैनेज करने की रणनीति इसी पर निर्भर करती है। यदि समस्या मुख्य रूप से तंत्रिका तंत्र के रोगों और चोटों, विभिन्न रोगों के कारण होने वाले चयापचय संबंधी विकारों आदि से जुड़ी है, तो प्राथमिकता के उपायों का उद्देश्य ऊतक पोषण में सुधार, तंत्रिका चालन, चयापचय को सामान्य करना, ऊतकों को रक्त की आपूर्ति बहाल करना आदि होना चाहिए। यदि बाहरी कारणों से प्रमुख भूमिका निभाई जाती है, तो समस्या को हल किया जा सकता है (विशेषकर प्रारंभिक अवस्था में) की मदद से सामयिक उपयोग के लिए उचित देखभाल और अच्छी तरह से चुनी गई दवाएं।
वहीं, जब चलने वाली प्रक्रियाओं की बात आती है (ये तीसरे और चौथे चरण हैं), तो, किसी भी कारण से, क्षति होती है, उन्हें खत्म करने के लिए, ज्यादातर मामलों में, एक सर्जिकल ऑपरेशन की आवश्यकता होती है। के अतिरिक्त, बेडोरस से पीड़ित सभी रोगियों को दिखाया गया है कंपन ध्वनिक चिकित्साशरीर को संसाधन प्रदान करना. इस मामले में, समस्या का कारण भी भूमिका नहीं निभाता है।
परिगलन (कोशिका मृत्यु) के प्रकार के आधार पर घावों का वर्गीकरण
जब, कुछ कारणों के संपर्क में आने के परिणामस्वरूप, शयनकक्ष के विकास के स्थल पर कोशिकाएं मरने लगती हैं, तो परिगलन (मृत ऊतक) की एक साइट दिखाई देती है। हालांकि, अलग-अलग मामलों में, यह प्रक्रिया अलग-अलग तरीकों से विकसित होती है:
- शुष्क परिगलन(ममीकरण) प्रभावित ऊतकों का "सुखाना" है। घाव की स्पष्ट सीमाएँ होती हैं, घाव से कोई स्राव नहीं होता है: संक्रमण बहुत कम होता है, पर प्रारम्भिक चरणजब ऊतकों में एक निश्चित मात्रा में द्रव रहता है। रोगी को प्रभावित क्षेत्र में दर्द हो सकता है, लेकिन सामान्य स्थिति अक्सर पीड़ित नहीं होती है।
- गीला परिगलन(डीक्यूबिटस गैंग्रीन) अक्सर दुर्बल रोगियों में तंत्रिका तंत्र के घावों, चयापचय और संवहनी विकारों के साथ विकसित होता है। इस मामले में, ऊतक परिगलन बड़े क्षेत्रों में होता है, अक्सर क्षतिग्रस्त क्षेत्र का संक्रमण होता है। घाव edematous है, इसमें शुद्ध निर्वहन होता है जिसमें एक अप्रिय गंध होता है।
एक नियम के रूप में, दबाव घावों गैंग्रीन का विकास रोगी की सामान्य स्थिति में तेज गिरावट के साथ होता है: बुखार, प्रलाप, चेतना की हानि, धड़कन, उल्टी (माइक्रोबियल क्षय उत्पादों के साथ शरीर को जहर देने के परिणामस्वरूप) हो सकता है देखा। पर्याप्त उपायों के अभाव में (एंटीबायोटिक्स, सर्जिकल उपचार निर्धारित करना), सेप्सिस विकसित होने की एक उच्च संभावना है - रक्त विषाक्तता, अक्सर रोगी की मृत्यु का कारण बनती है।
आकार के आधार पर घावों का वर्गीकरण (घाव व्यास)
- छोटा बेडसोर: व्यास में 5 सेमी से कम।
- मध्यम बिस्तर घाव: व्यास 5-10 सेमी है।
- बड़े बेडसोर: व्यास 10 से 15 सेमी तक होता है।
- विशाल बेडोर: व्यास 15 सेमी से अधिक।
इस बात पर ध्यान दिया जाना चाहिए कि एक बड़ा व्यास बेडोर हमेशा एक गंभीर प्रक्रिया की उपस्थिति का संकेत नहीं देता है: व्यापक घाव कभी-कभी सतही हो सकते हैं, संक्रामक जटिलताओं के बिना आगे बढ़ सकते हैं और सर्जिकल हस्तक्षेप के बिना उपचार के लिए पर्याप्त प्रतिक्रिया दे सकते हैं। बेशक, ऐसी तस्वीर अधिक सामान्य है जब उपेक्षित दबाव घावों को नहीं देखा जाता है, लेकिन प्रक्रिया का प्रारंभिक चरण।
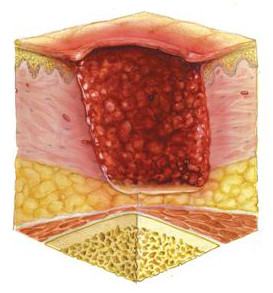 साथ ही, अल्सर, जिसका व्यास अपेक्षाकृत छोटा होता है, मांसपेशियों की परत तक पहुंचने और संक्रमण के लिए प्रवेश द्वार के रूप में काम करने के लिए पर्याप्त गहरा हो सकता है। तंत्रिका तंत्र और रक्त वाहिकाओं को नुकसान वाले रोगियों में अक्सर इसी तरह की तस्वीर देखी जाती है।
साथ ही, अल्सर, जिसका व्यास अपेक्षाकृत छोटा होता है, मांसपेशियों की परत तक पहुंचने और संक्रमण के लिए प्रवेश द्वार के रूप में काम करने के लिए पर्याप्त गहरा हो सकता है। तंत्रिका तंत्र और रक्त वाहिकाओं को नुकसान वाले रोगियों में अक्सर इसी तरह की तस्वीर देखी जाती है।
इस मामले में, तथाकथित का निरीक्षण करना अक्सर संभव होता है बेडोरस का फिस्टुलस रूप -त्वचा के क्षेत्र में इनलेट (अल्सर) का न्यूनतम व्यास (1 सेमी से कम) होता है, यह एक चैनल है जो प्युलुलेंट सामग्री के साथ नीचे स्थित एक गहरी गुहा की ओर जाता है। इसके अलावा, न केवल मांसपेशियों, बल्कि ऑस्टियोमाइलाइटिस के विकास के साथ हड्डी के ऊतक भी भड़काऊ प्रक्रिया में शामिल हो सकते हैं।
बेडोरस की जटिलताओं का वर्गीकरण
रोगियों में बेडसोर अक्सर एक संक्रामक प्रक्रिया के अतिरिक्त जटिल होते हैं, खासकर जब यह चरण 3-4 (मांसपेशियों के ऊतकों को नुकसान के साथ एक गहरे अल्सर की उपस्थिति) की बात आती है। यदि रोगी अस्पताल में है, तो नोसोकोमियल संक्रमण के कारण सूजन विकसित होने की एक उच्च संभावना है, यानी रोगजनक जो कई एंटीबायोटिक दवाओं के प्रतिरोधी हैं। जटिल बेडसोर्स के मामले में निदान करते समय, प्रक्रिया के चरण के अलावा, जटिलता के प्रकार का संकेत दिया जाता है।
भड़काऊ प्रक्रिया में कौन से ऊतक शामिल हैं, इसके आधार पर, बेडसोर्स की निम्नलिखित प्रकार की संक्रामक जटिलताओं को प्रतिष्ठित किया जाता है:
- phlegmon- चमड़े के नीचे के वसा, संयोजी ऊतक की सूजन, जिसकी स्पष्ट सीमाएँ नहीं होती हैं। ज्यादातर अक्सर स्टेफिलोकोकस ऑरियस के कारण होता है।
- फोड़ा- प्युलुलेंट कैविटी के गठन के साथ कोमल ऊतकों (फाइबर, संयोजी ऊतक, मांसपेशियों) के प्युलुलेंट फ्यूजन का फोकस, जिसमें स्पष्ट सीमाएं होती हैं।
- अस्थिमज्जा का प्रदाह- हड्डी के ऊतकों का पिघलना। यह अक्सर कोक्सीक्स, त्रिकास्थि, पश्चकपाल, कैल्केनस जैसे क्षेत्रों में होता है।
- पुरुलेंट गठिया-जोड़ों में सूजन।
- पोत की दीवारों का पुरुलेंट संलयन- रक्तस्राव और रक्तप्रवाह में शुद्ध सामग्री के प्रवेश दोनों को जन्म दे सकता है।
- पूति- पूरे शरीर में संक्रमण का प्रसार, जबकि विभिन्न अंगों (हृदय, गुर्दे, फेफड़े, जोड़ों, आदि) में प्युलुलेंट फॉसी का निर्माण उनमें भड़काऊ प्रक्रियाओं के विकास के साथ हो सकता है। बड़े पैमाने पर मृत्यु और कोशिकाओं के क्षय, जीवित और मृत रोगाणुओं और उनके चयापचय उत्पादों से जुड़े विषाक्त (हानिकारक) पदार्थों की एक बड़ी मात्रा में रक्त में प्रवेश बहुत जल्दी रोगी की मृत्यु का कारण बन सकता है।
जटिलताओं को विकसित करना भी संभव है जैसे विसर्पडीक्यूबिटस घाव में स्ट्रेप्टोकोकी के प्रवेश के साथ जुड़ा हुआ है। कुछ मामलों में, लंबे समय तक गैर-चिकित्सा अल्सर की उपस्थिति में, विशेष रूप से तंत्रिका तंत्र के रोगों और चयापचय संबंधी विकारों वाले रोगियों में, यह संभव है घातक अध: पतन (घातकता) और त्वचा कैंसर का विकासएक बेडसोर की साइट पर (Sh.M. Chyngyshpaev, 2013)।
 अस्पताल में मरीजों में हमेशा बेडसोर्स विकसित नहीं होते हैं। सीमित गतिशीलता वाले रोगी के लिए घर पर रिश्तेदारों द्वारा देखभाल करना असामान्य नहीं है। यदि आप इस लेख में जिस नुकसान के बारे में बात कर रहे हैं, वह आपको मिले तो क्या करें?
अस्पताल में मरीजों में हमेशा बेडसोर्स विकसित नहीं होते हैं। सीमित गतिशीलता वाले रोगी के लिए घर पर रिश्तेदारों द्वारा देखभाल करना असामान्य नहीं है। यदि आप इस लेख में जिस नुकसान के बारे में बात कर रहे हैं, वह आपको मिले तो क्या करें?
सबसे पहले, एक डॉक्टर को बुलाना आवश्यक है जो घाव के विकास के स्थल पर त्वचा और कोमल ऊतकों की स्थिति का सही आकलन करने में सक्षम होगा और यदि आवश्यक हो, तो रोगी को अस्पताल में भर्ती करने का निर्णय लें। .
लेकिन यह हमेशा जरूरी नहीं होता है। उदाहरण के लिए, बेडसोर, जिसमें कोई गहरी ऊतक क्षति नहीं होती है (एक नियम के रूप में, हम पहले और दूसरे चरण के बारे में बात कर रहे हैं) और एक संक्रामक प्रक्रिया के कोई संकेत नहीं हैं, घर पर इलाज किया जा सकता है। इस मामले में, उचित रोगी देखभाल का संगठन, एक तर्कसंगत आहार और पीने का नियम, उस कमरे में एक अनुकूल माइक्रॉक्लाइमेट का निर्माण जहां रोगी स्थित है, स्थानीय दवाओं का उपयोग, आदि। आप इस बारे में लेख में अधिक पढ़ सकते हैं " घर पर बिस्तर पर पड़े मरीजों में बेडसोर का इलाज कैसे करें?».
बेडसोर के इलाज और रोकथाम का एक प्रभावी साधन है। सीमित गति वाले लोगों में इसका उपयोग शरीर में स्तर को बढ़ाने और निम्नलिखित समस्याओं को हल करने में मदद करता है:
- त्वचा और मांसपेशियों सहित सभी अंगों और ऊतकों में चयापचय प्रक्रियाओं का सक्रियण।
- शरीर के सभी ऊतकों को रक्त की आपूर्ति में सुधार।
- लसीका प्रणाली और शरीर (गुर्दे, यकृत) को साफ करने के लिए जिम्मेदार अन्य अंगों के बेहतर कामकाज के कारण मृत कोशिकाओं, विषाक्त पदार्थों और जहरों के उत्सर्जन (उपयोग) की प्रक्रिया को उत्तेजित करना।
- को सुदृढ़ प्रतिरक्षा तंत्रइस प्रकार संक्रामक जटिलताओं के विकास के जोखिम को काफी कम कर देता है।
प्रयुक्त साहित्य की सूची:
- बासकोव ए.वी. शल्य चिकित्सारीढ़ की हड्डी की चोट / न्यूरोसर्जरी के मुद्दे - 2000 - नंबर 1 के रोगियों में बेडोरस
- वोरोब्योव ए.ए. रीढ़ की हड्डी के रोगियों में बेडसोर का उपचार / रूसी चिकित्सा विज्ञान अकादमी के वोल्गोग्राड वैज्ञानिक केंद्र के बुलेटिन - 2007 - नंबर 2
- गरकवी ए वी रीढ़ की हड्डी के रोगियों में बेडोरस का व्यापक उपचार। चिकित्सा विज्ञान के एक उम्मीदवार की थीसिस / मॉस्को, 1991
- डिबिरोव एम.डी. शैय्या व्रण। रोकथाम और उपचार / चिकित्सा परिषद, संख्या 5-6, 2013
- ज़िलोविच एए रीढ़ और रीढ़ की हड्डी की चोटों वाले रोगियों में बेडसोर, ट्रॉफिक अल्सर और ऑस्टियोमाइलाइटिस का सर्जिकल उपचार। चिकित्सा विज्ञान के एक उम्मीदवार की थीसिस / डोनेट्स्क, 1986
- क्लिमियाशविली ए.डी. बेडसोर की रोकथाम और उपचार / रूसी मेडिकल जर्नल - 2004 - वी। 12, नंबर 12।
- कोगन ओ। जी। रीढ़ की हड्डी के घावों में बेडसोर और बर्साइटिस का वर्गीकरण और संयुक्त रूढ़िवादी सर्जिकल उपचार। डॉक्टरों के लिए दिशानिर्देश / नोवोकुज़नेत्स्क, 1976
- / "डॉक्टर" नंबर 7 / 2014
- मुसालतोव के.ए. रीढ़ और रीढ़ की हड्डी की चोट वाले रोगियों में बेडोरस का उपचार / स्वास्थ्य देखभाल- 2002 - नंबर 3।
- रोगी प्रबंधन प्रोटोकॉल। रूस के स्वास्थ्य मंत्रालय के दिनांक 17.04.02 के आदेश के बेडसोर / परिशिष्ट। नंबर 123।
- फेडोरोव वी.ए., कोवेलेनोव ए.यू।, लोगिनोव जी.एन. और अन्य / सेंट पीटर्सबर्ग: स्पेकलिट, 2012
आप लेख के विषय पर प्रश्न (नीचे) पूछ सकते हैं और हम उनका सक्षम उत्तर देने का प्रयास करेंगे!
रोगी की त्वचा पर बेडसोर बन सकते हैं। बेडोरस का उपचार एक बहुत ही महत्वपूर्ण घटना है जिसे सभी नियमों के अनुसार किया जाना चाहिए। एक व्यक्ति के अंगों और ऊतकों में रक्त परिसंचरण में गिरावट के परिणामस्वरूप एक अप्रिय दोष होता है जो एक स्थिर जीवन शैली का नेतृत्व करने के लिए मजबूर होता है। डॉक्टर बहुत सारे उपाय सुझाते हैं, जिसके तहत रोगी के शरीर में घाव नहीं बनेंगे। घावों का उपचार और उनका उपचार एक बहुत ही समय लेने वाली और जटिल प्रक्रिया है। उनसे निपटने की तुलना में उन्हें रोकना बहुत आसान है।
बेडसोर्स क्या हैं?
लंबे समय तक एक ही स्थिति में लेटे रहने वाले व्यक्ति में संचार प्रणाली पूरी ताकत से काम नहीं करती है। शरीर के गुरुत्वाकर्षण के प्रभाव में, छोटी केशिकाएं संकुचित हो जाती हैं। यह कुछ क्षेत्रों में रक्त के प्रवाह को रोकता है। नतीजतन, ऑक्सीजन संतृप्ति और ऊतक पोषण बंद हो जाता है। उत्तरार्द्ध, आवश्यक पोषक तत्व प्राप्त नहीं करते हुए, मरने लगते हैं। यह इन क्षेत्रों में है कि बेडोरस बनते हैं। निवारक उद्देश्यों के लिए, उनकी उपस्थिति से पहले ही शुरू होने वाले बेडोरस का उपचार, स्थिति को मौलिक रूप से बदल सकता है। ज्यादातर मामलों में, ऐसे उपाय रोगी को अप्रिय और दर्दनाक संरचनाओं से बचाते हैं।
बेडसोर्स कैसा दिखता है?
त्वचा परिगलन कई चरणों में होता है। बेडोरस का प्रकार चरण की गंभीरता पर निर्भर करता है:
- पहली (प्रारंभिक) डिग्री में, त्वचा के क्षेत्र जो लंबे समय तक संकुचित अवस्था में होते हैं, सूज जाते हैं और लाल हो जाते हैं। एक साधारण जलन की तरह दिखता है, कभी-कभी नीले रंग के साथ। शरीर के इन हिस्सों में दर्द महसूस हो सकता है। ऐसे लक्षणों के साथ, बेडोरस की रोकथाम तुरंत शुरू कर देनी चाहिए। निचोड़े हुए स्थानों का कपूर अल्कोहल उपचार उत्कृष्ट परिणाम प्रदान करेगा।
- दूसरे चरण में चिड़चिड़े क्षेत्रों पर गुलाबी और सूजे हुए किनारों के साथ एक उथले घाव के गठन की विशेषता है। यह अल्सर जैसा दिखता है। कभी-कभी दूसरे चरण में एक घाव फटने वाले बुलबुले जैसा दिखता है।
- तीसरे चरण में घाव गहरा हो जाता है। इसके अंदर पीला मृत ऊतक दिखाई देता है।
- चौथा चरण अल्सर के और भी अधिक गहरा होने की विशेषता है। यह आंतरिक ऊतकों को प्रभावित करना शुरू कर देता है। घाव के उद्घाटन में, कण्डरा, मांसपेशियां और कभी-कभी हड्डियां दिखाई देती हैं।
दबाव अल्सर का स्थान रोगी की स्थिति पर निर्भर करता है। यदि रोगी अपनी पीठ के बल लेट जाता है, तो कंधे के ब्लेड, त्रिकास्थि और एड़ी के क्षेत्र में अल्सर बन जाते हैं। कूल्हों, कंधों और घुटनों पर, बेडसोर उन लोगों में होते हैं जो उनकी तरफ स्थित होते हैं। व्हीलचेयर का उपयोग करने वाले मरीजों को नितंबों, त्रिकास्थि और बाहों के पिछले हिस्से पर अल्सर हो सकता है।

इन क्षेत्रों को याद किया जाना चाहिए और सावधानीपूर्वक निरीक्षण किया जाना चाहिए। यह मत भूलो कि ऐसे लोगों को बेडसोर के दैनिक उपचार और उनकी रोकथाम की सिफारिश की जाती है।
कारण
बेडसोर उन क्षेत्रों में दिखाई देते हैं जहां हड्डियों और त्वचा के बीच कोई मांसपेशी ऊतक नहीं होता है। अल्सर उन लोगों में होता है जो हिलने-डुलने की क्षमता खो चुके होते हैं। उदाहरण के लिए, ऑपरेशन के बाद बेड रेस्ट का सख्त पालन या चोटों के परिणामस्वरूप मानव शरीर का निर्धारण एक पूर्वापेक्षा के रूप में काम कर सकता है। कभी-कभी दबाव अल्सर का कारण हो सकता है:
- खराब रूप से लगाए गए स्प्लिंट्स और प्लास्टर कास्ट;
- अनुचित तरीके से चयनित कोर्सेट और कृत्रिम अंग;
- बहुत तंग पट्टियां, बिस्तर में सिलवटों, तंग कपड़े।
इसी समय, कुछ अपाहिज रोगियों में, ऐसी विकृति काफी तेजी से विकसित हो सकती है। ऐसे लोगों में सावधानी से देखभाल करने पर भी शरीर पर छाले बन सकते हैं। ऐसे रोगियों को अधिक सावधानीपूर्वक देखभाल और बेडोरस के लगातार उपचार की आवश्यकता होती है। उदाहरण के लिए, मधुमेह के रोगियों में, रक्त की आपूर्ति बाधित होती है। और अगर ऐसा रोगी लंबे समय तक स्थिर अवस्था में रहता है, जिसमें ऊतक संकुचित होते हैं, तो दबाव अल्सर का खतरा काफी बढ़ जाता है। इसके अलावा, निम्नलिखित कारक पैथोलॉजी के गठन में योगदान करते हैं:
- धूम्रपान।
- मोटापा।
- गलत आहार।
- शरीर का निर्जलीकरण।
- मधुमेह।
- हृदय और रक्त वाहिकाओं के रोग।
- बढ़ा हुआ पसीना।
- मस्तिष्क या रीढ़ की हड्डी में दर्दनाक या चिकित्सीय विकार।
- त्वचा देखभाल उत्पादों के लिए एलर्जी प्रतिक्रियाएं।

निवारक कार्रवाई
बिस्तर पर पड़े मरीजों को विशेष देखभाल की जरूरत होती है। यह बहुत महत्वपूर्ण है कि बेडोरस का उपचार और उनकी रोकथाम सही तरीके से की जाए। उसी क्षण से रोगी बिस्तर पर पड़ा था। ऐसी गतिविधियों में शामिल हैं:
- रोगी की त्वचा की दैनिक दृश्य परीक्षा। इस मामले में, उन क्षेत्रों में डर्मिस की स्थिति की सावधानीपूर्वक जांच करना विशेष रूप से आवश्यक है जहां हड्डियां फैलती हैं।
- गंभीर रूप से बीमार रोगियों में कपूर अल्कोहल (10% घोल) या अमोनिया (0.5%) के साथ बेडसोर्स का उपचार। ऐसी प्रक्रियाओं को "खतरनाक" क्षेत्रों पर करने की सिफारिश की जाती है, भले ही अभी तक कोई लाली न हो। घटना के दौरान, अल्कोहल के घोल में डूबा हुआ स्वाब लेकर हल्की मालिश की जानी चाहिए। यह मालिश रक्त परिसंचरण में मदद करती है और ऊतकों को उत्तेजित करती है।
- रोगी की मुद्रा में समय-समय पर परिवर्तन। रोगी की स्थिति को विशेष साधनों (उदाहरण के लिए, एक inflatable अंगूठी या रोलर्स) की मदद से बदला जा सकता है। पूरी तरह से झुर्रियों से बचाने के लिए नितंबों और एड़ी की स्थिति को बदलने के लिए विशेष देखभाल की जानी चाहिए। अच्छा उपायरोकथाम एक विशेष आर्थोपेडिक गद्दे है।
- बेड लिनन और रोगी के कपड़ों के लिए केवल प्राकृतिक कपड़ों का उपयोग करना सुनिश्चित करें। उन तत्वों से बचें जो त्वचा को नुकसान पहुंचाते हैं (ज़िपर, बटन, हुक)।
- उस कमरे में आरामदायक तापमान और आर्द्रता बनाए रखना जहां रोगी स्थित है।
- रोगी को साफ रखना। रोगी की त्वचा गीली नहीं होनी चाहिए। उन उत्पादों का उपयोग न करें जो त्वचा की जलन को भड़का सकते हैं।
- उत्तेजना मोटर कार्यबीमार। शरीर के अंगों को मोड़ना और हिलाना, मालिश से बेडसोर की घटना को रोकने में मदद मिलती है।
- उचित, संतुलित आहार। इसमें ऐसे भोजन होते हैं जो कैलोरी में कम होते हैं लेकिन खनिजों और विटामिनों से भरपूर होते हैं। इस मामले में, जल विनिमय की निगरानी करना आवश्यक है। रोगी को तरल का सेवन करना चाहिए, प्रति दिन डेढ़ लीटर से अधिक नहीं।
ये मुख्य उपाय हैं जो बेडसोर की रोकथाम करते हैं।
बेडोरस की उपस्थिति के साथ त्वचा का उपचार
चिकित्सीय एजेंट, यहां तक कि सबसे प्रभावी भी, उपयोगी नहीं हो पाएंगे यदि जिस क्षेत्र में दोष का गठन हुआ है वह संकुचित अवस्था में रहता है। पैथोलॉजी को खत्म करना असंभव है यदि इस क्षेत्र में रक्त का प्रवाह शुरू नहीं होता है, तो आवश्यक पदार्थों के साथ ऊतकों का पोषण होता है।

इस प्रकार, देखभाल में 3 मुख्य शर्तें शामिल हैं:
- क्षतिग्रस्त क्षेत्र में रक्त परिसंचरण की बहाली;
- मृत ऊतक की अस्वीकृति सुनिश्चित करना;
- घाव भरने के उद्देश्य से चिकित्सीय उपाय।
आइए अधिक विस्तार से विचार करें कि बेडसोर्स का उपचार कैसे होता है। नीचे दी गई निष्पादन तकनीक आपको घटना को सही ढंग से और कुशलता से करने की अनुमति देगी।
प्रभावित क्षेत्र में रक्त के प्रवाह को बहाल करने की प्रक्रिया
बेडसोर की स्थिति में, जलन के स्थानों में बिस्तर के साथ त्वचा के संपर्क को बाहर करना सबसे पहले आवश्यक है। ऐसा करने के लिए, शरीर के नीचे एक inflatable सर्कल या रोलर रखा जाता है ताकि घाव लगातार हवा में रहे। बेडसोर के खिलाफ एक अच्छा रोगनिरोधी मालिश है। इसे सुबह और शाम करें। रोगी की त्वचा सूखी और साफ होनी चाहिए। मालिश करते समय, आप विशेष क्रीम और तेलों का उपयोग कर सकते हैं। जिन क्षेत्रों में घाव बन गए हैं, उनकी मालिश नहीं की जाती है! रोगियों में बेडसोर का ऐसा उपचार पहले चरण में ही संभव है।
प्रक्रिया का क्रम:
- रोगी को पेट के बल लिटाएं। पैरों को एड़ियों से नितंबों तक सहलाएं।
- अब हाथों की ओर बढ़ें। हाथ से गर्दन तक वार।
- और त्रिकास्थि नीचे की ओर, और फिर पक्षों तक की जाती है।
- पूरी पीठ थपथपाते हुए।
यह प्रक्रिया 5 मिनट के भीतर की जाती है। आंदोलनों को पहले हल्का होना चाहिए, और फिर अधिक तीव्र होना चाहिए। फिर वे शरीर के उन्हीं हिस्सों की रगड़, कंपन और सानना करते हैं। प्रत्येक सत्र 5 मिनट तक रहता है। अंत में, सिर की मालिश की जाती है, विशेष रूप से सिर के पिछले हिस्से में, जिससे दबाव घावों का खतरा अधिक होता है। फिर रोगी को उसकी पीठ के बल लिटा दिया जाता है और शरीर के सामने के हिस्से की इसी तरह की मालिश की जाती है। उन क्षेत्रों की सावधानीपूर्वक मालिश करें जो अधिक उभरे हुए हैं (घुटने, पसलियाँ, श्रोणि की हड्डियाँ)।

मरने वाले ऊतकों को अस्वीकार करने की प्रक्रिया
कुछ रोगियों में बेडसोर बहुत जल्दी विकसित हो जाते हैं। घाव की सतह होने पर बेडसोर्स का उपचार, मृत कोशिकाओं और मवाद से प्रभावित क्षेत्र की रिहाई के साथ शुरू होता है। इसके लिए विशेष औषधियों का प्रयोग किया जाता है। मुश्किल मामलों में, सर्जरी की सिफारिश की जाती है।
बेडसोर्स का इलाज किया जाता है:
- कपूर शराब। इस उपकरण का उपयोग केवल प्रारंभिक चरणों में किया जाता है। खुले घावों पर इसका प्रयोग पूरी तरह से अस्वीकार्य है।
- हाइड्रोजन पेरोक्साइड (3% समाधान)।
- "क्लोरहेक्सिडिन"। उत्पाद त्वचा के लिए अधिक तटस्थ है।
यदि आप मवाद और मृत कोशिकाओं को हटाना चाहते हैं, तो आवेदन करें विशेष साधनघावों की सफाई के लिए: "इज़ुकसोल" और "प्रोटिओक्स-टीएम"।
घाव की सतह के उपचार को सुनिश्चित करने वाली गतिविधियाँ
अल्सर साफ होने के बाद, उपचार शुरू करना आवश्यक है। एल्गिनेट्स और हाइड्रोक्लोइड ड्रेसिंग बेडसोर के उत्कृष्ट उपचार में योगदान करते हैं:
- कॉम्फिल प्लस।
- "मल्टीफ़्रेम"।
- "हाइड्रोकॉल"।
- "हाइड्रोसर्ब"।
- "डुओडर्म"।
उपरोक्त फंड काफी महंगे हैं। इसलिए, दबाव घावों के इलाज के लिए सभी लोग उन्हें नहीं खरीद सकते। बेडसोर का उपचार विशेष मलहम और क्रीम के साथ किया जा सकता है, जिनकी इतनी अधिक कीमत नहीं होती है। इन दवाओं में से हैं:
- सिंथोमाइसिन।
- "डेक्सपैंथेनॉल"।
- "एक्टोवेगिन"।
- लेवोमिकोल।
- "वुलोस्टिमुलिन"।
- सोलकोसेरिल।
- लेवोसिन।
- हाइपरिकम तेल।
- समुद्री हिरन का सींग का तेल।
संक्रमण को रोकने के लिए, अल्सर का इलाज करते समय, आपको एंटीसेप्टिक्स के नियमों का सख्ती से पालन करना चाहिए। घाव भरने वाले एजेंटों को लगाने के बाद, एक बाँझ ड्रेसिंग लागू की जानी चाहिए। यदि उपचारित घाव को पट्टी करना संभव नहीं है, तो आप घाव के स्थान पर एक विशेष चिपकने वाले प्लास्टर के साथ परिशोधक पैच को ठीक कर सकते हैं। लेकिन इसे त्वचा को सांस लेने देना चाहिए। यह ध्यान दिया जाना चाहिए कि ड्रेसिंग और चिपकने वाले मलहमों को उनके आगे के नुकसान को बाहर करने के लिए कवर को अधिक नहीं करना चाहिए। आवश्यकतानुसार ड्रेसिंग की जाती है। प्रत्येक प्रक्रिया से पहले, बेडसोर को एंटीसेप्टिक्स के साथ इलाज किया जाना चाहिए। कभी-कभी, यदि संकेत दिया जाता है, तो रोगियों को एंटीबायोटिक उपचार निर्धारित किया जाता है।
सर्जिकल उपचार कब किया जाता है?
दुर्भाग्य से, गंभीर रूप से बीमार रोगियों में बेडसोर के उच्च-गुणवत्ता और प्रभावी उपचार से हमेशा घाव की सतहों का उपचार नहीं होता है। इस घटना में कि रूढ़िवादी उपचार मदद नहीं करता है, सर्जिकल हस्तक्षेप की आवश्यकता होती है। आमतौर पर इसका उपयोग 3-4 चरणों के बेडसोर के लिए किया जाता है।

सर्जरी से पहले, निम्नलिखित प्रक्रियाएं की जाती हैं:
- बेडोरस की सफाई (मृत क्षेत्रों को हटाने के लिए);
- एंटीबायोटिक उपचार;
- विषाक्त पदार्थों के शरीर को साफ करना;
- पानी, प्रोटीन और इलेक्ट्रोलाइट संतुलन की बहाली।
अल्सर के चरण, प्रभावित क्षेत्र के आकार और संक्रमण की उपस्थिति के आधार पर दबाव अल्सर के इलाज के लिए कई सर्जिकल विकल्प हैं:
- बेडसोर्स 2 और 3 चरणों के साथ करें। 2-3 सप्ताह में।
- आस-पास के ऊतकों द्वारा छांटना और प्लास्टर करना। बेडसोर्स के साथ 4 चरणों में किया गया। अधिकांश रोगियों में अल्सर 2 सप्ताह के भीतर ठीक हो जाता है।
- मांसपेशियों के साथ या बिना त्वचा के फड़फड़ाहट के साथ छांटना और प्लास्टर करना। ऑपरेशन को चौथे चरण के बेडोरस और मृत ऊतकों की एक बड़ी सतह के साथ इंगित किया गया है। 2/3 रोगियों में घाव 2-4 सप्ताह में ठीक हो जाता है।
कभी-कभी केवल सर्जरी ही रोगी को घावों से छुटकारा पाने में मदद कर सकती है और गुर्दे की विफलता, यकृत रोग, सेप्सिस और मृत्यु जैसी जटिलताओं को रोक सकती है। ऑपरेशन के बाद, त्वचा के प्रभावित क्षेत्र काफी जल्दी ठीक हो जाते हैं। सर्जिकल हस्तक्षेप गंभीर रूप से बीमार लोगों की स्थिति को काफी कम कर सकता है।
बेडसोर के लिए मलहम
इन विकृति के उपचार के लिए दवाओं की श्रेणी काफी बड़ी है। घर पर घावों के उपचार को प्रभावी ढंग से अपने दम पर करने के लिए, आपको सही दवाओं का चयन करना चाहिए। पैथोलॉजी के उपचार के लिए मलहम चाहिए:
- रक्त परिसंचरण बहाल;
- ऊतक पुनर्जनन को प्रोत्साहित करना;
- एक जीवाणुरोधी प्रभाव है;
- दर्द को खत्म करो।
हालांकि, घटना की तकनीक के बारे में मत भूलना। मरहम लगाने से पहले, प्रभावित क्षेत्र को कीटाणुरहित किया जाना चाहिए और एक एंटीसेप्टिक के साथ इलाज किया जाना चाहिए। इसके लिए, दवाओं का उपयोग किया जाता है: "क्लोरहेक्सिडिन बिग्लुकोनेट", "कोलाइडल सिल्वर", "फुरसिलिन"।
अल्सर के विकास की डिग्री और संक्रमण की उपस्थिति के आधार पर बेडसोर के उपचार के लिए मलहम का चयन किया जाता है। पहले चरण के लिए, रक्त परिसंचरण और रोगाणुरोधी प्रभावों में सुधार करना आवश्यक है। इस स्तर पर, आवेदन करें:
- जिंक मरहम।
- "डर्माज़िन"।
- "आर्गोसल्फान"।
- "सिंडोल"।

जब बैक्टीरिया घाव में प्रवेश करते हैं, तो एंटीबायोटिक दवाओं की आवश्यकता होती है। ऐसे मामलों के लिए, पहले चरण में, दवाओं का उपयोग किया जाता है:
- "आर्गोसल्फान"।
- "इरुकसोल"।
- "लेवोमेकोल"।
- लेवोसिन।
दूसरे चरण में, मृत कोशिकाओं को हटाने के लिए मलहम का उपयोग किया जाता है। उसी समय, उनके पास एक विरोधी भड़काऊ और सुखाने वाला प्रभाव होना चाहिए:
- "बेटाडाइन"।
- "मिथाइलुरैसिल"।
- "इरुकसोल"।
- "थियोट्रियाज़ोलिन"।
तीसरे चरण में, मलहम दिखाए जाते हैं जो उपचार को उत्तेजित करते हैं:
- एल्गोफिन।
- सोलकोसेरिल।
- "बेपेंथेन"।
- लेवोसिन।
- "थियोट्रियाज़ोलिन"।
- "इरुकसोल"।
चौथी डिग्री के दबाव अल्सर का इलाज अस्पताल में किया जाना चाहिए, क्योंकि जटिलताओं का खतरा अधिक होता है। स्वाभाविक रूप से, सभी मलहमों और उपचारों का उपयोग आपके डॉक्टर से परामर्श के बाद ही किया जाना चाहिए। विशेषज्ञ, किए गए परीक्षणों के आधार पर, सर्वोत्तम और सबसे प्रभावी चिकित्सा लिखेंगे। इस मामले में स्व-दवा सख्ती से contraindicated है। आखिरकार, अनुचित चिकित्सा के साथ मृत्यु का जोखिम बहुत अधिक है।
एक बेडसोर त्वचा की सतह पर एक खुला घाव है। विशेष रूप से उन्नत मामलों में, यह गहरी मांसपेशियों की परतों तक पहुंचता है, और प्रचुर मात्रा में परिगलित ऊतक घावों की विशेषता होती है, अक्सर जीवाणु संक्रमण के साथ। यांत्रिक संपीड़न के कारण बेडसोर बनते हैं स्थानीय नेटवर्कछोटी रक्त वाहिकाएं जब रोगी लंबे समय तक एक ही स्थिति में रहता है। इस तरह के विकार, एक नियम के रूप में, बिस्तर पर या गतिहीन रोगियों में बनते हैं जो किसी कारण से अपने शरीर की स्थिति को नियमित रूप से बदलना नहीं चाहते हैं या नहीं करना चाहते हैं।
बेडोरस के चरण और उनके प्रकट होने में योगदान करने वाले कारण
चमड़े के नीचे के ऊतकों की रक्त वाहिकाओं पर संपीड़न के परिणामस्वरूप बिगड़ा गतिशीलता दबाव अल्सर के सबसे सामान्य कारणों में से एक है। सबसे अधिक बार, दृष्टिबाधित रोगियों में बेडोरस का उल्लेख किया जाता है, जो एनेस्थीसिया के तहत होते हैं, गंभीर मनोविकृति संबंधी स्थितियों से पीड़ित होते हैं, मस्कुलोस्केलेटल सिस्टम या केंद्रीय तंत्रिका तंत्र के गंभीर विकृति का इतिहास रखते हैं, एक बड़े ऑपरेशन या चोट से उबरते हैं। रोगी, कई कारणों से, अपने शरीर की स्थिति को अक्सर पर्याप्त रूप से नहीं बदल सकते हैं, और उनके स्वयं के शरीर के वजन का प्रभाव गंभीर दबाव डालता है, विशेष रूप से त्वचा के उन क्षेत्रों पर जो सामान्य सतह से ऊपर फैलते हैं।
बेडसोर के विकास का दूसरा सबसे महत्वपूर्ण कारण छोटे रक्त वाहिकाओं का टूटना है जो ऊतक के एक निश्चित क्षेत्र को खिलाते हैं, रोगी को बिस्तर के साथ खींचने के परिणामस्वरूप, गीले लिनन या चादर को नीचे से बाहर निकालते हैं। उसे, और पोत को धक्का भी।
कई जटिल कारक हैं, जो अन्य बातों के अलावा, दबाव अल्सर के विकास में योगदान करते हैं।
- सीमित संयुक्त गतिशीलता (सिकुड़न) और बढ़ी हुई कंकाल की मांसपेशी टोन (स्पास्टिसिटी)
रोगी के शरीर की सामान्य गति को रोकें। संयुक्त संकुचन अक्सर कण्डरा की चोटों, गठिया, त्वचा की सतह पर सिकाट्रिकियल संरचनाओं या केंद्रीय उत्पत्ति के तंत्रिका विनियमन के विकारों के साथ होते हैं। सेरेब्रल या रीढ़ की हड्डी के तंत्र को गंभीर क्षति अक्सर अंगों और उदर गुहा में मांसपेशियों की ऐंठन की स्थिति की ओर ले जाती है।
- दर्द शरीर की स्थिति बदलने के लिए सबसे महत्वपूर्ण उत्तेजनाओं में से एक है।
विभिन्न तंत्रिका संबंधी विकार या दर्द निवारक दवाओं का लंबे समय तक उपयोग महत्वपूर्ण रूप से कर सकते हैं दर्द की दहलीज कम करें, जिससे शरीर को बदलने की आवश्यकता के बारे में चेतना को सूचित नहीं किया जाता है।
- सर्जिकल या दर्दनाक घावों के कारण दर्द की संवेदनशीलता में वृद्धि
यह रोगी को मजबूर कर सकता है लगातार एक स्थिर स्थिति पर कब्जा।
- रक्त वाहिकाओं और तंत्रिका अंत के निचोड़ के परिणामस्वरूप रोग प्रक्रियाओं का विरोध करने में एक महत्वपूर्ण भूमिका त्वचा की शारीरिक स्थिति द्वारा निभाई जाती है।
मजबूत लोचदार त्वचा में बेडसोर्स के विकास के खिलाफ पर्याप्त प्रतिरोध होता है। इसके विपरीत, पतला, एट्रोफाइड एपिथेलियम, पुन: उत्पन्न करने की अपनी कम क्षमता के कारण, रक्त से आने वाले पोषक तत्वों की बढ़ती कमी के साथ जल्दी से नष्ट हो जाता है। कुछ लेने के दौरान ऐसी घटनाएं अक्सर होती हैं दवाईजो शरीर में पानी-नमक चयापचय और हार्मोनल तैयारी को प्रभावित करते हैं।
- त्वचा उपकला के पुनर्योजी कार्यों में कमी
त्वचा-एपिडर्मल जंक्शन का पतला होना और चमड़े के नीचे के ऊतकों की केशिकाओं का कार्बनिक विनाश वृद्ध रोगियों के लिए विशिष्ट है। इसीलिए वृद्धों में शय्या घावों का विकास हमेशा तेज और जटिलताओं से भरा होता है।
- डी-एपिथेलियलाइजेशन के परिणामस्वरूप त्वचा भी मामूली दर्दनाक ताकतों के लिए अतिसंवेदनशील हो जाती है, जो एक नियम के रूप में, घर्षण के दौरान और रोगी को खींचने पर अनुप्रस्थ बलों की कार्रवाई के दौरान होती है।
त्वचा पर खरोंच वाले क्षेत्रों में जीवाणु संदूषण से सुरक्षा की कम बाधा होती है, और ट्रान्ससेपिडर्मल पानी की एक कम सामग्री की भी विशेषता है, जो उनके बाद के स्तरीकरण के साथ त्वचा के धब्बे की ओर जाता है।
- त्वचा पर उच्च आर्द्रता के लगातार संपर्क में रहना
तब हो सकती है खराब रोगी देखभाल के परिणामस्वरूपबाहरी त्वचा को भी नुकसान पहुंचाता है। रोगी के मल और मूत्र में निहित पदार्थों के आक्रामक प्रभाव से स्थिति बढ़ जाती है।
- गंदे कपड़े
यह त्वचा पर होने वाले अल्सरेटिव घावों में रोगजनक माइक्रोफ्लोरा के विकास के मुख्य कारणों में से एक है। अल्सरेटिव फोकस का तापमान और आर्द्रता रोगजनक सूक्ष्मजीवों के विकास के लिए सबसे अनुकूल परिस्थितियों का निर्माण करती है जो स्थानीय एंटीबायोटिक चिकित्सा के लिए पर्याप्त रूप से प्रतिरोधी हैं। ऐसी प्रक्रियाओं की उपेक्षा अक्सर स्थानीयकृत प्युलुलेंट-संक्रामक प्रक्रिया से सामान्यीकृत रूप में संक्रमण की ओर ले जाती है। दुर्बल रोगियों में अक्सर बैक्टीरिया, सेप्सिस, मायोनेक्रोसिस या विकसित होते हैं।
- कुपोषण, अपर्याप्त आहार प्रोटीन, और रक्ताल्पता
संक्रामक और गैर-संक्रामक प्रकार के त्वचा के घावों के प्रतिरोध के लिए रोगी की सामान्य स्थिति को प्रतिबिंबित करें। खराब पोषण रोगजनक कारकों के प्रभाव के खिलाफ शरीर की प्रतिरक्षा प्रणाली की क्षमता को रोकता है. इसके अलावा, एनीमिया लाल रक्त कोशिकाओं की खराब ऑक्सीजन ले जाने की क्षमता की ओर जाता है। कार्डियोवैस्कुलर पैथोलॉजी और हाइपोवोल्मिया के विकास के साथ स्थिति और भी खराब हो जाती है।
- रीपरफ्यूजन
इस्केमिक क्षेत्र में सामान्य रक्त प्रवाह की बहाली, कई विशेषज्ञों के अनुसार, नेक्रोटिक प्रक्रियाओं को लम्बा करने में भी योगदान देता है। शिरापरक ठहराव की अवधि के दौरान संचित, चयापचय उत्पाद प्रभाव के क्षेत्र में फैल जाते हैं, जिससे इस क्षेत्र में विषाक्तता बढ़ जाती है।

सामान्य संवेदनशीलता, गतिशीलता और मनोविकृति संबंधी असामान्यताओं की अनुपस्थिति वाले रोगियों में, बेडोरस अत्यंत दुर्लभ हैं। चमड़े के नीचे के रिसेप्टर्स से प्रतिक्रिया, रक्त वाहिकाओं पर संपीड़न प्रभाव के क्षेत्र में इस्केमिक प्रक्रियाओं की शुरुआत के बारे में मस्तिष्क को संकेत देते हुए, एक व्यक्ति को शरीर की स्थिति को सचेत या अचेतन स्तर पर बदल देता है।
बेडसोर्स का विकास चरणों में होता है, और आगे का चरण, अल्सरेटिव नेक्रोटिक संरचनाओं पर चिकित्सीय प्रभाव डालना उतना ही कठिन होता है।
- पहला चरणसंपीड़न के क्षेत्र में त्वचा की अखंडता और दबाव के बहिष्करण के बाद लंबे समय तक लगातार हाइपरमिया की उपस्थिति की विशेषता है।
- दूसरे चरण -उपकला सतह परतों को शारीरिक क्षति के प्रारंभिक चरण की पृष्ठभूमि के खिलाफ चमड़े के नीचे के ऊतक के हाइपरमिया। संपीड़न जोखिम के स्थल पर त्वचा के उपकला के केराटिनाइजेशन और एक्सफोलिएशन का निरीक्षण करें।
- तीसरा चरण -त्वचा की सभी परतों के पूर्ण उल्लंघन और चमड़े के नीचे के ऊतक और मांसपेशियों के ऊतकों में परिगलन की रोग प्रक्रियाओं के संक्रमण के साथ एक गहरे, रोने वाले अल्सर का गठन।
- चौथा चरणहड्डियों और मांसपेशियों के प्रावरणी तक रोग प्रक्रियाओं के बहुत गहरे प्रसार की विशेषता है।
बेडोरस के गठन का पैथोफिजियोलॉजिकल आधार
पहली बार, 1873 में डी। पगेट द्वारा बेडोरस के गठन की रोग प्रक्रियाओं का वर्णन किया गया था, जिन्होंने छोटे रक्त वाहिकाओं के स्थानीय सबनेटवर्क के संपीड़न के परिणामस्वरूप नेक्रोटिक प्रक्रियाओं के विकास को काफी सटीक रूप से निर्धारित किया था। बेडसोर्स का विकास कई कारकों से प्रभावित होता है, हालांकि, प्रक्रिया हमेशा इस्केमिक घटना पर आधारित होती है, जिससे कोशिका झिल्ली का विनाश होता है, और बाद में अपर्याप्त ऊतक ट्रोफिज़्म के परिणामस्वरूप कोशिका मृत्यु हो जाती है।
इस दृष्टिकोण से, एक ही क्षेत्र पर लंबे समय तक, निरंतर दबाव के साथ, बेडोरस विकसित होते हैं, जो ऊतक के उसी क्षेत्र के संचलन को बाधित करते हैं।
- इस्किमिया के विकास के लिए, संपीड़न प्रभावधमनी केशिकाओं पर कम से कम 32 मिमी एचजी और 12 मिमी से - शिरापरक केशिकाओं के लिए।
- धमनी का निचोड़ ऑक्सीजन और पोषक तत्वों से संतृप्त ताजा रक्त के प्रवाह की अपर्याप्तता में योगदान देता है, और शिराओं के निचोड़ने से रक्त के बहिर्वाह में काफी बाधा उत्पन्न होती है, जो ऊतक चयापचय उत्पादों से भरपूर होता है।
- तदनुसार, इस्केमिक अभिव्यक्तियों के अलावा, संकुचित ऊतकों में स्थिर प्रक्रियाओं का भी निरीक्षण करें, जो रोग प्रक्रिया को बहुत जटिल करता है।
आमतौर पर, एक जीवित जीव के ऊतक आमतौर पर ऊपर बताए गए संकेतकों की तुलना में बहुत अधिक दबाव झेलने में सक्षम होते हैं। यह सेल की दीवारों की पर्याप्त लोच और ताकत से सुगम होता है। हालांकि, 2 घंटे से अधिक समय तक साइट पर संपीड़न प्रभाव ट्रॉफिक कमी वाले ऊतकों की संभावनाओं को अवरुद्ध करता है।

बेडोरस का विकास अक्सर त्वचा के उन क्षेत्रों में होता है जो सतहों के सबसे निकट संपर्क में होते हैं। शरीर की स्थिति के आधार पर रोगी के विशिष्ट शारीरिक क्षेत्रों पर दबाव के प्रलेखित संकेतक। इसलिए, लेटते समय, बेडसोर विकसित होने का सबसे अधिक जोखिम होता है:
- त्रिकास्थि;
- एड़ी;
- सिर के पीछे।
वे लगभग 40-60 मिमी एचजी के दबाव में हैं। यदि रोगी अपने पेट के बल लेटा हो तो छाती और घुटनों का आकार लगभग 50 मिमी होता है। बैठने की स्थिति में, इस्चियल ट्यूबरकल संपीड़न के लिए सबसे अधिक दृढ़ता से उजागर होते हैं - लगभग 100 मिमी एचजी। यह ध्यान दिया जाना चाहिए कि मानव संविधान बेडसोर के विकास में महत्वपूर्ण भूमिका नहीं निभाता है - व्यक्ति जितना बड़ा होगा, उसका सेलुलर स्ट्रोमा उतना ही विकसित होगा। अपवाद अधिक वजन वाले रोगी हैं, हालांकि, उनमें वसा परत के अतिरिक्त सदमे-अवशोषित गुणों की मदद से जहाजों पर दबाव की भरपाई की जाती है।
तीसरे चरण में पहुंचने पर, रोग प्रक्रिया तेज हो जाती है, यह मांसपेशियों के ऊतकों को अधिक गंभीर क्षति की विशेषता है, जो ऑक्सीजन की आपूर्ति और चयापचय उत्पादों को हटाने के मामले में अधिक मांग है। इस कारण से, "बिना वापसी के बिंदु" की अवधि 2 घंटे निर्धारित की जाती है, जिसके बाद मांसपेशियों के ऊतकों में अपरिवर्तनीय परिवर्तन शुरू हो जाते हैं। व्यक्तिगत खाल के लिए, वे 12 घंटे तक संपीड़न का सामना कर सकते हैं।
यह ध्यान दिया जाना चाहिए कि, रक्त की आपूर्ति की तत्काल कमी के अलावा, तंत्रिका अंत के संपीड़न के कारण संकुचित क्षेत्र में ऊतक गतिविधि के नियमन की प्रक्रियाएं बाधित होती हैं।
बेडोरस के स्थानीयकरण की विशेषताएं, लक्षण और निदान
दबाव अल्सर को आमतौर पर पैथोलॉजिकल साइट के स्थान और अंतर्निहित ऊतकों के कब्जे की गहराई के संदर्भ में वर्णित किया जाता है।
- उन सभी जगहों में से लगभग 70% जहां बेडसोर सबसे अधिक बार बनते हैं इस्चियाल ट्यूबरोसिटीज के क्षेत्र, फीमर के अधिक से अधिक trochanters.
- पर एड़ी, इलियाक शिखा, कंधे के ब्लेड और कोहनी के जोड़लगभग 15-20% खाते हैं।
- शेष प्रतिशत वितरित किया जाता है रोगी के शरीर के किसी भी स्थान पर जो लंबे समय से किसी भी सतह के संपर्क में है, उदाहरण के लिए, प्लास्टर पट्टियां गलत तरीके से लगाने के मामले में।
यह ध्यान दिया जाना चाहिए कि बेडोरस का गठन मुंहअक्सर दंत चिकित्सा के क्षेत्र में पाया जाता है। क्षेत्र अक्सर डेन्चर के दबाव बिंदुओं के साथ-साथ गम पर इंटरडेंटल फिशर स्पेस में होते हैं, जो कि खाद्य द्रव्यमान से घने संरचनाओं के भरने से सुगम होता है।

आमतौर पर, प्रेशर सोर का निदान करना मुश्किल नहीं है -नेत्रहीन और संगठनात्मक रूप से, संपीड़न के अधीन क्षेत्र में इस्केमिक प्रक्रियाओं के विकास को निर्धारित करने के लिए पर्याप्त आत्मविश्वास के साथ संभव है। हालांकि, ऐसे मामलों में जहां दबाव घावों के सही उपचार के साथ कोई सुधार नहीं होता है, ऑन्कोलॉजिकल सहित तीसरे पक्ष के विकृति की पहचान करने के लिए अतिरिक्त निदान की आवश्यकता हो सकती है। के अतिरिक्त, ऑस्टियोमाइलाइटिस से इंकार करने की जरूरत है , विशेष रूप से ऊतकों के गहरे डीक्यूबिटस घावों के मामलों में।
पूर्ण रक्त गणनाविभेदन के साथ श्वेत रक्त कोशिकाओं की बढ़ी हुई सामग्री दिखाई दे सकती है, जिससे बेडसोर से परे रोग प्रक्रिया के संभावित सामान्यीकरण के साथ-साथ एक आक्रामक संक्रमण के विकास का न्याय करना संभव हो जाता है। एरिथ्रोसाइट अवसादन दर 120 मिमी / घंटा से ऊपर है और ल्यूकोसाइट्स की संख्या 15,000 कोशिकाओं / μl से अधिक है, जिससे ऑस्टियोमाइलाइटिस के लिए कई अतिरिक्त अध्ययन करना आवश्यक हो जाता है।
खाने की गुणवत्ता, अनुकूल दबाव अल्सर चिकित्सा में एक अभिन्न कारक के रूप में, एल्ब्यूमिन, प्रीएल्ब्यूमिन, ट्रांसफ़रिन और कुल प्रोटीन की मात्रा के स्तर के रक्त सीरम में उपस्थिति से निर्धारित होता है।
उचित दबाव अल्सर देखभाल के बावजूद कोई सुधार नहीं होने पर घाव के ऊतकों की बायोप्सी की जाती है। घाव की सतह पर रहने वाले जीवाणु वनस्पतियों की प्रजातियों की किस्मों को निर्धारित करने के साथ-साथ घातक कोशिका वृद्धि को बाहर करने के लिए यह परीक्षा की जाती है। जब भी कई महीनों या वर्षों से छूटने वाले दबाव के दर्द की तीव्रता होती है, तो बायोप्सी की जानी चाहिए। यह प्रभाव अक्सर पुराने घावों में घातक प्रक्रियाओं के विकास में देखा जाता है।
संक्षेप में बेडसोर के उपचार और रोकथाम के बारे में
यह ध्यान देने योग्य है कि बेडसोर के इलाज के लिए कोई रामबाण इलाज नहीं है। विकासशील पैथोलॉजिकल साइट से जल्द से जल्द छुटकारा पाने में मदद करने के लिए कई सुसंगत उपायों की आवश्यकता होती है।
- अधिकतम की आवश्यकता रक्त परिसंचरण की बहालीऔर संपीड़न की साइट पर संरक्षण।
- निष्कासनपैथोलॉजिकल फोकस में नेक्रोटिक द्रव्यमान का गठन किया।
- शीघ्र उपचार को बढ़ावा देनागठित घाव।
यह हमेशा याद रखना चाहिए कि बेडसोर्स की उपस्थिति उचित देखभाल और उपयोग की गई चिकित्सा की शुद्धता के मामले में रोगी की उपेक्षा का संकेतक है। इसलिए, यदि रोगी स्वतंत्र रूप से शरीर की स्थिति को बदलने में असमर्थ है, तो उसके लिए परिचारक नियुक्त करना आवश्यक है, अधिमानतः उसी व्यक्ति के व्यक्ति में, जो हमेशा संभावित रोग प्रक्रियाओं के विकास की व्यक्तिगत विशेषताओं से अवगत होगा। . दुर्भाग्य से, एक आधुनिक रूसी अस्पताल की स्थितियों में, राज्य के समर्थन की कीमत पर कार्य करना, यह लगभग असंभव कार्य है।
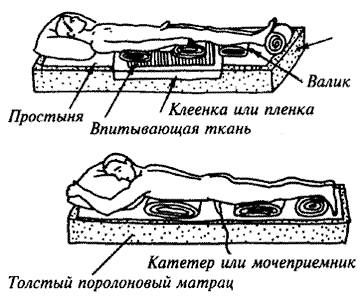
बिल्कुल ऐसे सभी मरीज़ जिनका मूवमेंट व्हीलचेयर से सीमित होता है, बिस्तर पर पड़े मरीज़, शरीर के कुछ हिस्सों के पेरेसिस या लकवा से पीड़ित, साथ ही मस्तिष्क की गतिविधि के स्तर को कम करने वाले रोगों को अतिरिक्त देखभाल की आवश्यकता होती है। निम्नलिखित विकृति वाले लोगों के लिए विशेष ध्यान देने की आवश्यकता है:
- मूत्र और मल का असंयम;
- थकावट के चरण में;
- मोटा;
- मधुमेह से पीड़ित;
- स्ट्रोक जटिलताओं के इतिहास के साथ।
बेडोरस के विकास को रोकने के मूल सिद्धांत क्या हैं?
- शरीर पर कंप्रेसिव, घर्षण या अपरूपण प्रभाव को कम करना।
