माइट्रल वाल्व के पूर्वकाल पत्रक का आगे बढ़ना: वर्गीकरण और जटिलताएँ। सभी प्रोलैप्स्ड हृदय वाल्व और उनके उपचार के बारे में
आगे को बढ़ाव मित्राल वाल्व(पीएमसी) एक नैदानिक विकृति है जिसमें इस संरचनात्मक गठन के एक या दो वाल्व आगे को बढ़ाव, यानी सिस्टोल (हृदय संकुचन) के दौरान बाएं आलिंद की गुहा में झुकते हैं, जो सामान्य रूप से नहीं होना चाहिए।
एमवीपी का निदान अल्ट्रासाउंड तकनीकों के उपयोग के कारण संभव हुआ। माइट्रल लीफलेट प्रोलैप्स शायद इस क्षेत्र में सबसे आम विकृति है और छह प्रतिशत से अधिक आबादी में होता है। बच्चों में, विसंगति वयस्कों की तुलना में बहुत अधिक बार पाई जाती है, और लड़कियों में यह लगभग चार गुना अधिक बार पाई जाती है। वी किशोरावस्थालड़कियों और लड़कों का अनुपात 3:1 है, और महिलाओं और पुरुषों के लिए 2:1 है। बुजुर्गों में, दोनों लिंगों में एमवीपी की घटना की आवृत्ति में अंतर को समतल किया जाता है। यह रोग गर्भावस्था के दौरान भी होता है।
शरीर रचना
हृदय की कल्पना एक प्रकार के पंप के रूप में की जा सकती है जो रक्त को पूरे शरीर की वाहिकाओं के माध्यम से प्रसारित करता है। द्रव का ऐसा संचलन हृदय की गुहा में दबाव के उचित स्तर और अंग के पेशीय तंत्र के कार्य को बनाए रखने से संभव हो जाता है। मानव हृदय में चार गुहाएँ होती हैं जिन्हें कक्ष (दो निलय और दो अटरिया) कहा जाता है। कक्षों को एक दूसरे से विशेष "दरवाजे", या वाल्व द्वारा अलग किया जाता है, जिनमें से प्रत्येक में दो या तीन शटर होते हैं। मानव शरीर की मुख्य मोटर की इस संरचनात्मक संरचना के लिए धन्यवाद, प्रत्येक कोशिका की आपूर्ति की जाती है मानव शरीरऑक्सीजन और पोषक तत्व।
हृदय में चार वाल्व होते हैं:
- मित्राल। यह बाएं आलिंद और निलय की गुहा को अलग करता है और इसमें दो वाल्व होते हैं - पूर्वकाल और पीछे। पूर्वकाल लीफलेट प्रोलैप्स पश्च लीफलेट की तुलना में बहुत अधिक सामान्य है। विशेष धागे, जिन्हें कॉर्ड कहा जाता है, प्रत्येक वाल्व से जुड़े होते हैं। वे मांसपेशी फाइबर के साथ वाल्व संपर्क प्रदान करते हैं, जिन्हें पैपिलरी या पैपिलरी मांसपेशियां कहा जाता है। इस शारीरिक रचना के पूर्ण कार्य के लिए सभी घटकों का संयुक्त समन्वित कार्य आवश्यक है। कार्डियक संकुचन के दौरान - सिस्टोल - पेशी कार्डियक वेंट्रिकल की गुहा कम हो जाती है, और, तदनुसार, इसमें दबाव बढ़ जाता है। उसी समय, पैपिलरी मांसपेशियों को काम में शामिल किया जाता है, जो रक्त के निकास को बाएं आलिंद में बंद कर देता है, जहां से यह फुफ्फुसीय परिसंचरण से बाहर निकलता है, ऑक्सीजन से समृद्ध होता है, और, तदनुसार, रक्त महाधमनी में प्रवेश करता है और आगे, धमनी वाहिकाओं के माध्यम से, सभी अंगों और ऊतकों तक पहुंचाया जाता है।
- ट्राइकसपिड (ट्राइकसपिड) वाल्व। इसमें तीन पंख होते हैं। दाएं अलिंद और निलय के बीच स्थित है।
- महाधमनी वॉल्व। जैसा कि ऊपर वर्णित है, यह बाएं वेंट्रिकल और महाधमनी के बीच स्थित है और रक्त को बाएं वेंट्रिकल में वापस जाने की अनुमति नहीं देता है। सिस्टोल के दौरान, यह खुलता है, उच्च दबाव में धमनी रक्त को महाधमनी में छोड़ता है, और डायस्टोल के दौरान, यह बंद हो जाता है, जो हृदय में रक्त के वापस प्रवाह को रोकता है।
- वाल्व फेफड़े के धमनी. यह दाएं वेंट्रिकल और फुफ्फुसीय धमनी के बीच स्थित है। महाधमनी वाल्व के समान, यह डायस्टोल के दौरान रक्त को हृदय (दाएं वेंट्रिकल) में लौटने से रोकता है।
आम तौर पर, हृदय के कार्य को निम्नानुसार दर्शाया जा सकता है। फेफड़ों में, रक्त ऑक्सीजन से समृद्ध होता है और हृदय में प्रवेश करता है, या यों कहें, इसके बाएं आलिंद (इसमें पतली मांसपेशियों की दीवारें होती हैं, और यह केवल एक "जलाशय" है)। बाएं आलिंद से, यह बाएं वेंट्रिकल (एक "शक्तिशाली मांसपेशी" द्वारा प्रतिनिधित्व किया जाता है जो रक्त की पूरी आने वाली मात्रा को बाहर निकालने में सक्षम होता है) में डालता है, जहां से यह महाधमनी के माध्यम से प्रणालीगत परिसंचरण के सभी अंगों (यकृत, मस्तिष्क) में फैलता है। अंग और अन्य) सिस्टोल अवधि के दौरान। ऑक्सीजन को कोशिकाओं में स्थानांतरित करने के बाद, रक्त कार्बन डाइऑक्साइड लेता है और हृदय में वापस आ जाता है, इस बार दाहिने आलिंद में। इसकी गुहा से, द्रव दाएं वेंट्रिकल में प्रवेश करता है और सिस्टोल के दौरान फुफ्फुसीय धमनी में और फिर फेफड़ों (फुफ्फुसीय परिसंचरण) में निष्कासित कर दिया जाता है। चक्र खुद को दोहराता है।
प्रोलैप्स क्या है और यह खतरनाक क्यों है? यह वाल्वुलर तंत्र के दोषपूर्ण संचालन की स्थिति है, जिसमें मांसपेशियों के संकुचन के दौरान, रक्त का बहिर्वाह पथ पूरी तरह से बंद नहीं होता है, और इसलिए, सिस्टोल अवधि के दौरान रक्त का हिस्सा हृदय में वापस आ जाता है। तो माइट्रल वाल्व प्रोलैप्स के साथ, सिस्टोल के दौरान द्रव आंशिक रूप से महाधमनी में प्रवेश करता है, और आंशिक रूप से वेंट्रिकल से वापस एट्रियम में धकेल दिया जाता है। रक्त की इस वापसी को regurgitation कहा जाता है। आमतौर पर, माइट्रल वाल्व की विकृति के साथ, परिवर्तन स्पष्ट नहीं होते हैं, इसलिए इस स्थिति को अक्सर आदर्श के एक प्रकार के रूप में माना जाता है।
माइट्रल वाल्व प्रोलैप्स के कारण
इस विकृति के दो मुख्य कारण हैं। उनमें से एक हृदय वाल्व के संयोजी ऊतक की संरचना में जन्मजात विकार है, और दूसरा पिछली बीमारियों या चोटों का परिणाम है।
- जन्मजात माइट्रल वाल्व प्रोलैप्स काफी सामान्य है और संयोजी ऊतक फाइबर की संरचना में एक वंशानुगत दोष से जुड़ा है जो वाल्व के आधार के रूप में काम करता है। इस विकृति के साथ, वाल्व को मांसपेशियों से जोड़ने वाले धागे (तार) लंबे हो जाते हैं, और वाल्व स्वयं नरम, अधिक लचीला और अधिक आसानी से खिंच जाते हैं, जो हृदय सिस्टोल के समय उनके ढीले बंद होने की व्याख्या करता है। ज्यादातर मामलों में, जन्मजात एमवीपी जटिलताओं और दिल की विफलता के बिना अनुकूल रूप से आगे बढ़ता है, इसलिए, इसे अक्सर शरीर की एक विशेषता माना जाता है, न कि एक बीमारी।
- हृदय रोग जो वाल्वों की सामान्य शारीरिक रचना में परिवर्तन का कारण बन सकते हैं:
- गठिया (आमवाती हृदय रोग)। एक नियम के रूप में, दिल का दौरा गले में खराश से पहले होता है, कुछ हफ़्ते के बाद गठिया (जोड़ों की क्षति) का हमला होता है। हालांकि, तत्वों की दृश्य सूजन के अलावा हाड़ पिंजर प्रणाली, हृदय वाल्व प्रक्रिया में शामिल होते हैं, जो स्ट्रेप्टोकोकस के बहुत अधिक विनाशकारी प्रभाव के संपर्क में होते हैं।
- इस्केमिक हृदय रोग, रोधगलन (हृदय की मांसपेशी)। इन बीमारियों के साथ, रक्त की आपूर्ति में गिरावट या इसके पूर्ण समाप्ति (मायोकार्डियल इंफार्क्शन के मामले में) में पैपिलरी मांसपेशियों सहित। तार टूट सकता है।
- छाती का आघात। छाती क्षेत्र में मजबूत वार वाल्वुलर जीवाओं के तेज अलगाव को भड़का सकते हैं, जो समय पर सहायता प्रदान नहीं करने पर गंभीर जटिलताएं पैदा करता है।
माइट्रल वाल्व प्रोलैप्स वर्गीकरण
पुनरुत्थान की गंभीरता के आधार पर माइट्रल वाल्व प्रोलैप्स का वर्गीकरण होता है।
- I डिग्री को सैश के तीन से छह मिलीमीटर के विक्षेपण की विशेषता है;
- II डिग्री को नौ मिलीमीटर तक विक्षेपण के आयाम में वृद्धि की विशेषता है;
- III डिग्री नौ मिलीमीटर से अधिक के विक्षेपण की गंभीरता की विशेषता है।
माइट्रल वाल्व प्रोलैप्स लक्षण
जैसा कि ऊपर उल्लेख किया गया है, अधिकांश मामलों में माइट्रल वाल्व प्रोलैप्स लगभग स्पर्शोन्मुख है और एक निवारक चिकित्सा परीक्षा के दौरान संयोग से इसका निदान किया जाता है।
माइट्रल वाल्व प्रोलैप्स के सबसे आम लक्षणों में शामिल हैं:
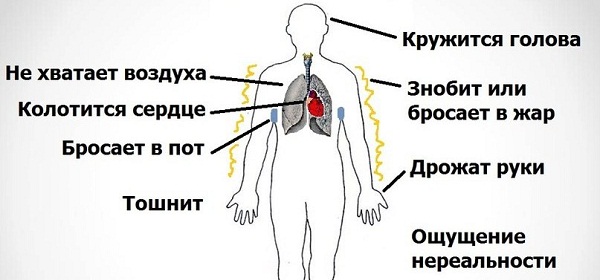
- कार्डियाल्जिया (दिल के क्षेत्र में दर्द)। यह लक्षण एमवीपी के लगभग 50% मामलों में होता है। दर्द आमतौर पर छाती के बाएं आधे हिस्से के क्षेत्र में स्थानीयकृत होता है। वे प्रकृति में अल्पकालिक और कई घंटों तक खिंचाव दोनों हो सकते हैं। दर्द आराम से या गंभीर भावनात्मक तनाव के साथ भी हो सकता है। हालांकि, हृदय संबंधी लक्षण की घटना को किसी उत्तेजक कारक के साथ जोड़ना अक्सर संभव नहीं होता है। यह ध्यान रखना महत्वपूर्ण है कि नाइट्रोग्लिसरीन लेने से दर्द बंद नहीं होता है, जो कोरोनरी हृदय रोग के साथ होता है;
- हवा की कमी का अहसास। मरीजों को "पूर्ण छाती" गहरी सांस लेने की एक अदम्य इच्छा होती है;
- दिल के काम में रुकावट की भावना (या तो बहुत दुर्लभ दिल की धड़कन, या, इसके विपरीत, तेज (टैचीकार्डिया);
- चक्कर आना और बेहोशी। वे हृदय ताल गड़बड़ी के कारण होते हैं (मस्तिष्क में रक्त के प्रवाह में अल्पकालिक कमी के साथ);
- सुबह और रात में सिरदर्द;
- बिना किसी कारण के तापमान में वृद्धि।
माइट्रल वाल्व प्रोलैप्स का निदान
एक नियम के रूप में, वाल्व प्रोलैप्स का निदान एक चिकित्सक या हृदय रोग विशेषज्ञ द्वारा गुदाभ्रंश के दौरान किया जाता है (एक स्टेथोफोनेंडोस्कोप के साथ दिल को सुनना), जो वे नियमित चिकित्सा परीक्षाओं के दौरान प्रत्येक रोगी पर करते हैं। दिल में बड़बड़ाहट ध्वनि की घटना के कारण होती है जब वाल्व खुलते और बंद होते हैं। यदि हृदय रोग का संदेह है, तो डॉक्टर अल्ट्रासाउंड डायग्नोस्टिक्स (अल्ट्रासाउंड) के लिए एक रेफरल देता है, जो आपको वाल्व की कल्पना करने, उसमें शारीरिक दोषों की उपस्थिति और पुनरुत्थान की डिग्री निर्धारित करने की अनुमति देता है। इलेक्ट्रोकार्डियोग्राफी (ईसीजी) वाल्व पत्रक के इस विकृति के साथ हृदय में होने वाले परिवर्तनों को प्रतिबिंबित नहीं करता है
माइट्रल वाल्व प्रोलैप्स के उपचार की रणनीति वाल्व लीफलेट्स के प्रोलैप्स की डिग्री और रेगुर्गिटेशन की मात्रा के साथ-साथ मनो-भावनात्मक और हृदय संबंधी विकारों की प्रकृति से निर्धारित होती है।
चिकित्सा में एक महत्वपूर्ण बिंदु रोगियों के लिए काम और आराम के नियमों का सामान्यीकरण, दैनिक दिनचर्या का अनुपालन है। लंबी (पर्याप्त) नींद पर ध्यान देना सुनिश्चित करें। पाठों के बारे में प्रश्न शारीरिक शिक्षाऔर खेल शारीरिक फिटनेस के संकेतकों का आकलन करने के बाद उपस्थित चिकित्सक द्वारा व्यक्तिगत रूप से तय किया जाना चाहिए। गंभीर पुनरुत्थान की अनुपस्थिति में मरीजों को बिना किसी प्रतिबंध के मध्यम शारीरिक गतिविधि और एक सक्रिय जीवन शैली दिखाई जाती है। सबसे पसंदीदा स्कीइंग, तैराकी, स्केटिंग, साइकिल चलाना। लेकिन झटकेदार प्रकार की गतिविधियों (मुक्केबाजी, कूद) से संबंधित गतिविधियों की अनुशंसा नहीं की जाती है। गंभीर माइट्रल रेगुर्गिटेशन के मामले में, खेल को contraindicated है।

माइट्रल वाल्व प्रोलैप्स के उपचार में एक महत्वपूर्ण घटक हर्बल दवा है, विशेष रूप से शामक (शांत करने वाले) पौधों पर आधारित: वेलेरियन, मदरवॉर्ट, नागफनी, लेडम, ऋषि, सेंट जॉन पौधा और अन्य।
हृदय वाल्व के रुमेटी घावों के विकास को रोकने के लिए, टॉन्सिल्लेक्टोमी (टॉन्सिल को हटाने) को क्रोनिक टॉन्सिलिटिस (टॉन्सिलिटिस) के मामले में संकेत दिया जाता है।
एमवीपी के लिए ड्रग थेरेपी का उद्देश्य अतालता, दिल की विफलता, साथ ही प्रोलैप्स (बेहोश करने की क्रिया) की अभिव्यक्तियों के रोगसूचक उपचार जैसी जटिलताओं का इलाज करना है।
गंभीर पुनरुत्थान के मामले में, साथ ही साथ संचार विफलता के अलावा, एक ऑपरेशन संभव है। एक नियम के रूप में, प्रभावित माइट्रल वाल्व को सुखाया जाता है, अर्थात वाल्वुलोप्लास्टी की जाती है। यदि यह कई कारणों से अप्रभावी या अक्षम्य है, तो कृत्रिम एनालॉग का आरोपण संभव है।
माइट्रल वाल्व प्रोलैप्स की जटिलताओं
- माइट्रल वाल्व की कमी। यह स्थिति आमवाती हृदय रोग की एक सामान्य जटिलता है। इस मामले में, वाल्वों के अधूरे बंद होने और उनके शारीरिक दोष के कारण, बाएं आलिंद में रक्त की महत्वपूर्ण वापसी होती है। रोगी कमजोरी, सांस लेने में तकलीफ, खांसी और कई अन्य चीजों से परेशान रहता है। ऐसी जटिलता के विकास की स्थिति में, वाल्व प्रतिस्थापन का संकेत दिया जाता है।
- एनजाइना पेक्टोरिस और अतालता के हमले। यह स्थिति एक असामान्य हृदय ताल, कमजोरी, चक्कर आना, दिल के काम में रुकावट की भावना, आंखों के सामने "हंस" रेंगने, बेहोशी के साथ है। इस विकृति के लिए गंभीर चिकित्सा उपचार की आवश्यकता होती है।
- संक्रामक अन्तर्हृद्शोथ। इस रोग में हृदय के वाल्व में सूजन आ जाती है।
माइट्रल वाल्व प्रोलैप्स की रोकथाम
सबसे पहले, इस बीमारी की रोकथाम के लिए, संक्रमण के सभी पुराने foci को साफ करना आवश्यक है - दांतेदार दांत, टॉन्सिलिटिस (संकेतों के अनुसार टॉन्सिल को निकालना संभव है) और अन्य। सर्दी, विशेष रूप से गले में खराश के इलाज के लिए समय पर नियमित रूप से वार्षिक चिकित्सा परीक्षाओं से गुजरना सुनिश्चित करें।
माइट्रल वाल्व प्रोलैप्स को कभी-कभी कार्डियक प्रोलैप्स कहा जाता है। हालांकि, अंग आगे को बढ़ाव प्राकृतिक उद्घाटन के माध्यम से एक गुहा से दूसरे में एक अंग का प्रवेश है।
यदि गर्भाशय और मलाशय के आगे को बढ़ाव होते हैं, तो हृदय के मामले में, हम हमेशा इसके एक निश्चित भाग के आगे बढ़ने के बारे में बात कर रहे हैं, न कि पूरे अंग के बारे में।
इसलिए, "हार्ट प्रोलैप्स" नहीं, बल्कि "वाल्व प्रोलैप्स" कहना अधिक सही है।
पैथोलॉजी की विशेषताएं
किस्मों
पिछली शताब्दी के साठ के दशक में कार्डियक अल्ट्रासाउंड के आगमन के बाद ही बाइसीपिड वाल्व के अविकसितता का वर्णन और उपचार किया जाने लगा। यह अध्ययन के दौरान था कि लोगों में वाल्वों की शिथिलता पाई गई थी। बेशक, यह रोग बहुत पहले प्रकट हुआ था, ऐसी स्थिति में होने वाली प्रक्रियाओं की समझ की कमी के कारण इसे केवल हृदय रोग के रूप में माना जाता था।
घटना के कारणों के आधार पर, ऐसी बीमारी को विभाजित किया जाता है:
जिस मात्रा में वाल्व आलिंद कक्ष में प्रवेश करता है, उसके आधार पर तीन प्रकार के प्रोलैप्स होते हैं:

इसमें 8 उपयोगी औषधीय पौधे, जो अतालता, दिल की विफलता, एथेरोस्क्लेरोसिस, कोरोनरी धमनी रोग, रोधगलन और कई अन्य बीमारियों के उपचार और रोकथाम में बेहद प्रभावी हैं। इस मामले में, केवल प्राकृतिक अवयवों का उपयोग किया जाता है, कोई रसायन और हार्मोन नहीं!
- प्रथम श्रेणी। वाल्व 5 मिमी तक आलिंद कक्ष में प्रवेश करता है;
- दूसरी उपाधि। वाल्व 6 - 10 मिमी तक आगे बढ़ जाता है;
- थर्ड डिग्री। वाल्व आलिंद के आंतरिक भाग में 10 मिमी से अधिक आगे बढ़ जाता है।

वाल्व आगे को बढ़ाव 1 डिग्री
चिकित्सकीय रूप से महत्वपूर्ण बाएं वेंट्रिकल के कक्ष से बाएं आलिंद के कक्ष में रक्त के पुनरुत्थान (रिवर्स फ्लो) की डिग्री है। वाल्व लीफलेट्स के ढीले संपर्क के परिणामस्वरूप, एक उद्घाटन बनता है, जिसके माध्यम से रक्त का हिस्सा वेंट्रिकल से आलिंद गुहा में वापस बहता है। यह छेद जितना बड़ा होगा, रक्त की मात्रा उतनी ही अधिक एट्रियम में वापस आ जाएगी।
नैदानिक अभिव्यक्तियाँ
बड़ी संख्या में रोगी जिनमें यह विकृति पाई गई, वे हृदय के अल्ट्रासाउंड के व्यापक उपयोग से जुड़े हैं। प्रोलैप्स के अधिकांश मामले खुद को चिकित्सकीय रूप से प्रकट नहीं करते हैं और शोध के दौरान एक खोज हैं।
संयोजी ऊतक के अविकसितता के अन्य लक्षणों की उपस्थिति में बाइसीपिड वाल्व के प्राथमिक (इडियोपैथिक) प्रोलैप्स की उपस्थिति पर संदेह किया जा सकता है, जैसे कि जोड़ों में गतिशीलता में वृद्धि, फ्लैट पैर, स्कोलियोसिस, कीप छाती।
अधिक बार यह विकृति शरीर के प्रकार के अस्थिर शरीर वाली महिलाओं में होती है, त्वचा की बढ़ी हुई लचीलापन हो सकती है। डॉक्टर नियमित जांच के दौरान इन सभी लक्षणों का पता लगा सकते हैं और निदान की पुष्टि करने के लिए, हृदय के अल्ट्रासाउंड का उल्लेख करना चाहिए। केवल अल्ट्रासाउंड की मदद से वाल्व की समस्याओं का पता लगाया जा सकता है।
इस बीमारी का क्लिनिक बहुत विविध है, कई मुख्य सिंड्रोम हैं, जिनमें से लक्षण रोगियों में विभिन्न संयोजनों में मौजूद हैं:
निदान
इस तरह की बीमारी का संदेह नैदानिक अभिव्यक्तियों के साथ-साथ परीक्षा के दौरान भी किया जा सकता है। दिल की बात सुनते समय, डॉक्टर सिस्टोलिक बड़बड़ाहट का पता लगाता है। ईसीजी के दौरान, आमतौर पर कोई बदलाव नहीं पाया जाता है। निदान की पुष्टि हृदय के अल्ट्रासाउंड द्वारा की जाती है।
अध्ययन के दौरान न केवल माइट्रल वाल्व लीफलेट्स के प्रोलैप्स की डिग्री और रक्त के वापसी प्रवाह (regurgitation) का निर्धारण करना महत्वपूर्ण है, भविष्यवाणी करने के लिए संभावित जटिलताएंऔर आगे की उपचार रणनीति का निर्धारण, myxomatous अध: पतन की उपस्थिति का निर्धारण करना आवश्यक है।
मायक्सोमेटस डिजनरेशन लीफलेट है जो 4 मिमी से अधिक मोटा होता है और वाल्व की इकोोजेनेसिटी कम हो जाती है।
जटिलताओं
बाइसीपिड वाल्व प्रोलैप्स की सभी जटिलताएं मुख्य रूप से चार मिलीमीटर से अधिक बाइसीपिड वाल्व लीफलेट्स की मोटाई वाले रोगियों में होती हैं और आवर्तक रक्त प्रवाह (regurgitation) के साथ दूसरी और तीसरी डिग्री के प्रोलैप्स की उपस्थिति में होती हैं।
सबसे आम निम्नलिखित जटिलताएँ हैं:
इलाज
रोग के कारण के उपचार के लिए - संयोजी ऊतक के गठन का उल्लंघन, वर्तमान में कोई विशिष्ट उपचार नहीं है। कई डॉक्टर मैग्नीशियम की तैयारी के अच्छे प्रभाव पर ध्यान देते हैं, वे संयोजी ऊतक को मजबूत करते हैं, और इसमें एक मूल्यवान शामक गुण भी होता है।
सहानुभूति तंत्रिका तंत्र के स्वर में वृद्धि के साथ, बी-ब्लॉकर्स, हर्बल सेडेटिव्स (नागफनी, मदरवॉर्ट, वेलेरियन) का लंबे समय से सफलतापूर्वक उपयोग किया गया है, और सिंथेटिक एंटीडिपेंटेंट्स का उपयोग किया जा सकता है। ये दवाएं संवहनी विकारों की अभिव्यक्ति को कम करती हैं, हृदय गति को सामान्य करती हैं।
दिल की विफलता के संकेत और बाइसीपिड वाल्व की अपर्याप्तता में आगे बढ़ने के विकास के मामले में, आगे के उपचार की रणनीति निर्धारित करने के लिए कार्डियक सर्जन से परामर्श करना आवश्यक है, माइट्रल वाल्व को बदलने और इस बीमारी से छुटकारा पाने के लिए आवश्यक हो सकता है।
उपरोक्त सभी को देखते हुए, यदि आप एक युवा महिला हैं, तो आपने जन्म के बाद से जोड़ों की गतिशीलता में वृद्धि की है, आप औसत ऊंचाई से ऊपर हैं, दयनीय काया, पतले हैं लंबी उंगलियां, त्वचा की लोच में वृद्धि, आपको प्रोलैप्स का समय पर पता लगाने के लिए हृदय के अल्ट्रासाउंड से गुजरना पड़ता है।
कई निदान मामलों में, इस विकृति को उपचार की आवश्यकता नहीं होती है, और रोग की प्रगति की निगरानी आवश्यक है। ऐसे मामलों में जहां प्रारंभिक अवस्था में हृदय के कार्य में गंभीर परिवर्तन का पता चलता है, रोग की गंभीर जटिलताओं से बचा जा सकता है। यदि चिकित्सा उपचार की आवश्यकता है, और उन मामलों में भी जहां वाल्व प्रतिस्थापन की आवश्यकता है, प्रारंभिक उपचार प्रभावी होगा।
रोगी मारिया, 28 वर्ष।वह छाती के बाईं ओर दर्द, अनिद्रा, चक्कर आने की शिकायत लेकर चिकित्सक के पास आई। सबसे बढ़कर, वह अपने दिल के "लुप्त होने" और अपने स्वास्थ्य की स्थिति के लिए डर के बारे में चिंतित थी। डॉक्टर को रोगी से पता चला कि बचपन से ही वह अपने साथियों के बीच असामान्य जोड़ों द्वारा प्रतिष्ठित थी जो सामान्य से अधिक मुड़े हुए थे। उसकी स्थिति के कारण के रूप में, लड़की ने स्कोलियोसिस ग्रहण किया।
डॉक्टर ने रोगी की उच्च वृद्धि, पतली लंबी उंगलियों की ओर ध्यान आकर्षित किया और संयोजी ऊतक के जन्मजात अविकसितता की उपस्थिति पर संदेह किया। गुदाभ्रंश के दौरान, चिकित्सक ने सिस्टोलिक बड़बड़ाहट को सुना, रोगी को एक अतिरिक्त परीक्षा निर्धारित की। ईसीजी ने कोई परिवर्तन नहीं दिखाया, हृदय के अल्ट्रासाउंड से माइट्रल वाल्व प्रोलैप्स का पता चला, वाल्व की मोटाई नहीं बदली गई।
रोगी को हर्बल शामक का एक कोर्स निर्धारित किया गया था, ताजी हवा में चलने और सुधार करने के लिए अधिक समय देने की सिफारिश की गई थी भावनात्मक स्थितिएक डांस क्लब के लिए साइन अप करें। मारिया ने इन सभी सिफारिशों का पालन किया और 6 महीने बाद दूसरी परीक्षा के लिए आई। रोग के सभी लक्षण गायब हो गए, रोगी को हर साल निवारक उद्देश्यों के लिए हृदय रोग विशेषज्ञ द्वारा जांच करने और परिवर्तनों की गतिशीलता की निगरानी के लिए हृदय की अल्ट्रासाउंड परीक्षा की सिफारिश की गई थी।
संक्षिप्त संदर्भ:माइट्रल वॉल्व प्रोलैप्स सबसे अधिक बार स्पर्शोन्मुख होता है, लेकिन अगर किसी व्यक्ति को अपने स्वास्थ्य में कोई बदलाव महसूस होता है, तो उपचार आवश्यक है।
किसी भी मामले में, हृदय वाल्व रोग और अन्य हृदय रोगों वाले प्रत्येक व्यक्ति को अल्ट्रासाउंड का उपयोग करके चिकित्सा पर्यवेक्षण और हृदय समारोह की आवधिक निगरानी की आवश्यकता होती है।
के साथ संपर्क में
हार्ट वाल्व प्रोलैप्स: कारण, मुख्य लक्षण, निदान और उपचार के आधुनिक तरीके
आगे को बढ़ाववाल्वुलर हृदय रोग हृदय वाल्वों का सबसे आम और अक्सर पूरी तरह से हानिरहित विकृति है, जिसमें, हृदय के संकुचन के दौरान, वाल्व पत्रक का असामान्य फलाव होता है। अन्य हृदय वाल्वों के आगे बढ़ने की तुलना में माइट्रल वाल्व प्रोलैप्स अधिक आम है।
प्रोलैप्सड हृदय वाल्व का मुख्य कारण संयोजी ऊतक की जन्मजात कमजोरी है जो वाल्व बनाता है। ज्यादातर मामलों में, वाल्वुलर हृदय रोग किसी भी लक्षण का कारण नहीं बनता है। कम सामान्यतः, प्रोलैप्स के लक्षण सीने में दर्द, "हृदय के काम में रुकावट", चक्कर आना, कमजोरी आदि की भावना हो सकती है।
आमतौर पर, वाल्वुलर प्रोलैप्स का एक अनुकूल कोर्स होता है और इसके लिए किसी विशेष उपचार की आवश्यकता नहीं होती है, हालांकि, दुर्लभ मामलों में, यह हृदय की लय के उल्लंघन से जटिल हो सकता है (
), वाल्वुलर अपर्याप्तता का विकास, आदि।
प्रोलैप्स के किसी न किसी रूप में, जिसमें हृदय का काम काफी बाधित होता है, दवाओं के साथ या सर्जिकल ऑपरेशन की मदद से उपचार की आवश्यकता होती है।
हृदय वाल्व क्या हैं?
 दिल के वाल्व जंगम फ्लैप होते हैं जिनमें अलग-अलग तत्व होते हैं ( कमरबंद), उन छिद्रों को अवरुद्ध करना जिनके माध्यम से हृदय के एक भाग से दूसरे भाग में रक्त प्रवाहित होता है।
दिल के वाल्व जंगम फ्लैप होते हैं जिनमें अलग-अलग तत्व होते हैं ( कमरबंद), उन छिद्रों को अवरुद्ध करना जिनके माध्यम से हृदय के एक भाग से दूसरे भाग में रक्त प्रवाहित होता है।
वाल्व का कार्य रक्त के प्रवाह को नियंत्रित करना है। बोला जा रहा है सरल शब्दों में: हृदय को एक साधारण पंप के रूप में माना जा सकता है जो द्रव को पंप करता है। किसी भी अन्य नैनोकणों की तरह, हृदय में वाल्वों की एक प्रणाली होती है जो द्रव को गुजरने देती है ( रक्त) पम्पिंग की दिशा में और इसे पीछे न जाने दें। हृदय की मांसपेशियों के संकुचन के दौरान, हृदय से दबाव में रक्त बाहर निकलता है - हृदय के संकुचन के समय इस दिशा में रक्त की गति को नियंत्रित करने वाले वाल्व खुलते हैं। संकुचन के तुरंत बाद, हृदय आराम करता है और उसमें दबाव कम हो जाता है - इस समय, वाल्व बंद हो जाता है और रक्त को हृदय में वापस नहीं जाने देता है।
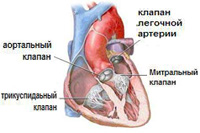
हृदय में 4 वाल्व होते हैं:
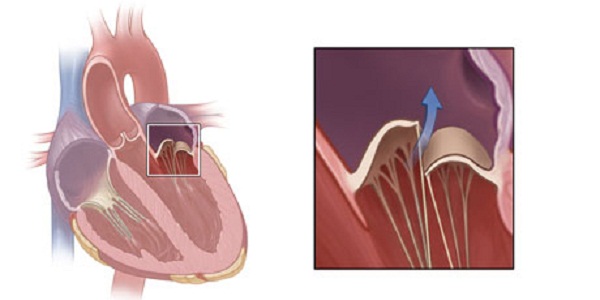
1. माइट्रल वाल्वबाएं वेंट्रिकल और बाएं आलिंद के बीच स्थित है और इसमें 2 वाल्व होते हैं ( आगे और पीछे) माइट्रल वाल्व के पत्रक टेंडन फिलामेंट्स - कॉर्ड्स द्वारा बाएं वेंट्रिकल की दीवार से जुड़े होते हैं। तार, बदले में, छोटी मांसपेशी संरचनाओं से जुड़े होते हैं - पैपिलरी मांसपेशियां। कॉर्ड और पैपिलरी मांसपेशियों के सामान्य कामकाज की स्थिति में, हृदय के संकुचन के दौरान, माइट्रल वाल्व लीफलेट कसकर बंद हो जाते हैं, वेंट्रिकल या एट्रियम की ओर नहीं झुकते या उभारते नहीं हैं, ताकि रक्त केवल एट्रियम से आलिंद में प्रवाहित हो सके। निलय, लेकिन विपरीत दिशा में प्रवाहित नहीं हो सकते। माइट्रल वाल्व प्रोलैप्स के साथ, इसके एक या दोनों क्यूप्स बाएं आलिंद की गुहा में उभारते हैं और बहुत कसकर बंद नहीं होते हैं, जिसके कारण रक्त का हिस्सा वेंट्रिकल से वापस आलिंद में वापस आ जाता है। सबसे आम माइट्रल वाल्व के पूर्वकाल पत्रक का आगे को बढ़ाव है।
2. ट्राइकसपिड ( या त्रिकपर्दी) वाल्वदाएं वेंट्रिकल और दाएं अलिंद के बीच स्थित एक वाल्व है। यह बिल्कुल माइट्रल वॉल्व की तरह काम करता है।
3. महाधमनी वाल्वबाएं वेंट्रिकल और महाधमनी के बीच स्थित है। महाधमनी वाल्व रक्त को महाधमनी से बाएं वेंट्रिकल में लौटने से रोकता है।
4. पल्मोनरी वाल्वदिल के दाहिने वेंट्रिकल और फुफ्फुसीय ट्रंक के बीच स्थित है। फुफ्फुसीय वाल्व फेफड़ों के जहाजों से दाएं वेंट्रिकल में रक्त की वापसी को रोकता है।
प्रोलैप्सड हार्ट वॉल्व के कारण
जब हृदय वाल्व का आगे को बढ़ाव दिखाई देता है, तो उसके आधार पर प्राथमिक और द्वितीयक आगे को बढ़ाव होते हैं:
1. प्राथमिक आगे को बढ़ाववाल्व जन्मजात होता है, अक्सर विरासत में मिलता है और संयोजी ऊतक की संरचना में एक आनुवंशिक दोष के कारण होता है जो वाल्व लीफलेट और टेंडन कॉर्ड बनाता है। संयोजी ऊतक की संरचना के इस तरह के उल्लंघन को मायक्सोमेटस डिजनरेशन कहा जाता है।
2. माध्यमिक ( अधिग्रहीत) आगे को बढ़ावहृदय वाल्व छाती के आघात, और अन्य कारणों के परिणामस्वरूप प्रकट होता है। इस मामले में, आलिंद गुहा में हृदय वाल्व के क्यूप्स की शिथिलता का कारण कण्डरा जीवा की सूजन या टूटना है।
प्रोलैप्सड हार्ट वॉल्व के लक्षण और संकेत
 जन्मजात ट्राइकसपिड प्रोलैप्स ( त्रिकपर्दी) वाल्व, महाधमनी वाल्व, या फुफ्फुसीय वाल्व, एक नियम के रूप में, कोई लक्षण नहीं दिखाता है, और अन्य कारणों से जांच के दौरान संयोग से पता चला है। इस तथ्य के कारण कि जन्मजात आगे को बढ़ाव के साथ, रक्त परिसंचरण आमतौर पर थोड़ा परेशान होता है, इसके लिए किसी उपचार की आवश्यकता नहीं होती है।
जन्मजात ट्राइकसपिड प्रोलैप्स ( त्रिकपर्दी) वाल्व, महाधमनी वाल्व, या फुफ्फुसीय वाल्व, एक नियम के रूप में, कोई लक्षण नहीं दिखाता है, और अन्य कारणों से जांच के दौरान संयोग से पता चला है। इस तथ्य के कारण कि जन्मजात आगे को बढ़ाव के साथ, रक्त परिसंचरण आमतौर पर थोड़ा परेशान होता है, इसके लिए किसी उपचार की आवश्यकता नहीं होती है।
अन्य हृदय वाल्वों के आगे बढ़ने की तुलना में माइट्रल वाल्व प्रोलैप्स अधिक सामान्य है, इसलिए हम इसे और अधिक विस्तार से देखेंगे।
माइट्रल वाल्व प्रोलैप्स
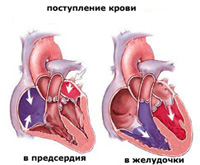 ज्यादातर मामलों में, जन्मजात माइट्रल वाल्व प्रोलैप्स मौन होता है और इसके कोई लक्षण नहीं होते हैं। कुछ मामलों में, जन्मजात माइट्रल वाल्व प्रोलैप्स के निम्नलिखित लक्षण और संकेत हो सकते हैं:
ज्यादातर मामलों में, जन्मजात माइट्रल वाल्व प्रोलैप्स मौन होता है और इसके कोई लक्षण नहीं होते हैं। कुछ मामलों में, जन्मजात माइट्रल वाल्व प्रोलैप्स के निम्नलिखित लक्षण और संकेत हो सकते हैं:
1.
"हृदय के काम में रुकावट" की भावना: हृदय के "लुप्त होने" की अवधि, दिल की धड़कन का तेज या धीमा होना, हृदय का गैर-लयबद्ध संकुचन, आदि।
2. दिल के क्षेत्र में दर्द, जो थोड़े समय के लिए छुरा घोंपना, या दर्द और लंबे समय तक हो सकता है ( कई घंटे तक) सीने में दर्द शारीरिक गतिविधि से जुड़ा नहीं है, नाइट्रोग्लिसरीन लेने के बाद दूर नहीं होता है, भावनात्मक रूप से प्रकट या तेज हो सकता है।
माइट्रल वाल्व प्रोलैप्स के साथ गर्भावस्था और प्रसव
एक नियम के रूप में, माइट्रल वाल्व प्रोलैप्स के साथ प्रसव जटिलताओं के बिना आगे बढ़ता है, बच्चा शरीर के सामान्य वजन और समय पर पैदा होता है।
गर्भावस्था की योजना के दौरान, माइट्रल वाल्व प्रोलैप्स वाली महिला को इकोकार्डियोग्राफी की सिफारिश की जा सकती है, जो वापस लौटने वाले रक्त की मात्रा को स्पष्ट करेगी ( ऊर्ध्वनिक्षेप), और, तदनुसार, माइट्रल वाल्व अपर्याप्तता की डिग्री।
गर्भावस्था और बच्चे के जन्म के दौरान माइट्रल वाल्व प्रोलैप्स की जटिलताएं अत्यंत दुर्लभ हैं, लेकिन आपको अपने डॉक्टर या हृदय रोग विशेषज्ञ के साथ उन्हें विकसित करने के जोखिम के बारे में और चर्चा करनी चाहिए।
किन मामलों में आपको तुरंत डॉक्टर से संपर्क करना चाहिए?
 यदि आप निम्नलिखित लक्षणों का अनुभव करते हैं, तो आपको जल्द से जल्द चिकित्सा सहायता लेनी चाहिए:
यदि आप निम्नलिखित लक्षणों का अनुभव करते हैं, तो आपको जल्द से जल्द चिकित्सा सहायता लेनी चाहिए:
1.
स्वास्थ्य में अचानक गिरावट, कमजोरी, सांस लेने में तकलीफ, मुंह से बुदबुदाती सांस या झाग का दिखना। इन लक्षणों से संकेत मिलता है कि रक्त की एक महत्वपूर्ण मात्रा बाएं वेंट्रिकल से बाएं आलिंद में लौट रही है ( ऊर्ध्वनिक्षेप), जिसके कारण फेफड़ों में रक्त का ठहराव हो गया ( फुफ्फुसीय शोथ).
2. बेहोशी ( बेहोशी) मस्तिष्क को अपर्याप्त रक्त आपूर्ति का परिणाम है, जो हृदय की लय के उल्लंघन के कारण हो सकता है ( अतालता).
3. शरीर के तापमान में वृद्धि, जोड़ों में दर्द, गंभीर कमजोरी। ये लक्षण संक्रामक एंडोकार्टिटिस के विकास का संकेत दे सकते हैं, जो माइट्रल वाल्व प्रोलैप्स की जटिलताओं में से एक है।
4. प्रदर्शन में कमी, थकान में वृद्धि, कमजोरी, मामूली भार के बाद सांस की तकलीफ: ये सभी लक्षण दिल की विफलता के संभावित विकास का संकेत देते हैं।
प्रोलैप्सड हृदय वाल्व का निदान
 यदि हृदय के वाल्वों के आगे बढ़ने के लक्षण दिखाई देते हैं, तो आपको एक सामान्य चिकित्सक या हृदय रोग विशेषज्ञ से परामर्श करना चाहिए जो एक परीक्षा करेगा, हृदय की सुनेगा और यदि आवश्यक हो, तो अन्य विशेषज्ञों से अतिरिक्त तरीके या सलाह लिखेंगे ( उदाहरण के लिए एक न्यूरोलॉजिस्ट).
यदि हृदय के वाल्वों के आगे बढ़ने के लक्षण दिखाई देते हैं, तो आपको एक सामान्य चिकित्सक या हृदय रोग विशेषज्ञ से परामर्श करना चाहिए जो एक परीक्षा करेगा, हृदय की सुनेगा और यदि आवश्यक हो, तो अन्य विशेषज्ञों से अतिरिक्त तरीके या सलाह लिखेंगे ( उदाहरण के लिए एक न्यूरोलॉजिस्ट).
माइट्रल वाल्व प्रोलैप्स के निदान के लिए मुख्य तरीके हैं:
1. दिल का अल्ट्रासाउंड ( इकोकार्डियोग्राफी, इको-केजी) और डॉपलर इकोकार्डियोग्राफी- माइट्रल वाल्व प्रोलैप्स की डिग्री, साथ ही माइट्रल वाल्व अपर्याप्तता की उपस्थिति और डिग्री निर्धारित करने की अनुमति दें, जो कि regurgitation द्वारा प्रकट होता है ( वेंट्रिकल से एट्रियम में रक्त का मार्ग).
2. इलेक्ट्रोकार्डियोग्राफी ( ईसीजी) आपको हृदय के काम में कुछ विकारों की पहचान करने की अनुमति देता है, जो अप्रत्यक्ष रूप से माइट्रल वाल्व प्रोलैप्स का संकेत दे सकता है: हृदय ताल गड़बड़ी ( अतालता), बड़ी संख्या में हृदय के असाधारण संकुचन की उपस्थिति ( एक्सट्रैसिस्टोल) और आदि।
3. होल्टर ईसीजी ( लगाम) - यह जांच का एक तरीका है जो डॉक्टर को दिन के दौरान दिल के काम की निगरानी करने की अनुमति देता है। ऐसा करने के लिए, डॉक्टर छाती की पूर्वकाल सतह की त्वचा पर इलेक्ट्रोड स्थापित करेगा, जिसकी जानकारी पोर्टेबल रिसीवर पर दर्ज की जाएगी। जिस दिन होल्टर का उत्पादन किया जाएगा, उस दिन आपको सामान्य होल्टर रखना चाहिए।
माइट्रल वाल्व प्रोलैप्स उपचार
 अधिकांश मामलों में, जन्मजात माइट्रल वाल्व प्रोलैप्स को विशेष उपचार की आवश्यकता नहीं होती है।
अधिकांश मामलों में, जन्मजात माइट्रल वाल्व प्रोलैप्स को विशेष उपचार की आवश्यकता नहीं होती है।
निम्नलिखित मामलों में माइट्रल वाल्व प्रोलैप्स का उपचार आवश्यक है: क्षिप्रहृदयता) और कार्डियक अतालता ( अतालता), कायिक विकारों का बार-बार आना ( सीने में दर्द, चक्कर आना, बेहोशी, आदि।), गंभीर माइट्रल वाल्व अपर्याप्तता और कुछ अन्य की उपस्थिति। उपस्थित चिकित्सक द्वारा माइट्रल वाल्व प्रोलैप्स के उपचार की आवश्यकता का व्यक्तिगत रूप से मूल्यांकन किया जाता है।
जन्मजात माइट्रल वाल्व प्रोलैप्स के लिए, निम्नलिखित दवाएं निर्धारित की जा सकती हैं:
1. एड्रेनोब्लॉकर्स (एटेनोलोल, प्रोप्रानोलोल, आदि।) लगातार दिल की धड़कन के मामले में निर्धारित है ( क्षिप्रहृदयता) और अतालता की रोकथाम के लिए।
2. मैग्नीशियम युक्त तैयारी (उदा. मैगनेरोट) माइट्रल वाल्व प्रोलैप्स और वनस्पति-संवहनी डिस्टोनिया के लक्षणों वाले रोगियों की भलाई में सुधार ( चक्कर आना, बेहोशी, दिल में दर्द, अत्यधिक पसीना, शरीर का तापमान कम होना आदि।)
3. विटामिन:निकोटिनमाइड ( विट.आरआर), थायमिन ( विट। पहले में), राइबोफ्लेविन ( विट.बी2) और आदि।
शल्य चिकित्सामाइट्रल वाल्व प्रोलैप्स केवल गंभीर माइट्रल वाल्व अपर्याप्तता के मामले में निर्धारित किया जाता है ( गंभीर पुनरुत्थान के साथ) और इसमें प्रोस्थेटिक्स शामिल हैं ( प्रतिस्थापन) माइट्रल वाल्व।
अधिग्रहित माइट्रल वाल्व प्रोलैप्स का उपचार इसके विकास के कारण और रक्त के पुनरुत्थान की डिग्री पर निर्भर करता है। महत्वपूर्ण माइट्रल रेगुर्गिटेशन के साथ ( निलय से आलिंद में लौटने वाले रक्त की बड़ी मात्रा) हृदय वाल्व सर्जरी की आवश्यकता है।
जन्मजात माइट्रल वाल्व प्रोलैप्स के लिए विशेष सिफारिशें
जन्मजात माइट्रल वाल्व प्रोलैप्स वाले सभी लोगों की सिफारिश की जाती है:
1.
मौखिक स्वच्छता का ध्यानपूर्वक पालन करें: अपने दांतों को दिन में दो बार ब्रश करें, दंत सोता का उपयोग करें, और वर्ष में 2 बार दंत चिकित्सक के पास जाएँ। इन उपायों से माइट्रल वाल्व प्रोलैप्स - संक्रामक एंडोकार्टिटिस की गंभीर जटिलताओं में से एक के विकास के जोखिम को कम किया जा सकता है।
2. शराब, कॉफी और धूम्रपान से बचें या सीमित करें, क्योंकि ये पदार्थ हृदय ताल गड़बड़ी के जोखिम को बढ़ाते हैं ( अतालता का विकास).
जन्मजात माइट्रल वाल्व प्रोलैप्स में शारीरिक गतिविधि और खेल
 जन्मजात माइट्रल वाल्व प्रोलैप्स वाले लगभग सभी लोगों को मध्यम शारीरिक गतिविधि की अनुमति होती है, जो इसमें होती है दिनचर्या या रोज़मर्रा की ज़िंदगी. शारीरिक शिक्षा के लिए माइट्रल वाल्व प्रोलैप्स वाले बच्चे को भर्ती करने का मुद्दा उपस्थित चिकित्सक के साथ तय किया जाना चाहिए, जो बच्चे के स्वास्थ्य और जटिलताओं के जोखिम का आकलन करेगा। एक नियम के रूप में, सीधी माइट्रल वाल्व प्रोलैप्स के साथ, शारीरिक शिक्षा ( साथ ही तैराकी, एरोबिक्स) की अनुमति है और उपयोगी भी।
जन्मजात माइट्रल वाल्व प्रोलैप्स वाले लगभग सभी लोगों को मध्यम शारीरिक गतिविधि की अनुमति होती है, जो इसमें होती है दिनचर्या या रोज़मर्रा की ज़िंदगी. शारीरिक शिक्षा के लिए माइट्रल वाल्व प्रोलैप्स वाले बच्चे को भर्ती करने का मुद्दा उपस्थित चिकित्सक के साथ तय किया जाना चाहिए, जो बच्चे के स्वास्थ्य और जटिलताओं के जोखिम का आकलन करेगा। एक नियम के रूप में, सीधी माइट्रल वाल्व प्रोलैप्स के साथ, शारीरिक शिक्षा ( साथ ही तैराकी, एरोबिक्स) की अनुमति है और उपयोगी भी।
पेशेवर खेलों में जन्मजात माइट्रल वाल्व प्रोलैप्स वाले लोगों का प्रवेश व्यक्तिगत रूप से तय किया जाता है।
माइट्रल वाल्व प्रोलैप्स इसके क्यूप्स और मस्कुलोस्केलेटल तंत्र में एक शारीरिक परिवर्तन है, जो कम स्वर, शिथिलता में व्यक्त किया जाता है। नतीजतन, कार्यात्मक उद्देश्य का उल्लंघन होता है: वेंट्रिकुलर सिस्टोल के दौरान बाएं एट्रियोवेंट्रिकुलर छिद्र का ढीला बंद होना।
माइट्रल वाल्व प्रोलैप्स का उपचार संरचनात्मक विकारों के पहचाने गए कारणों और रक्त प्रवाह पर प्रभाव की डिग्री पर निर्भर करता है। पैथोलॉजी हृदय रोगों के निदान के अभ्यास में अल्ट्रासाउंड उपकरणों के व्यापक उपयोग की उपलब्धि बन गई है। पूर्ण रूप से स्वस्थ लोगों में से 1/5 में अपूर्ण वाल्व पाए जाते हैं।
अधिकांश रोगियों को किसी भी विशिष्ट लक्षण का अनुभव नहीं होता है। कुछ मामलों में, प्रोलैप्स के साथ, अतालता के हमले होते हैं, हृदय के क्षेत्र में दर्द होता है। रिश्ते की पुष्टि करने के लिए, रोगी को एंडोकार्डियम को प्रभावित करने वाले विभिन्न रोगों की पहचान करनी चाहिए और उन्हें बाहर करना चाहिए।
माइट्रल वाल्व की संरचना और कार्यों का मूल्य
की पढ़ाई विभिन्न विकल्पप्रोलैप्स ने निष्कर्ष निकाला कि इसे हृदय के कक्षों के विकास की जन्मजात विशेषताओं के लिए जिम्मेदार ठहराया जाना चाहिए। वाल्व में आगे और पीछे के फ्लैप होते हैं। वे पतले तंतु-जीवों की सहायता से पैपिलरी पेशियों द्वारा हृदय की दीवार से जुड़े होते हैं। साथ में, ये संरचनाएं बाएं वेंट्रिकुलर सिस्टोल के दौरान एट्रियोवेंट्रिकुलर छिद्र को कसकर बंद करना सुनिश्चित करती हैं। यह क्रिया बाएं आलिंद में रक्त के बैकफ्लो को रोकती है।
पूर्वकाल का पत्ता अक्सर अपना स्वर खो देता है और झड़ जाता है। अंतर्गत उच्च दबाववेंट्रिकल की गुहा में रक्त, क्यूप्स एट्रियम के साथ संचार को पूरी तरह से बंद नहीं करते हैं। इसलिए, प्रवाह का हिस्सा रिटर्न (regurgitation की प्रक्रिया)।
माइट्रल रेगुर्गिटेशन की अल्ट्रासाउंड तस्वीर
वाल्वों के फलाव के आकार (5 मिमी से 10 या अधिक) के अनुसार तीन डिग्री की मौजूदा परिभाषा वर्तमान में उपचार पर निर्णय लेते समय मायने नहीं रखती है। हृदय रोग विशेषज्ञ रक्त के वापसी भाग की मात्रा में अधिक रुचि रखते हैं। यह वह हिस्सा है जो महाधमनी को "नहीं मिलता" और रक्त परिसंचरण में भाग नहीं लेता है। अवशिष्ट मात्रा जितनी अधिक होगी, प्रोलैप्स का प्रभाव उतना ही अधिक स्पष्ट होगा।
ज्यादातर मामलों में, गंभीर खतरनाक उल्लंघनकोई प्रचलन नहीं है।
क्या इलाज की जरूरत है?
चूंकि यह सिद्ध हो चुका है कि माइट्रल वाल्व स्वयं को चोट नहीं पहुंचाता है, उपचार निम्नलिखित क्षेत्रों से संबंधित हो सकता है:
- वनस्पति न्युरोसिस की चिकित्सा, आगे को बढ़ाव का पता लगाने के बाद भय की भावना से छुटकारा;
- एंडोकार्टिटिस, आमवाती हृदय रोग का उपचार, जिससे समान वाल्व परिवर्तन होते हैं;
- दिल की विफलता के प्रारंभिक लक्षणों का समय पर इलाज, विघटित रोगों के मामलों में अतालता;
- परिसंचरण विफलता की प्रगति को रोकने के लिए शल्य चिकित्सा द्वारा सकल वाल्वुलर परिवर्तनों का उद्देश्यपूर्ण उन्मूलन।
क्या जन्मजात प्रोलैप्स का इलाज किया जाना चाहिए?
परीक्षा के दौरान एक बच्चे में जन्मजात परिवर्तन (प्राथमिक) पाए जाते हैं। सबसे अधिक बार, ये संयोजी ऊतक की गैर-खतरनाक संरचनात्मक विशेषताएं हैं, जो विरासत में मिली हैं। वे बच्चे के बाद के विकास को प्रभावित नहीं करते हैं।
लेकिन बाल रोग विशेषज्ञ तंत्रिका तंत्र के सहवर्ती कार्यात्मक विकृति पर ध्यान देने की सलाह देते हैं, जो वनस्पति-संवहनी डिस्टोनिया में व्यक्त किया जाता है। यह न्यूरोलॉजिकल प्रोफाइल के लक्षण हैं जो सामने आते हैं और एक वयस्क में रहते हैं।
इन मामलों में, रोगी की माइट्रल वाल्व प्रोलैप्स के लिए उपचार शुरू करने की इच्छा गलत है, क्योंकि चिकित्सा अनावश्यक और हानिकारक भी है। दवाओंजो दिल को प्रभावित करता है। केंद्रीय तंत्रिका तंत्र को प्रभावित करने वाली दवाओं के उपयोग के कारण संबंध और उपयुक्तता की व्याख्या करना आवश्यक है।
जन्मजात आगे को बढ़ाव वाले लोगों को शारीरिक गतिविधि को सीमित करने की आवश्यकता नहीं है। पेशेवर खेलों में संलग्न होने की इच्छा के लिए डॉक्टर से अतिरिक्त परामर्श और तनाव परीक्षण की आवश्यकता होगी। सिफारिश नहीं की गई विभिन्न प्रकारकुश्ती, लंबी छलांग और ऊंची छलांग (शरीर के तेज झटके से जुड़ा भार)।

बच्चों को शारीरिक शिक्षा, तैराकी, बाहरी खेलों में भाग लेने के लिए प्रोत्साहित किया जाता है
बुरा महसूस होने पर क्या करें?
दिल की धड़कन, दिल के क्षेत्र में दर्द दर्द, अनिद्रा, चिड़चिड़ापन की उपस्थिति में, लेकिन सामान्य ईसीजी और अल्ट्रासाउंड परिणाम:
- आराम व्यवस्था को व्यवस्थित करना आवश्यक है, रात की पाली में काम करने से इनकार करना बेहतर है;
- कॉफी पीना बंद करो मादक पेय, मजबूत चाय, गर्म मसाले, अचार;
- हल्के शामक प्रभाव के लोक उपचार के साथ उपचार की सिफारिश की जाती है (वेलेरियन रूट, मदरवॉर्ट, ऋषि, नागफनी के टिंचर और काढ़े, हर्बल चायटकसाल और नींबू बाम के साथ), आप किसी फार्मेसी (नोवो पासिट, मदरवॉर्ट फोर्ट) से तैयार दवाओं का उपयोग कर सकते हैं या इसे स्वयं पका सकते हैं;
- मैग्नीशियम युक्त दवाओं (मैग्नेरॉट, विटामिन मैग्नीशियम बी 6) के साथ तंत्रिका तंत्र की उत्तेजना को हटा दिया जाता है।
यदि परीक्षा ईसीजी पर बिगड़ा हुआ मायोकार्डियल मेटाबॉलिज्म, रिपोलराइजेशन प्रक्रियाओं में बदलाव, वेंट्रिकुलर अतालता, क्यू-टी अंतराल को लंबा करने के रूप में इस तरह के बदलाव दिखाती है, तो रोगियों को निर्धारित किया जाता है:
- फिजियोथेरेपी अभ्यास;
- ऑक्सीजन संतृप्ति के साथ स्नान, जड़ी बूटियों का काढ़ा;
- एक विशेषज्ञ के साथ मनोचिकित्सा कक्षाएं, ऑटो-प्रशिक्षण में महारत हासिल करना;
- फिजियोथेरेपी तकनीक (ब्रोमीन के साथ कॉलर ज़ोन वैद्युतकणसंचलन);
- पीठ की मालिश और ग्रीवारीढ़ की हड्डी;
- एक्यूपंक्चर

नसों और हृदय को शांत करता है
सहवर्ती मायोकार्डियल विकारों के लिए ड्रग थेरेपी
सामान्य टॉनिक और शामक के अलावा, संकेतों के अनुसार, डॉक्टर मायोकार्डियल कोशिकाओं में चयापचय में सुधार के लिए दवाओं को निर्धारित करता है:
- कार्निटाइन,
- विटालीन,
- टिसन,
- पनांगिन या एस्परकम,
- कोएंजाइम क्यू,
- राइबॉक्सिन।
यह ध्यान दिया जाना चाहिए कि इन दवाईआवेदन के परिणामों के आधार पर पर्याप्त पुष्टि आधार नहीं है। हालांकि, रोगी उन्हें प्रभावी पाते हैं। 2-3 महीनों के लिए निरंतर पाठ्यक्रमों का उपयोग करने की सिफारिश की जाती है।
अतालता के लिए, डॉक्टर एक छोटी खुराक में कमजोर बीटा-ब्लॉकर्स निर्धारित करता है।
ईसीजी अध्ययन के नियंत्रण में चिकित्सा प्रक्रियाएं की जाती हैं। उपरोक्त चिकित्सा का उद्देश्य स्वायत्त और कार्डियोन्यूरोटिक विकारों की भरपाई करना है, लेकिन इसका संबंध माइट्रल वाल्व से नहीं है।
सूजन संबंधी बीमारियों के कारण होने वाले प्रोलैप्स के लिए थेरेपी
माइट्रल वाल्व प्रोलैप्स वाले मरीजों को सलाह दी जाती है कि वे खुद को सर्दी से बचाएं, हमेशा टॉन्सिलिटिस का इलाज करें, सूजन के पुराने फॉसी के पुनर्वास की निगरानी करें (दांतेदार दांत, साइनसिसिस, एडनेक्सिटिस, मूत्र पथ के रोग, और अन्य)। तथ्य यह है कि कुछ समय के लिए कोई भी "नींद" फोकस जल्दी से एंडोकार्टिटिस का कारण बन सकता है। और वॉल्व लीफलेट्स एंडोकार्डियम का हिस्सा होते हैं और साथ ही इस बीमारी से पीड़ित होते हैं।
एंडोकार्डियल मूल के आगे को बढ़ाव माध्यमिक घावों को संदर्भित करता है, जन्मजात परिवर्तनों से जुड़ा नहीं है, पूरी तरह से मुख्य बीमारी के पाठ्यक्रम पर निर्भर है। ऐसे मामलों में अल्ट्रासाउंड तस्वीर में आगे को बढ़ाव की उपस्थिति वाल्व पत्रक में सूजन के संक्रमण, हृदय रोग के गठन की शुरुआत को इंगित करती है।
regurgitation की मात्रा का एक गतिशील अर्थ है: इसकी वृद्धि आमवाती हृदय रोग, सुस्त प्रवाह के एक अनजान हमले की पुष्टि करती है। ऐसे मामलों के उपचार में यह आवश्यक है:
- अधिकतम योजनाओं के अनुसार एंटीबायोटिक दवाओं (पेनिसिलिन, बिसिलिन) या आरक्षित समूहों से उपयोग करें;
- हार्मोनल और गैर-हार्मोनल एजेंटों के साथ विरोधी भड़काऊ चिकित्सा लागू करें।
मुख्य लक्ष्य एंडोकार्डियम के विनाश को रोकना है।
अन्य कारणों से होने वाले प्रोलैप्स का उपचार
माइट्रल वाल्व प्रोलैप्स बाएं वेंट्रिकल के गंभीर खिंचाव (फैलाव) या अतिवृद्धि के साथ बन सकता है। कार्डियोमायोपैथी, उच्च रक्तचाप के विकास के मामले में इस तरह के परिवर्तन व्यापक रोधगलन के साथ होते हैं (विशेषकर दीवार के एन्यूरिज्म में परिणाम के साथ)।
रोगी हृदय की क्षति के लक्षण विकसित करता है, प्रकट होता है:
- कमजोरी,
- सांस की तकलीफ,
- सूजन,
- आंदोलन पर दिल में दर्द।
अतालता के गंभीर हमले संभव हैं।
उपचार में दवाओं का उपयोग किया जाता है:
- कोरोनरी धमनियों का विस्तार;
- मायोकार्डियल ऑक्सीजन की खपत को कम करना;
- एंटीरैडमिक दवाएं;
- मूत्रवर्धक और कार्डियक ग्लाइकोसाइड।
सभी दवाएं प्रत्येक मामले में एक डॉक्टर द्वारा व्यक्तिगत रूप से निर्धारित की जाती हैं।
छाती की चोटों के मामले में, वाल्व पत्रक को ठीक करने वाले धागों के अलग होने के कारण आगे को बढ़ाव का तीव्र विकास संभव है। रोगी, गंभीर दर्द की पृष्ठभूमि के खिलाफ, सांस की तकलीफ और तीव्र हृदय विफलता के लक्षण हैं। उपचार में केवल वाल्वों के टांके के साथ एक जरूरी ऑपरेशन होता है।
शल्य चिकित्सा पद्धति का उपयोग कब किया जाता है?
सर्जिकल दृष्टिकोण दो प्रकार के हो सकते हैं:
- फटे हुए सैश का निर्धारण (धागे-तार को टांके लगाना, सैश धारण करने के लिए एक तंत्र बनाना);
- कृत्रिम कृत्रिम अंग के साथ वाल्व प्रतिस्थापन।
सर्जिकल उपचार के लिए संकेत:
- एंटीबायोटिक दवाओं और विभिन्न विरोधी भड़काऊ दवाओं के साथ एंडोकार्टिटिस की असफल चिकित्सा;
- संचार विफलता चरण 2 बी, उपयोग करने में असमर्थता या कार्डियक ग्लाइकोसाइड, मूत्रवर्धक के उपयोग से परिणामों की कमी;
- आलिंद फिब्रिलेशन के आवर्ती हमले;
- फुफ्फुसीय धमनी में उच्च रक्तचाप का विकास।

एट्रियम और वेंट्रिकल के बीच के उद्घाटन के निशान को रोकने के लिए एक कृत्रिम माइट्रल वाल्व को एक अंगूठी के साथ जोड़ा जाता है
परिसंचरण विकारों के मानक संकेतक हैं, जो ऑपरेशन की उपयुक्तता पर निर्णय लेते समय डॉक्टरों द्वारा निर्देशित होते हैं:
- पुनरुत्थान प्रवाह 50% से अधिक;
- अवशिष्ट इजेक्शन अंश 40% से कम;
- फुफ्फुसीय धमनी में 25 मिमी एचजी से अधिक दबाव में वृद्धि;
- डायस्टोलिक छूट के दौरान बाएं वेंट्रिकल की गुहा की मात्रा में 2 गुना या उससे अधिक की वृद्धि।
बच्चों में प्रोलैप्स के उपचार की विशेषताएं
वी बचपनअन्य वाल्वों की संरचना के उल्लंघन, जन्मजात विकृतियों के साथ संयुक्त, संयोग से माइट्रल वाल्व में परिवर्तन का पता लगाया जा सकता है। अधिकतर, ये परिवर्तन अनुकूल होते हैं। बच्चे को तीव्र संक्रामक रोगों से बचाना चाहिए। एक हृदय रोग विशेषज्ञ द्वारा वर्ष में 2 बार औषधालय अवलोकन विकृति विज्ञान के आगे विकास और निवारक उपचार की आवश्यकता को दिखाएगा।
यदि गर्भावस्था के दौरान प्रोलैप्स का पता चला है?
गर्भवती महिलाओं की जांच करने पर माइट्रल वाल्व में बदलाव का पता चलता है। आमतौर पर वे बचपन से ही मौजूद थे, लेकिन उन्होंने परेशान नहीं किया और किसी निदान की आवश्यकता नहीं थी।
गर्भवती माँ को आश्वस्त किया जाना चाहिए: आगे को बढ़ाव से बच्चे और गर्भावस्था के दौरान कोई खतरा नहीं होता है। एक और बात यह है कि यदि एक ही समय में हृदय रोग, गठिया या गंभीर बीमारियों का पता लगाया जाता है।
किसी भी मामले में, गर्भवती महिला के निवारक उपचार में, श्रम गतिविधियों की योजना बनाते समय प्रसूति विशेषज्ञ इन परिवर्तनों को ध्यान में रखते हैं।
माइट्रल वाल्व प्रोलैप्स वाले लोगों को यह समझने की जरूरत है कि आवर्तक पुनरुत्थान की डिग्री जीवन भर बदल सकती है। इसलिए, एक वार्षिक परीक्षा से गुजरना और सहवर्ती रोगों के निवारक उपचार के लिए डॉक्टर की आवश्यकताओं का पालन करना आवश्यक है।
माइट्रल वाल्व प्रोलैप्स जैसी विकृति को कार्डियोलॉजी में वाल्वुलर विकारों का सबसे आम प्रकार माना जाता है। यह जन्मजात दोष, अन्य समान बीमारियों के विपरीत, ज्यादातर मामलों में एक अच्छा रोग का निदान है। फिर भी, इस तरह के निदान वाले लोगों की स्वास्थ्य स्थिति की निगरानी अनिवार्य है, और यदि आवश्यक हो, तो वे वाल्व पैथोलॉजी के रूढ़िवादी या शल्य चिकित्सा उपचार से गुजरते हैं।
रोग की विशेषताएं
माइट्रल वाल्व बाएं वेंट्रिकल और बाएं आलिंद के बीच का वाल्व है। जब आलिंद संकुचन होता है, तो वाल्व खुलता है और रक्त निलय में प्रवेश करता है। फिर वाल्व बंद हो जाता है, वेंट्रिकल सिकुड़ जाता है, और रक्त को महाधमनी में छोड़ दिया जाता है। मायोकार्डियम या संयोजी ऊतक की संरचना और कार्य में विभिन्न परिवर्तनों से हृदय वाल्व के पुच्छ का शिथिलीकरण और विक्षेपण होता है, अर्थात इसकी संरचना और कार्य का उल्लंघन होता है, और इस तरह की विकृति को माइट्रल वाल्व प्रोलैप्स या एमवीपी कहा जाता है। समानार्थी - लेफ्ट वॉल्व प्रोलैप्स, बाइसीपिड वॉल्व प्रोलैप्स। यह रोगविज्ञानकरने के लिए धन्यवाद आधुनिक तरीकाअनुसंधान - हृदय का अल्ट्रासाउंड - विकास और पाठ्यक्रम की विशेषताओं के बारे में अच्छी तरह से अध्ययन किया जाता है।
वाल्व के पूर्वकाल पत्रक के आगे बढ़ने से सिस्टोल के दौरान बाएं आलिंद की गुहा में इसका झुकना पड़ता है, इसलिए, यह कुछ रक्त को एट्रियम (regurgitation) में वापस प्रवाहित कर सकता है। हालांकि, एमवीपी regurgitation के बिना मौजूद हो सकता है, और रक्त का न्यूनतम बैकफ्लो भी दे सकता है, जिस स्थिति में पैथोलॉजी बिल्कुल भी नहीं देती है। नैदानिक तस्वीरऔर हेमोडायनामिक्स में हस्तक्षेप नहीं करता है। उच्च regurgitation के साथ गंभीर वाल्व प्रोलैप्स एक निश्चित खतरे और स्वास्थ्य परिणामों के जोखिम को वहन करता है, इसलिए, ऐसे रोगियों को, एक नियम के रूप में, सर्जरी की आवश्यकता होती है।
रोग को हृदय दोषों में से एक माना जाता है और यह अक्सर 7-20 वर्ष की आयु के बच्चों और युवाओं में देखा जाता है, हालांकि यह सभी आयु वर्गों में होता है। बच्चों में, दोष 2-10% मामलों में दर्ज किया जाता है, वयस्कों में - लगभग 16% में, और उनमें से 80% तक 35-40 वर्ष की महिलाएं हैं। नवजात शिशुओं में, प्राथमिक प्रोलैप्स का पता लगाना अत्यंत दुर्लभ है, लेकिन अन्य कार्बनिक हृदय विकृति की उपस्थिति में, बचपन में पहले से ही 23% मामलों में माइट्रल वाल्व प्रोलैप्स दिखाई देता है। संयोजी ऊतक के वंशानुगत रोगों में, रोग बहुत बार प्रकट होता है, उच्च दर तक पहुंचता है। बच्चे के जन्म से पहले ही, भ्रूण ईसीएचओ-केजी द्वारा प्रोलैप्स का निदान करना संभव है, उदाहरण के लिए, एक बच्चे में मार्फन सिंड्रोम के साथ।
जैसा कि पहले ही उल्लेख किया गया है, न्यूनतम प्रोलैप्स व्यावहारिक रूप से नैदानिक संकेत नहीं देता है और प्रणालीगत और फुफ्फुसीय परिसंचरण के हेमोडायनामिक्स को नहीं बदलता है। सीधे शब्दों में कहें, यदि माइट्रल अपर्याप्तता नहीं है, तो बाएं वेंट्रिकल का कार्य सामान्य रहता है। हालांकि, स्वायत्त विकारों की पृष्ठभूमि के खिलाफ, दिल की आवाज़ में वृद्धि, कैरोटिड पल्सेशन, सिस्टोलिक इजेक्शन बड़बड़ाहट और मध्यम उच्च रक्तचाप के साथ हाइपरकिनेटिक सिंड्रोम का विकास संभव है। लेकिन जब वाल्व की कमी होती है, तो बाएं वेंट्रिकल की खराब गतिविधि और फुफ्फुसीय उच्च रक्तचाप के विकास के साथ हृदय की मांसपेशियों की सिकुड़न कम हो जाती है। आमतौर पर, फुफ्फुसीय उच्च रक्तचाप सीमा रेखा और सौम्य होता है, लेकिन कुछ रोगियों में यह गंभीर फुफ्फुसीय उच्च रक्तचाप में प्रगति कर सकता है।
पैथोलॉजी का वर्गीकरण
सबसे पहले, पीएमके को डिग्री में विभाजित किया जाता है, जो हृदय के अल्ट्रासाउंड द्वारा निर्धारित किया जाता है। डिग्री इस बात पर निर्भर करती है कि सामने के पत्ते या पीछे के पत्ते का विक्षेपण कितना स्पष्ट है:
- पहली डिग्री के आगे को बढ़ाव - 5 मिमी से अधिक नहीं वाल्वों की शिथिलता।
- दूसरी डिग्री का आगे बढ़ना - वाल्वों की शिथिलता 6-9 मिमी।
- तीसरी डिग्री के आगे को बढ़ाव - 10 मिमी से वाल्वों की शिथिलता। और अधिक।
दुर्भाग्य से, यह वर्गीकरण संभव हेमोडायनामिक विकारों के संबंध में रोग के महत्व को बिल्कुल भी प्रतिबिंबित नहीं करता है, क्योंकि कभी-कभी माइट्रल वाल्व प्रोलैप्स की एक उच्च डिग्री कम स्पष्ट प्रोलैप्स के रूप में ऐसी विफलताओं का कारण नहीं बनती है।
एक अन्य वर्गीकरण में रोग का निम्नलिखित विभाजन शामिल है:
- प्राथमिक (अज्ञातहेतुक) एमवीपी। इसे एक गंभीर हृदय विकृति नहीं माना जाता है और कभी-कभी इसे आदर्श के एक प्रकार के रूप में पहचाना जाता है, यह जन्म से विकसित होता है।
- माध्यमिक पीएमसी। यह अन्य हृदय रोगों की पृष्ठभूमि के खिलाफ होता है - रोधगलन, कोरोनरी धमनी रोग और कई अन्य।
![]()
घटना के कारण
प्राथमिक एमवीपी में एक अस्पष्ट एटियलजि है और जाहिरा तौर पर पूरी तरह से स्वस्थ बच्चों में हो सकता है। इसके अलावा, रोग अक्सर अन्य जन्मजात हृदय दोषों के साथ होता है, या मार्फन सिंड्रोम, एहलर्स-डानलोस सिंड्रोम और अन्य संयोजी ऊतक विकृति की पृष्ठभूमि के खिलाफ लक्षणों की एक पूरी श्रृंखला के रूप में होता है। ऐसे रोगियों में, प्राथमिक माइट्रल वाल्व प्रोलैप्स को ओस्टोजेनेसिस अपूर्णता, छाती की विकृतियों और महिलाओं में हाइपोमैस्टिया के साथ जोड़ा जा सकता है।
इडियोपैथिक एमवीपी में रूपात्मक परिवर्तनों में लीफलेट्स का शामिल होना शामिल है, जो वाल्व के म्यूकोसल परत के प्रसार से उत्पन्न होता है। यह संघनन रेशेदार परत की अखंडता का उल्लंघन करता है, वाल्वों के खंडों को प्रभावित करता है, जिससे वे शिथिल हो जाते हैं और बाएं आलिंद की ओर झुक जाते हैं। बहुत कम बार, जीवाओं के लंबे होने या जीवाओं के तंत्र की कमजोरी के कारण भी यही प्रक्रिया होती है।
माध्यमिक माइट्रल वाल्व प्रोलैप्स को इसकी परतों की संरचना को बनाए रखते हुए, प्रोलैप्सड पुच्छ के स्थानीय फाइब्रोइलास्टिक मोटा होने के साथ मनाया जाता है। माध्यमिक एमवीपी में, पूर्ववर्ती पत्रक की तुलना में पश्च पत्रक अधिक बार प्रभावित होता है। अक्सर एक माध्यमिक प्रकृति की बीमारी को कण्डरा जीवा के टूटने या खिंचाव, महाधमनी जड़ या माइट्रल रिंग के विस्तार, अन्य वाल्वों को नुकसान - ट्राइकसपिड, महाधमनी के साथ जोड़ा जाता है। पैथोलॉजी जो माध्यमिक एमवीपी का कारण बन सकती हैं वे इस प्रकार हैं:
- माइट्रल रिंग कैल्सीफिकेशन;
- हृद्पेशीय रोधगलन;
- कार्डियक इस्किमिया;
- विभिन्न कार्डियोमायोपैथी;
- प्रणालीगत एक प्रकार का वृक्ष;
- पैपिलरी मांसपेशियों की शिथिलता, आदि।
प्रकट होने के लक्षण
मध्यम एमवीपी नैदानिक तस्वीर बिल्कुल नहीं देता है, जो इस बीमारी वाले लगभग 40% लोगों में देखा जाता है। कुछ लक्षणों की उपस्थिति में भी, अधिकांश मामलों में रोग का पाठ्यक्रम अनुकूल, सौम्य होता है, क्योंकि वाल्व की शिथिलता बहुत धीमी गति से आगे बढ़ती है या बिल्कुल भी प्रगति नहीं करती है, इसलिए यह अंत तक अपना सामान्य कार्य बनाए रखता है। जिंदगी। इस प्रकार, अक्सर संपूर्ण एमवीपी एक आकस्मिक निदान खोज बन जाता है।
हालांकि, 60% लोगों में अभी भी पैथोलॉजी के लक्षण हैं। अधिक बार, यह neurocirculatory dystonia (वाल्व क्षति के लक्षणों वाली 85% महिलाओं में) के गैर-विशिष्ट संकेतों की उपस्थिति के लिए नीचे आता है। इन लक्षणों में से, कार्डियाल्गिया प्रबल होता है - हल्के या मध्यम तीव्रता के पेरिकार्डियल ज़ोन में दर्द, छाती में बेचैनी की उपस्थिति। कार्डियाल्जिया उत्तेजना, तनाव, अधिक काम की स्थिति की विशेषता है, लेकिन यह सहज भी हो सकता है। दिल की दवाएं लेने से उन्हें अच्छी तरह से रोक दिया जाता है या अनायास गायब हो जाता है।
माइट्रल वाल्व प्रोलैप्स वाले लोगों में अन्य स्वायत्त विकारों में से हैं:
- गले में एक गांठ की भावना;
- आवधिक मतली;
- पसीना बढ़ गया;
- लगातार लंबे समय तक सबफ़ब्राइल स्थिति;
- बेहोशी, चक्कर आना और बेहोशी;
- उच्च रक्तचाप या हाइपोटेंशन के साथ-साथ पेट दर्द और दस्त के साथ स्वायत्त संकट (व्यायाम के बाद अधिक बार);
- तनाव सिरदर्द - सेफालजिया;
- माइग्रेन;
- कमजोरी, थकान में वृद्धि, खासकर सुबह में;
- भारीपन, संपीड़न, छाती में फटना;
- तेज रोशनी के प्रति सहनशीलता में गिरावट;
- मनोविश्लेषणात्मक उत्पत्ति की सांस की तकलीफ;
- अनिद्रा, खराब स्मृति;
- शरीर के वजन में कमी, दमा की काया;
- अवसादग्रस्तता की स्थिति, उदासी के एपिसोड, उदासी, उदासी;
- लगातार बेचैनी और चिंता, खासकर शाम को।
अन्य बातों के अलावा, जन्मजात एमवीपी वाले लोग अक्सर अन्य अंगों के डिसप्लेसिया के लक्षण दिखाते हैं - वंक्षण हर्निया, नाभि हर्निया, हिप डिस्प्लेसिया। किशोरों में, संयोजी ऊतक डिसप्लेसिया के मार्कर मायोपिया, फ्लैट पैर, लंबा कद, अस्टेनिया, आसन विकार, पेशी कोर्सेट का खराब विकास, छोटे जोड़ों का बिगड़ा हुआ विस्तार भी हो सकता है। कई रोगियों में क्रोनिक टॉन्सिलिटिस होता है, जो जीवन भर बार-बार सर्दी होने की प्रवृत्ति होती है।
माइट्रल वाल्व प्रोलैप्स के कई मामले अतालता के साथ होते हैं।अतालता के साथ एक रोगी दिल की रुकावट या लुप्त होती, कंपकंपी में वृद्धि, धड़कन महसूस करता है। हालांकि, परिणामी क्षिप्रहृदयता या एक्सट्रैसिस्टोल आमतौर पर केवल चाय या कॉफी के सेवन, उत्तेजना, शारीरिक गतिविधि के कारण होता है, और आराम से प्रकट नहीं होता है। एक नियम के रूप में, एमवीपी वाले रोगियों में वेंट्रिकुलर अतालता जीवन के लिए खतरा नहीं है, लेकिन कभी-कभी वे जीवन के लिए खतरा बन सकते हैं।

संभावित जटिलताएं
जटिलताओं का सबसे अधिक जोखिम उन लोगों के लिए है जिनके पास तथाकथित क्लासिक एमवीपी है, यानी माइट्रल वाल्व प्रोलैप्स के साथ लीफलेट्स के मायक्सोमेटस डिजनरेशन। एमवीपी के केवल 2-4% मामलों में कोई गंभीर स्वास्थ्य परिणाम होता है, जिनमें से प्रमुख हैं:
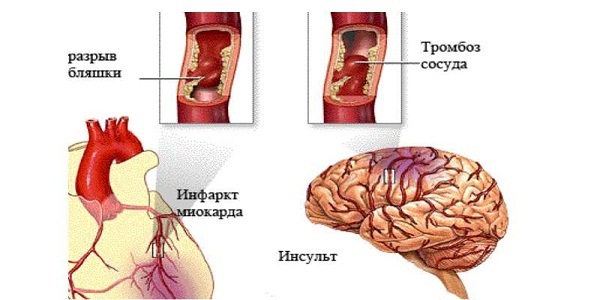
- माइट्रल अपर्याप्तता। यह तीव्र और जीर्ण हो सकता है। तीव्र माइट्रल अपर्याप्तता वाल्व लीफलेट से कण्डरा टूटने से उकसाया जाता है, अधिक बार छाती पर आघात के साथ होता है, माइट्रल वाल्व लीफलेट के अध: पतन वाले रोगियों में आघात। फुफ्फुसीय एडिमा की ओर जाता है और अक्सर घातक होता है। क्रोनिक माइट्रल अपर्याप्तता अक्सर 45 वर्षों के बाद विकसित होती है, लगभग हमेशा वाल्व के पीछे के पत्रक के आगे बढ़ने के साथ। गंभीर regurgitation और शिरापरक भीड़ की ओर जाता है।
- अतालता। अधिकतर, सौम्य प्रकार के अतालता का पता लगाया जाता है (साइनस टैचीकार्डिया, सुप्रावेंट्रिकुलर, वेंट्रिकुलर एक्सट्रैसिस्टोल), लेकिन कभी-कभी पैरॉक्सिस्मल टैचीअरिथिमिया, साइनस ब्रैडीकार्डिया, पैरासिस्टोल, स्पंदन, अलिंद फिब्रिलेशन और वोल्फ-पार्किंसंस-व्हाइट सिंड्रोम संभव है।
- संक्रामक अन्तर्हृद्शोथ। यह माना जाता है कि एमवीपी इस विकृति के विकास के जोखिम कारकों में से एक है, और रोगी की उम्र के साथ ऐसी जटिलताओं की आवृत्ति बढ़ जाती है। तथ्य यह है कि जब बैक्टीरिया रक्तप्रवाह में प्रवेश करते हैं, तो रोगजनक प्रभावित वाल्वों पर बस जाते हैं और सूजन का कारण बनते हैं। वाल्व में भड़काऊ प्रक्रिया से घनास्त्रता और थ्रोम्बोम्बोलिज़्म के विकास के साथ-साथ बैक्टीरिया के वनस्पति स्थलों को अलग करने और रक्तप्रवाह में उनके प्रवेश का खतरा होता है। परिणाम बाएं वेंट्रिकुलर शिथिलता और मस्तिष्क घनास्त्रता हो सकते हैं।
- अचानक मौत। पीएमके के साथ कारण अचानक मौतगंभीर अतालता (वेंट्रिकुलर फाइब्रिलेशन), न्यूरोहुमोरल असंतुलन, चालन विफलताएं हो सकती हैं। सौभाग्य से, अचानक मृत्यु का जोखिम बहुत कम है और प्रति वर्ष प्रति 10 हजार रोगियों में केवल 2 मामलों के बराबर है, लेकिन माइट्रल रेगुर्गिटेशन के विकास के साथ यह जोखिम दस गुना बढ़ सकता है।
रोग का निदान
शारीरिक परीक्षा के दौरान पहले से ही दिल की विकृति की उपस्थिति पर संदेह करना संभव है:
- दिल का गुदाभ्रंश - एक देर से सिस्टोलिक बड़बड़ाहट का पता चला है, साथ ही एक सिस्टोलिक क्लिक, या क्लिक। बाईं ओर की सीमाओं में परिवर्तन होता है और पिछले स्तर पर उनकी वापसी होती है।
- छाती, आंखों, ऊंचाई और वजन, त्वचा, खोपड़ी, जोड़ों की स्थिति का आकलन - वंशानुगत सिंड्रोम के संकेतों की पहचान की जा सकती है, साथ ही स्वायत्त शिथिलता की उपस्थिति के लिए उद्देश्य डेटा भी।
बेशक, ऐसी जानकारी पूरी नैदानिक तस्वीर नहीं देती है और शरीर में होने वाले परिवर्तनों के सार को प्रतिबिंबित नहीं करती है, इसलिए रोगी को कई महत्वपूर्ण परीक्षाएं सौंपी जाती हैं:
- इको-केजी। लीफलेट्स का आगे बढ़ना, रक्त के पुनरुत्थान की उपस्थिति, माइट्रल वाल्व लीफलेट्स के मायक्सोमैटस घावों की उपस्थिति, बाएं वेंट्रिकल के आकार में मामूली कमी और बॉर्डरलाइन पल्मोनरी हाइपरटेंशन का पता लगाया जाता है। साथ ही, यह विधि यह स्पष्ट करती है कि प्रोलैप्स किस प्रकार का है - जैविक या कार्यात्मक।
- ईसीजी। मुख्य विकारों में वेंट्रिकुलर परिसरों में परिवर्तन, विभिन्न अतालता या चालन गड़बड़ी की उपस्थिति - ब्लॉक शामिल हैं।
- FKG (ऑस्कुलेटरी पिक्चर का ग्राफिक रजिस्ट्रेशन)। इस हृदय रोग में शोर की प्रकृति को स्पष्ट करने में मदद करता है।
- हृदय और छाती की रेडियोग्राफी। यदि रोग माइट्रल रेगुर्गिटेशन के साथ होता है, तो हृदय या उसके व्यक्तिगत कक्षों की छाया का विस्तार करना संभव है, बाएं वेंट्रिकुलर आर्च का उभार, हृदय के कम आकार के साथ मिलकर। इसके अलावा, छाती की संरचना का आकलन करने और संयोजी ऊतक के अन्य उल्लंघनों की पहचान करने के लिए रेडियोग्राफी आवश्यक है।
प्राथमिक और माध्यमिक एमवीपी के बीच अंतर अन्य हृदय दोषों के साथ होना चाहिए, अन्य बीमारियों के साथ जो माइट्रल रेगुर्गिटेशन के साथ होते हैं - एंडोकार्डिटिस, मायोकार्डिटिस, कार्डियोमायोपैथी, एन्यूरिज्म आलिंद पटइवांस-लॉयड-थॉमस सिंड्रोम, पृथक ट्राइकसपिड वाल्व प्रोलैप्स।
उपचार के तरीके
रूढ़िवादी चिकित्सा
इस विकृति वाले अधिकांश लोगों के लिए, इसका इलाज करने का कोई मतलब नहीं है, क्योंकि शरीर में कोई गड़बड़ी नहीं देखी जाती है। हृदय की लय या लक्षणों में व्यवधान होने पर सक्रिय चिकित्सा हस्तक्षेप की आवश्यकता होती है।रोगियों के प्रबंधन की रणनीति वाल्वों की शिथिलता की डिग्री, हृदय और स्वायत्त विकारों की प्रकृति पर निर्भर करेगी।
रूढ़िवादी उपचार के लक्ष्य हैं:
- वनस्पति संवहनी की अभिव्यक्तियों का उन्मूलन;
- मायोकार्डियल डिस्ट्रोफी की रोकथाम;
- संक्रामक अन्तर्हृद्शोथ की रोकथाम;
- मनोविश्लेषणात्मक विकारों का उन्मूलन।
चिकित्सा के गैर-दवा विधियों में से, ऑटो-ट्रेनिंग, ब्रोमीन और मैग्नीशियम के साथ वैद्युतकणसंचलन, जल उपचार, एक्यूपंक्चर और मालिश का उपयोग किया जाता है। टॉन्सिल्लेक्टोमी करने के लिए, विशेष रूप से, पुराने संक्रमण के सभी foci को समय पर साफ करना भी आवश्यक है। दवाओं में से, निम्नलिखित साधन रोग के सभी अप्रिय लक्षणों को ठीक कर सकते हैं:
- स्वायत्त लक्षणों को कम करने के लिए मैग्नीशियम की तैयारी (मैग्नीशियम ऑरोटेट, मैगनेरोट)।
- मायोकार्डियम (रिबॉक्सिन, पैनांगिन, कार्निटाइन, विटामिन) में चालकता और चयापचय प्रक्रियाओं में सुधार के लिए दवाएं।
- वेंट्रिकुलर एक्सट्रैसिस्टोल और अन्य कार्डियक अतालता के लिए एड्रेनोब्लॉकर्स।
- संक्रामक अन्तर्हृद्शोथ की रोकथाम या उपचार के लिए विभिन्न समूहों के एंटीबायोटिक्स।
- साइकोट्रोपिक ड्रग्स, ट्रैंक्विलाइज़र, साइकोफार्माकोथेरेपी के लिए एंटीडिप्रेसेंट (अज़ाफेन, ट्रिफ्टाज़िन, ग्रैंडैक्सिन)।
- रक्त microcirculation (ट्रेंटल, विंकोपन, कैविंटन) में सुधार के लिए तैयारी।
- माइट्रल अपर्याप्तता के लिए दवाएं - कार्डियक ग्लाइकोसाइड, पोटेशियम की तैयारी, वासोडिलेटर, मूत्रवर्धक, एसीई अवरोधक।
शल्य चिकित्सा
उम्र के साथ एमवीपी की प्रगति की संभावना को बाहर नहीं किया जाता है, और इस विकृति के प्रारंभिक रूप से गंभीर पाठ्यक्रम का जोखिम भी होता है। यही कारण है कि सभी रोगियों को नियमित गतिशील निगरानी और वर्ष में कम से कम 1-2 बार दिल के अल्ट्रासाउंड की सलाह दी जाती है ताकि समय में बदलाव को नोटिस किया जा सके और आवश्यक उपचार किया जा सके। परिवर्तनों में वृद्धि और वाल्व लीफलेट्स के और भी मजबूत प्रोलैप्स और उच्च रेगुर्गिटेशन के साथ, एक ऑपरेशन की आवश्यकता होगी। उसके संकेत इस प्रकार हैं:
- संचार संबंधी विकार जो ड्रग थेरेपी का जवाब नहीं देते हैं;
- 25 मिमी एचजी से अधिक फुफ्फुसीय उच्च रक्तचाप;
- संक्रामक अन्तर्हृद्शोथ, दवा उपचार के लिए उत्तरदायी नहीं;
- बाएं वेंट्रिकुलर इजेक्शन अंश में 40% से कम की गिरावट;
- 50% से ऊपर regurgitation।
सबसे अधिक बार, ऐसे मामलों में, दोष का एक आमूल सुधार किया जाता है - कमिसर्स का टांके लगाना, कण्डरा जीवाओं को छोटा करना, माइट्रल वाल्व को लगाना, कृत्रिम जीवाओं का निर्माण आदि। संचालन के ये सभी तरीके हेमिंग द्वारा पूरक हैं समर्थन चक्र. जब रिकवरी ऑपरेशन संभव नहीं होता है, तो वाल्व को कृत्रिम से बदल दिया जाता है।
से लोक उपचारसबसे अधिक बार, हर्बल दवा का उपयोग ऋषि, सेंट जॉन पौधा, जंगली गुलाब, नागफनी, वेलेरियन, मदरवॉर्ट, जंगली मेंहदी के नियमित सेवन के साथ किया जाता है। उन लोगों के लिए भी सिफारिशें हैं जिनके पास माइट्रल वाल्व प्रोलैप्स है:
- स्वच्छता का रखें ध्यान मुंह, दांतों का इलाज करने के लिए समय पर।
- शराब न लें या इसकी मात्रा को गंभीर रूप से सीमित करें।
- धूम्रपान न करें, कॉफी और मजबूत चाय का त्याग करें।
- मध्यम शारीरिक गतिविधि का अभ्यास करने के लिए, पेशेवर खेलों के संबंध में, इस मुद्दे को हृदय रोग विशेषज्ञ और व्यक्तिगत रूप से हल किया जाता है। रोगी के लिए विशेष रूप से उपयोगी हैं स्कीइंग, तैराकी, कुश्ती, कूदना हानिकारक हैं।
- दिन के शासन का निरीक्षण करें और सोएं।
एमवीपी वाले व्यक्ति के आहार में, नमक के सेवन पर प्रतिबंध लगाया जाना चाहिए, पोटेशियम और मैग्नीशियम वाले खाद्य पदार्थों का सेवन बढ़ाना वांछनीय है - सूखे खुबानी, किशमिश, एक प्रकार का अनाज और दलिया, सोयाबीन, बीन्स, खुबानी, आदि।
गर्भवती महिलाओं में प्रोलैप्स का प्रभाव
मूल रूप से, एमवीपी के साथ गर्भावस्था एक contraindication नहीं है। आमतौर पर प्रसव और गर्भावस्था जटिलताओं के बिना विकसित होती है, बच्चे का शरीर का वजन अच्छा होता है, वह स्वस्थ होता है। गर्भकाल के दौरान अनिवार्यमाइट्रल रेगुर्गिटेशन की डिग्री को स्पष्ट करने के लिए एक महिला नियमित रूप से दिल के अल्ट्रासाउंड से गुजरती है। गर्भावस्था के दौरान जटिलताएं बहुत कम होती हैं, लेकिन जब वे होती हैं, तो स्त्री रोग विशेषज्ञ और हृदय रोग विशेषज्ञ की देखरेख में चिकित्सा सुधार किया जाता है।
रोकथाम और रोग का निदान
रोग का निदान काफी हद तक रोग के कारण के साथ-साथ बाएं वेंट्रिकल की स्थिति पर निर्भर करता है। प्राथमिक एमवीपी के लिए, रोग का निदान अक्सर अनुकूल होता है, पाठ्यक्रम स्पर्शोन्मुख या मध्यम होता है। माध्यमिक एमवीपी के साथ, रोग का निदान पूरी तरह से अंतर्निहित बीमारी की गंभीरता पर निर्भर करता है। माध्यमिक एमवीपी के संबंध में रोकथाम संभव है और इसमें संक्रमण के फॉसी का उन्मूलन, सभी हृदय विकारों का समय पर उपचार, नियमित खेल शामिल हैं। उचित पोषण, बुरी आदतों की अस्वीकृति।
